膜性肾病患者胃Hp感染情况及根除Hp治疗对尿蛋白的影响
常玲玲,张晓速,陈学勋,武文斌(潍坊市益都中心医院,山东潍坊;潍坊医学院附属医院)
膜性肾病(MN)是导致成人肾病综合征的常见病因,以肾小球上皮下免疫复合物沉积致基底膜弥漫性增厚、足细胞功能受损、肾小球滤过膜屏障的完整性破坏为病理特征[1]。由于部分患者可在半年内发生自发缓解,故治疗上主张对确诊MN的患者观察6个月,再依据缓解情况给予糖皮质激素和(或)其他免疫抑制剂治疗。感染是导致MN加重、难以缓解、激素抵抗、治疗效果不佳的重要原因之一。幽门螺杆菌(Hp)感染能够起胃炎、消化道溃疡、淋巴增生性胃淋巴瘤等疾病,可通过消化道在人群中进行广泛传播[2~4]。邵枫等[4]研究发现,MN患者Hp感染率较IgA肾病患者高,Hp感染阳性患者尿蛋白偏高,病理指标全球硬化、节段硬化、系膜细胞增殖和系膜基质增宽等均升高,认为Hp感染可能参与MN的发生。我们检测了86例MN患者的Hp感染情况,并观察了根除Hp治疗对伴有Hp感染的MN患者蛋白尿的影响,探讨Hp在MN发病中的作用。
1 资料与方法
1.1 临床资料 选择2010年9月~2013年9月潍坊市益都中心医院收治的MN患者86例作为肾病组,男53例、女33例,年龄21~53(37.08±8.66)岁,均经肾穿刺病理活检确诊。纳入标准:①符合MN病理组织学诊断;②排除乙型病毒性肝炎相关性MN、狼疮性MN等继发性MN;③未行Hp根除治疗,近期(至少4周内)未服用质子泵抑制剂、铋剂及抗生素等药物;④未对MN采取任何治疗,如糖皮质激素、免疫抑制剂、血管紧张素转换酶抑制剂(ACEI)、血管紧张素Ⅱ受体拮抗剂、抗血小板药物等。经14C-尿素呼气试验(14C-UBT)诊断为Hp感染58例,随机分为治疗组28例、未治疗组30例。选择同期在潍坊市益都中心医院体检的健康志愿者86例作为正常对照组,男53例、女33例,年龄23~55(39.16±8.31)岁。纳入标准:①无心血管疾病、脑血管疾病、肾脏疾病、糖尿病史;②尿常规检查示蛋白、潜血均为阴性;③均行14C-UBT检查;④近期(至少4周内)未服用质子泵抑制剂、铋剂及抗菌药物等Hp根除药物治疗。各组性别、年龄差异无统计学意义。本研究已通过益都中心医院伦理委员会伦理审核。
1.2 治疗方法
1.2.1 MN治疗方法 对治疗组、未治疗组患者均给予抗凝、ACEI等一般性治疗,未使用糖皮质激素、免疫抑制及细胞毒类药物。
1.2.2 根除Hp治疗方法 治疗组采用抗生素、质子泵抑制剂、铋剂联合方案给予根除Hp治疗,口服雷贝拉唑10 mg,1次/d;替硝唑1.0 g,2次/d;阿莫西林1.0 g,2次/d;14 d为1个疗程,共2个疗程。非治疗组不给予根除Hp治疗。
1.3 观察指标
1.3.1 Hp根除情况 治疗组行根除Hp治疗6周后,行14C-UBT检查复查Hp转阴情况,计算根除治疗后的Hp阳性率。
1.3.2 尿蛋白情况 治疗组、未治疗组患者于研究开始时及6周后,留取24 h尿液,应用日立7600型生化检测仪测算24 h尿蛋白定量(24 h UTP)、尿总蛋白/肌酐比值(PCR)、尿白蛋白/肌酐比值(ACR)。比较治疗组与未治疗组治疗前后尿蛋白情况,并进一步对治疗组Hp转阴与未转阴者治疗后的尿蛋白情况进行比较。
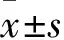
2 结果
2.1 肾病组与正常对照组Hp感染情况比较 肾病组Hp阳性58例、正常对照组Hp阳性44例,Hp阳性率分别为67.44%(58/86)、51.16%(44/86),肾病组Hp阳性率高于正常对照组(P<0.05)。
2.2 治疗组与未治疗组Hp根除情况比较 治疗6周后,治疗组Hp转阴21例、非治疗组Hp转阴0例,治疗组治疗后Hp阳性率低于治疗前,且低于非治疗组(P均<0.05)。
2.3 治疗组与未治疗组治疗前后尿蛋白比较 治疗组治疗后24 h UTP、PCR、ACR与治疗前相比差异无统计学意义(P均>0.05)。非治疗组6周后与治疗前相比24 h UTP、PCR、ACR均增加(P均<0.05)。见表1。
2.4 治疗组Hp转阴与未转阴患者治疗前后尿蛋白比较 治疗组Hp转阴者治疗后24 h UTP、PCR、ACR与治疗前相比均下降(P均<0.05),Hp未转阴者6周后与治疗前相比24 h UTP、PCR、ACR差异均无统计学意义(P均>0.05)。见表2。
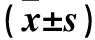
表1 治疗组与未治疗组治疗前后尿蛋白比较
注:与同组治疗前比较,*P<0.05。
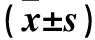
表2 治疗组Hp转阴与未转阴患者治疗前后尿蛋白比较
注:与同组治疗前比较,*P<0.05。
3 讨论
MN是引起成人肾病综合征的常见病因之一,主要表现为大量免疫复合物沉积于肾小球基底膜上皮侧,从而引起基底膜增厚,足细胞足突融合,肾小球滤过屏障的完整性遭到破坏,导致蛋白质从尿中丢失[1]。此病理类型应用糖皮质激素及细胞毒类药物治疗后,临床缓解率不高,且易造成严重的不良反应。上皮下免疫复合物沉积以及补体激活被认为是引起MN尿蛋白的重要原因。近年研究发现,乙型病毒性肝炎、系统性红斑狼疮等疾病可引起继发性MN的发病。近年来Hp感染与胃肠外疾病的关系已日益受到重视,但国内对MN与Hp感染关系的研究尚少。侯菲等[5]研究发现,MN患者的肾小管上皮细胞、管型及肾小动脉壁与 Hp抗体有反应,提示MN与Hp感染有一定关系。王文龙等[6]采用13C-UBT方法检测MN患者的Hp感染率,发现可高达74.39%,而普通人群Hp感染率仅为55.00%。可见,MN患者Hp感染率高于普通人群。因此,探讨MN与Hp感染的关系具有重要意义。
Hp于1982年被分离成功[7],存在不同毒力菌株,其中产细胞毒素相关蛋白的菌株具有较强致病性。Hp可通过NF-κB途径和IL-8导致上皮细胞中的促炎反应[8~10]。现在公认肾小球上皮下原位免疫复合物形成与MN发生有关[11]。研究发现,Hp感染参与MN的发生机制可能与Hp介导的异常免疫反应有关,如产生Hp抗原或类似抗原,并且随着Hp感染的消除,MN患者的尿蛋白定量显著减少[12]。我们推测Hp感染参与MN患者病情发展的机制可能与Hp感染所导致的异常免疫反应有关[13,14]。相关的异常免疫反应包括Hp感染所产生的Hp循环抗原和Hp类似抗原等。而针对于Hp感染如何参与MN患者病情发展机制的研究,需要大规模临床样本进行系统和全面的比较分析。Nagashima等[15]对16例MN患者的肾穿刺活检标本进行Hp抗体免疫组化标记,其中11例显示颗粒状免疫复合物沿肾小球毛细血管壁沉积,认为Hp在MN的发生中可能发挥一定作用。本研究发现,MN患者Hp阳性率高于正常对照组,提示Hp感染可能在MN的发生中起一定作用,Hp感染阳性的MN患者尿蛋白及病理指标偏重。我们认为,根除Hp感染MN可能是治疗MN的一条有效途径,但是否可行尚需进一步研究。对于MN患者,应积极寻找潜在的继发因素,特别是肿瘤。还要指出的是,恶性肿瘤患者血清中的肿瘤标志物不一定阳性,建议对于MN患者可把14C-UBT检查作为MN患者继发因素的筛查。且对部分高危患者即使14C-UBT阴性也应积极寻找继发因素,如重复14C-UBT试验或行胃镜检查,以及早发现可能的恶性病变。刘云等[16]研究发现,Hp感染可导致MN患者的血肌酐升高,提示在一定程度上可加重患者的病情,临床应针对Hp感染的MN患者给予针对性的干预措施。
综上所述,MN患者中有较高的Hp阳性率,对伴有Hp感染的MN患者采用根除Hp治疗可减少蛋白尿、延缓MN进展。表明在伴有Hp感染的MN患者中进行Hp根除治疗非常必要,根除Hp治疗可延缓MN的进展。然而,MN的发生发展是否与Hp形成抗体复合物沉积或干扰了补体系统有关系,仍需进一步研究来证实。
:
[1] 黎磊石,刘志红.中国肾脏病学[M].北京:人民军医出版社,2008:387.
[2] Ramachandran R, Kumar V, Jha V. Cyclical cyclophospha-mide and steroids is effective in resistant or relapsing nephrotic syndrome due to M-type phospholipase A2 receptor-related membranous nephropathy after tacrolimus therapy[J]. Kidney Int, 2016,89(6):1401-1402.
[3] Yang Y, Ma L, Wang C, et al. Effectiveness of sulodexide might be associated with inhibition of complement system inhepatitis B virus-associated membranous nephropathy: an inspiration from a pilot trial[J]. Eur J Intern Med, 2016,32:96-104.
[4] 邵枫,魏日胞,白雪源,等.幽门螺杆菌感染与膜性肾病的相关性研究[J].中国中西医结合肾病杂志,2013,14(5):143-145.
[5] 侯菲,王彦,杨林,等.幽门螺杆菌抗原与膜性肾病关系的探讨[J].中华肾脏病杂志,2005,21(1):53-54.
[6] 王文龙,李云生,程勇军,等.膜性肾病患者Hp感染情况及中医证候分析[J].中国中西医结合肾病杂志,2013,14(9):790-792.
[7] J Robin W, Barry M. Unidentified curved bacilli on gastric epithelium in active chronic gastritis[J]. Lancet,1983,321(8336):1273-1275.
[8] Angelo Z, Cesare H, Sergio M. Hepatic encephalopathy and helicobacter pylori: a critical reappraisal[J].Clin Gastroenterol, 2003,37(2):164-168.
[9] 孔荣,邱宏春,吴鹏飞,等.幽门螺旋杆菌在特发性血小板减少性紫癜发病中临床意义研究[J].中国实验血液学杂志,2008,16(5):1222-1226.
[10] Hasni S, Ippolito A, Lei GG. Helicobacter pylori and autoimmune diseases[J]. Oral Dis, 2011,17(7):621-627.
[11] Glassock RJ. The pathogenesis of membranous nephropathy: e-volution and revolution[J]. Curr Opin Nephrol Hypertens, 2012,21(3):235-242.
[12] Sugimoto T, Furukawa T, Maeda T, et al. Marked reduction ofproteinuria after eradication of gastric Helicobacter pylori infec-tion in a patient with membranous nephropathy: coincidental orassociated[J]. Inter Med, 2007,46(17):1483-1484.
[13] Kawano M, Yamada K. IgG4-related kideny disease and IgG4-related retroperitioneal fibrosis[J]. Semin Liver Dis, 2016,36(3):283-290.
[14] Wang L, Ye Z, Liang H, et al. The combination of tacrolimrsand entecavir improves the remission of HBV-associated glo-merulonephritis without enhancing viral replication[J]. Am J Transl Res, 2016,8(3):1593-1600.
[15] Nagashima R, Maeda K, Yuda F, et al. Helicobacter pylori antigen in the glomeruli of patients with membranous nephropathy[J]. Virchows Arch, 1997,431(4):235-239 .
[16] 刘云,马东红,崔艳,等.幽门螺杆菌感染对膜性肾病患者的血肌酐和血白蛋白及24小时尿蛋白水平的影响研究[J].中华医院感染学杂志,2017,27(5):1004-1006.

