不同手术方式治疗早期子宫内膜肿瘤的临床对比分析
顾春燕 黄 森 奚 玲
子宫内膜肿瘤是妇科常见的恶性肿瘤之一。手术是治疗早期子宫内膜癌的有效方法。在21世纪以前,开腹手术是治疗子宫内膜肿瘤的主要方法。腹腔镜手术作为一种新术式,与传统手术相比,逐渐显现出诸多优点,渐渐成为早期子宫内膜肿瘤治疗的新选择[1-2]。但目前临床上对腹腔镜手术的报道相对较少,而且整体缺乏术后远期疗效的报道。本研究对比分析2种手术方式治疗早期子宫内膜肿瘤的近期和远期疗效,现报告如下。
1 资料与方法
1.1 一般资料
收集2014年1月至2015年12月于我院及苏州大学附属第一医院收治的75例子宫内膜肿瘤患者为研究对象,根据不同手术途径分为腹腔镜组(41例)和开腹组(34例)。所有患者年龄分布为33~64岁,平均年龄(49.1±5.3)岁,均经子宫内膜病理或宫颈锥切检查确诊为早期子宫内膜肿瘤,临床病理资料完整。腹腔镜组年龄(49.4±5.2)岁,体重51~78 kg,平均体重62.5 kg,其中2例患者合并糖尿病、1例合并高血压。开腹组年龄(49.7±5.3)岁,体重50~79 kg,平均体重64.4 kg,其中2例合并糖尿病、2例合并高血压。2组患者的基础资料差异无统计学意义(P>0.05)。术前向患者讲解2种手术的风险与利弊,尊重患者及家属的意愿选择手术方式,并签署知情同意书。
1.2 手术方法
术前准备:2组患者术前冲洗阴道及肠道准备1~3 d,术前均禁食。
腹腔镜组:全身麻醉,取头低足高位,然后置入尿管和举宫器,人工气腹;腹腔镜监视下在脐部进入第1套管针,然后于左右两侧下腹进第2、3套管针。探查盆、腹腔情况,再留取腹腔冲洗液100 ml;使用电切双侧圆韧带及骨盆漏斗韧带,打开阔韧带和膀胱返折腹膜并下推膀胱;使用电凝切断双侧宫骶韧带及子宫动脉;在腹腔镜下切除子宫并通过阴道取出;然后将阴道残端缝合并冲洗止血。若需要切除淋巴结,则打开髂血管窝,切除淋巴结[3]。
开腹组:进腹后首先探查盆腹腔,留取腹腔冲洗液100 ml;然后切断双侧骨盆漏斗韧带;卵巢动静脉高位结扎;再切断双侧圆韧带,打开膀胱返折腹膜并下推膀胱;切断双侧子宫动静脉、双侧子宫主韧带和骶韧带;沿阴道穹隆环切子宫,使子宫颈全部切除,然后缝合阴道残端;若需要切除淋巴结,打开输尿管隧道和阴道直肠间隙,依次切除淋巴结;关闭后腹膜,关腹[4]。
2组患者术后均使用广谱抗生素3~5 d,于48 h后拔除导尿管,48~72 h拔除引流管。
1.3 观察指标
近期疗效:①患者的手术时间、淋巴结切除个数、术中出血量;其中出血量依据术中吸引量计算:②肛门排气时间、术后3天体温、总住院时间,术后并发症发生率;
远期疗效:2组患者均随访12~36个月,平均24个月,统计2组患者的阴道残端复发率、性功能障碍率。使用女性性功能量表(FSFI)进行性功能评估,FSFI总分越高性功能越好,总评分<26.55为性功能障碍者。
1.4 统计学分析
2 结果
2组患者均顺利完成手术,无死亡情况。
2.1 手术情况比较
手术时间和淋巴结切除个数2组间相比,差异无统计学意义(P>0.05);术中出血量开腹组多于腹腔镜组,差异有统计学意义(P<0.05),见表1。
表1 手术情况比较(±s)
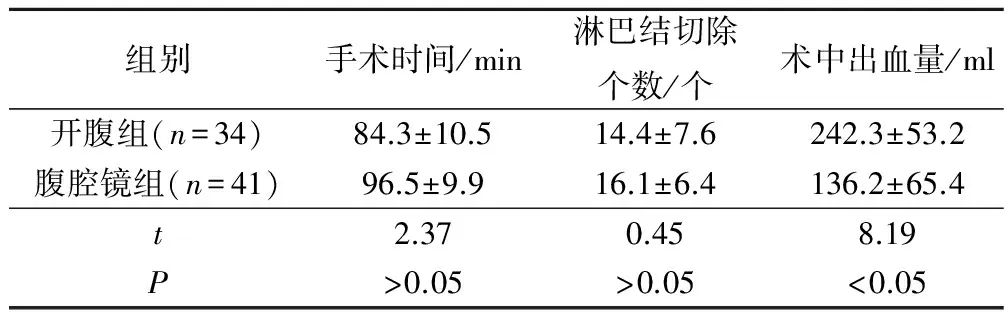
表1 手术情况比较(±s)
组别手术时间/min淋巴结切除个数/个术中出血量/ml开腹组(n=34)84.3±10.514.4±7.6242.3±53.2腹腔镜组(n=41)96.5±9.916.1±6.4136.2±65.4t2.370.458.19P>0.05>0.05<0.05
2.2 术后恢复对比
术后肛门排气时间、术后3天体温、总住院时间、术后并发症发生率等指标腹腔镜组均优于开腹组,各指标差异均有统计学意义(P<0.05),见表2。
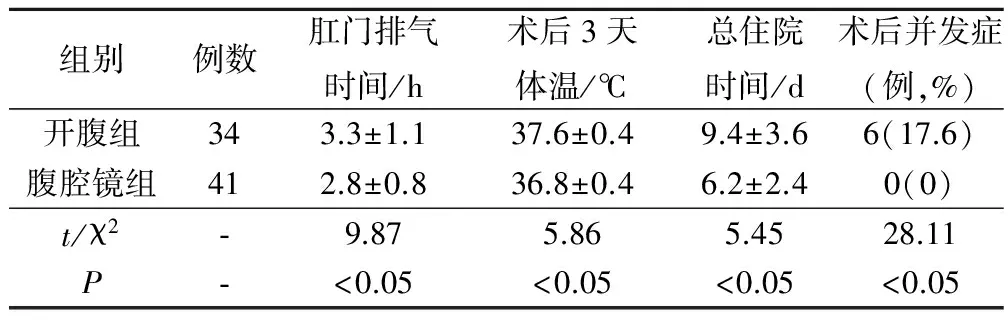
表2 2组患者术后恢复指标
2.3 远期疗效对比
腹腔镜组失访4例,开腹组失访6例,失访病例不计入统计。腹腔镜组术后无复发,开腹组2例(7.1%)分别于术后4个月和7个月阴道残端复发,2组差异具有统计学意义(χ2=7.254,P<0.05);腹腔镜组性功能障碍为2例(5.4%),开腹组性功能障碍5例(18.5%),2组差异具有统计学意义(χ2=9.117,P<0.05)。
3 讨论
子宫内膜肿瘤早期发现概率高,通常采用手术的方式进行治疗。传统的手术方式主要为开腹全子宫双附件切除术,同时进行盆腔、腹主动脉淋巴结清扫。上述功能通过腹腔镜均可以达到,为腹腔镜手术的运用奠定了基础[5]。但由于该手术的难度高,一直没有普及,2000年后国内逐渐出现腹腔镜治疗妇科恶性肿瘤的报道[6-7],但是由于安全性和优势一直存在争议,一直没有能够完全推广,故开展本研究对于该手术方式的推广运用具有一定借鉴意义。
从短期疗效看,根据国外报道的采用腹腔镜手术治疗子宫内膜肿瘤,在具有和开腹手术相同疗效的同时,可以缩短手术时间,在本研究中,腹腔镜组手术时间相比开腹组差异较小(P>0.05),与国外研究结论一致[8]。本研究表明,腹腔镜组淋巴结切除个数相比开腹组差异较小,无统计学意义(P>0.05),与国外报道[9]结论相似。本研究也表明腹腔镜组患者的手术情况及术后恢复情况均优于开腹组,结论与国内外文献报道的结果[10-11]相似。分析其原因,腹腔镜手术视野系统比传统开腹手术更佳,手术过程中能避免组织、血管损伤,盆腹腔干扰减少,且手术操作主要通过电凝完成,减少了术中操作产生的出血,有利于患者早期活动和尽快恢复。
从远期疗效看,本研究表明腹腔镜组阴道残端复发率明显低于开腹组,性功能障碍发生率显著低于开腹组,与Obermair等[12]报道结果相一致。
虽然国内外的各类研究都显示腹腔镜手术进行早期子宫内膜肿瘤的手术相对开腹手术更佳,但是仍存在一定的局限性,比如该手术方式仅限于早期的子宫内膜肿瘤,对晚期需要开展肿瘤细胞减灭术患者不宜采用;另外,由于腹腔镜自身条件和技术难度较大,因此在某些情况下开腹手术可能更合适。因此腹腔镜手术的适用性还需要进一步探索研究。
综上所述,腹腔镜手术治疗早期子宫内膜癌在减少术中出血量和住院时间、改善术后远期疗效方面优于开腹手术,但仍具有一定局限性,需要进一步探索研究。
[1] 宋晓晨,李 萌,熊光武,等.早期子宫内膜癌腹腔镜与开腹手术的对比研究〔J〕.中国微创外科杂志,2011,11(5):411-414.
[2] 郭芳芳,邢洪存.腹腔镜与开腹手术治疗早期子宫内膜癌的对比分析〔J〕.中国妇幼保健,2013,28(32):5393-5394.
[3] 张百蕾,赵玲军.腹腔镜与开腹手术治疗早期子宫内膜癌的对比分析〔J〕.现代实用医学,2012,24(7):755-756.
[4] 徐凤秦,朱小朝,何 庆,等.腹腔镜与开腹术治疗早期子宫内膜癌对比研究〔J〕.徐州医学院学报,2012,32(5):332-334.
[5] 彭 澎,黄惠芳,沈 铿,等.腹腔镜手术与开腹手术治疗早期子宫内膜癌的临床对比分析〔J〕.中华妇产科杂志,2004,39(3):165-168.
[6] 陈 琪,张 虹.腹腔镜与开腹手术治疗早期子宫内膜癌临床疗效分析〔J〕.现代诊断与治疗,2013,24(6):1209-1211.
[7] 黄灵芝.腹腔镜与开腹手术治疗早期子宫内膜癌的临床效果比较〔J〕.中国肿瘤外科杂志,2015,7(2):114-116.
[8] Terai Y,Tanaka T,Sasaki H,et al.Total laparoscopic modified radical hysterectomy With lymphadenectomy for endometrial cancer compared with laparotomy〔J〕.J Obstet Gynaecol Res,2014,40(2):570-575.
[9] Mourits MJ,Bijen CB,Arts HJ,et al.Safety of laparoscopy versus laparotomy In early-stage endometrial cancer:arandomisedtrial〔J〕.Lancet Oncol,2010,11(8):763-771.
[10] Malzoni M,Tinelli R,Cosentino F,et al.Total laparoscopic radical hysterectomy versus abdominal radical hysterectomy with 1ymphadenectomy in patients with early cervical cancer:our experience〔J〕.Ann Surg Oncol,2009,16(5):1316-1323.
[11] Tozzi R,Malur S,Koehler C,et al.Laparoseopy versus laparotomy in endometrial cancen first analysis of survival of a randomized prospective study〔J〕.J Minim Invasive Gynecol,2005,12(2):130-136.
[12] Obermair A,Manolitsas TP,Leung Y,et al.Total laparoscopic hysterectomy for endometrial cancer:patterns of recurrence and survival〔J〕.Gynecol Oncol,2004,92(3):789-793.

