十二指肠乳头肿瘤内镜下切除术的疗效分析(附3例报告)
(东南大学医学院附属盐城医院 消化内科,江苏 盐城 224001)
随着内镜检查的广泛开展和内镜下逆行胰胆管造影术(endoscopic retrograde cholangiopancreatography,ERCP)的不断提高,十二指肠乳头肿瘤的检出率越来越高。以往对此类肿瘤的治疗常采用外科手术的方式(如胰十二指肠根治术或经腹肿瘤局部切除术),但该类手术对患者创伤大,且有较高的并发症和死亡率,术后并发症多且患者恢复慢。目前认为,对十二指肠腺瘤及早期癌变者,内镜下切除术具有创伤小且疗效可靠的明显优势,并发症发生率及病死率低。但是由于十二指肠乳头是胰管和胆总管开口的重要部位,所以内镜下乳头切除术在技术上不同于消化道其他部位的黏膜下切除,其技术要求和精细程度高,并发症处理困难。目前国内关于十二指肠乳头肿瘤内镜下切除的报道较少。本院于2015年4月-2015年6月共进行了3例十二指肠乳头肿瘤内镜下切除,疗效满意。现报道如下:
1 资料与方法
1.1 一般资料
2015年4月-2015年6月本院行内镜下十二指肠乳头肿瘤内镜下切除3例。患者均为女性,年龄42~58岁。临床症状表现单纯腹痛2例,行胃镜检查发现十二指肠乳头部肿物,术前活检诊断均为十二指肠主乳头部腺瘤伴低级别上皮内瘤变;梗阻性黄疸1例,行胃镜检查发现十二指肠乳头部肿物,术前活检诊断为慢性炎症,磁共振成像(magnetic resonance iamging,MRI)显示壶腹部占位可能,患者拒绝外科手术,要求行十二指肠乳头肿瘤内镜下切除术。
1.2 治疗方法
操作由具有丰富ERCP操作经验的内镜医师完成。3例患者行十二指肠乳头内镜下切除前均行计算机断层扫描(computed tomography,CT)、MRI和ERCP检查,均提示病变未侵犯胰胆。患者签署同意内镜下切除同意书。患者取俯卧位,经口插入十二指肠镜(Olympus TJF-260型)至十二指肠降部乳头,发现病灶后经内镜活检孔插入圈套器,在内镜直视下张开圈套器切除病灶,一次性完整切除后及时回收标本送检病理,切除处创面出血点及可疑残留病灶行氩离子凝固术(argon plasma coagulation,APC)处理,梗阻性黄疸患者术后在X射线透视下置入胰管塑料支架(5Fr.5 cm),预防术后胰腺炎。术后要求患者2或3个月复查十二指肠镜。见图1和2。
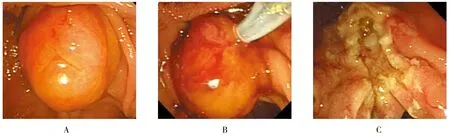
图1 十二指肠乳头肿瘤内镜下切除过程Fig.1 Endoscopic resection of duodenal papillary neop lasm
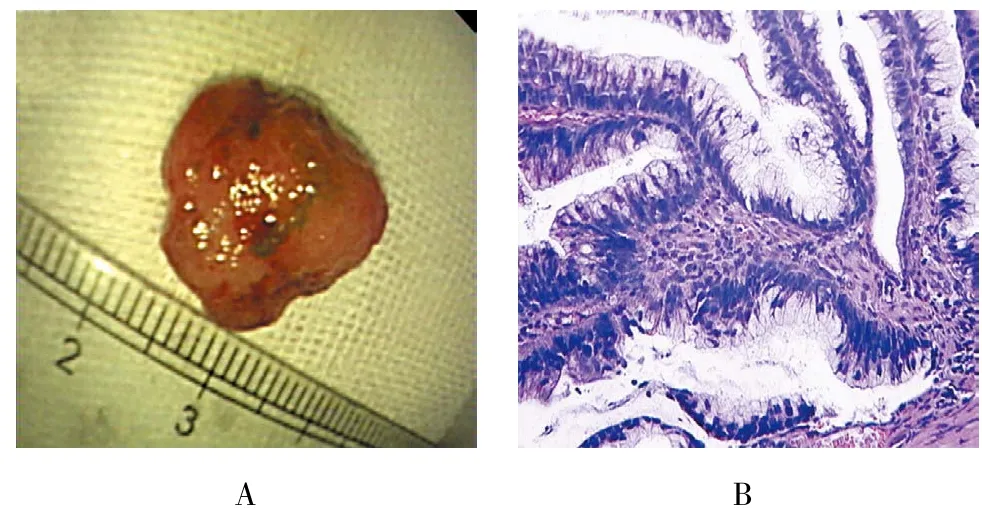
图2 瘤体标本及病理学检查结果Fig.2 Specimens of tumor and the postoperative pathology
1.3 切除情况判定标准
成功切除指十二指肠乳头肿瘤内镜下切除后未发现残留,ERCP复查未发现胰、胆管内生肿瘤;完全切除指术后6个月内接受内镜复查并活检无复发。
2 结果
本组内镜成功切除率为100.0%(3/3)。内镜完全切除率为100.0%(3/3);无1例患者术后出现出血、急性胰腺炎等并发症。术后随访6~8个月,无1例患者出现复发。术后3个月复查十二指肠镜,创面形成瘢痕,见图3。临床症状表现单纯腹痛2例的患者:(十二指肠乳头)绒毛管状腺瘤伴低级别上皮内瘤变1例,(十二指肠乳头)绒毛管状腺瘤,腺体中-重度异型增生1例。梗阻性黄疸患者:(十二指肠乳头)腺癌,侵及黏膜下层。

图3 术后3个月复查所见Fig.3 Reexam ination of 3 months after operation
3 讨论
1983年SUZUKI等首次报道了内镜下十二指肠乳头切除术[1]。近年来,越来越多的相关研究证明该手术成功率高,并发症发生率、复发率及病死率低[2-3]。目前国内关于十二指肠乳头肿瘤内镜下切除的报道较少。本研究进一步对内镜下切除十二指肠乳头肿瘤的安全性及有效性加以评估。
内镜下切除十二指肠乳头肿瘤的一个常见的术前问题是怎样区分良性和恶性乳头状肿瘤。常规活检以确定病变性质十分重要。常规内镜下的表现常常不能确定病变是否已有恶变,即使进行活检,活检阴性也不能排除癌变。有研究发现,病理证实癌变的患者中,术前内镜活检漏诊率可达30.0%[4-5]。放大内镜和窄带成像应用的增加可以帮助患者选择内镜治疗[6]。当镜下表现与组织学结果不一致时,应进一步活检以获得确定的组织学证据。在某些情况下,内镜下切除十二指肠乳头肿瘤术可以理解为一次大块活检术[7]。
本研究的3个病例术前均行活检,2例的患者术前活检诊断均为十二指肠主乳头部腺瘤伴低级别上皮内瘤变,术后病理为绒毛管状腺瘤伴低级别上皮内瘤变1例,绒毛管状腺瘤伴腺体中-重度异型增生1例;1例患者术前活检诊断为慢性炎症,术后病理为腺癌,侵及黏膜下层。内镜下切除十二指肠乳头肿瘤可以获得足够的组织,克服活检病理检查的局限性。收到切除标本的组织病理学最终报告后可再决定是否需要进一步的治疗。
十二指肠乳头是胰管和胆总管开口的重要部位,内镜下乳头切除术在技术上不同于消化道其他部位的黏膜下切除,其技术要求和精细程度高,并发症处理困难。内镜乳头切除术并发症可分为早期(胰腺炎、出血、穿孔、胆管炎)和后期(乳头状狭窄)的并发症。有文献报道[8],内镜乳头切除术的并发症总发生率约25.0%,总死亡率约0.4%,胰腺炎发生率约8.0%~15.0%,出血发生率约2.0%~13.0%,十二指肠穿孔发生率约0.0%~4.0%,胆管炎发生率约0.0%~2.0%,乳头状狭窄发生率约0.0%~8.0%。本研究3例患者内镜下乳头肿瘤切除成功率为100.0%(3/3),完全切除率为100.0%(3/3)。未出现任何手术并发症。
据报道,乳头切除术后行预防性胰管支架置入术可能会降低术后胰腺炎及乳头部狭窄的风险[9-10]。本研究中1例梗阻性黄疸患者术后在X射线透视下置入胰管塑料支架,术后未出现胰腺炎,未出现乳头部狭窄,效果良好。但胰管支架是否真的有益于所有内镜乳头切除术的患者尚无明确共识,胰管支架置入的有效性还需要更大宗的随机对照试验证实。
综上所述,内镜下十二指肠乳头切除术是治疗十二指肠乳头良性肿瘤和部分早癌的一种简便、有效和相对安全的治疗方法。圈套治疗是最常用的内镜治疗方法。乳头切除后预防性胰管支架置入有可能减少并发症的发生。内镜下十二指肠乳头切除术后需要常规进行内镜随访。
[1]WASHBURN W K,NODA S,LEW IS W D,et al.Prim ary malignant melanoma of the biliary tract[J].Liver Transpl Surg,1995,1(2): 103-106.
[2]AHN D W,RYU J K,KIM J,et al.Endoscopic papillectomy for benign ampullary neoplasms: how can treatment outcome be predicted[J].Gut Liver,2013,7(2): 239-245.
[3]CEPPA E P,BURBRIDGE R A,RIALON K L,et al.Endoscopic versus surgical ampullectomy: an algorithm to treat disease of the ampulla of Vater[J].Ann Surg,2013,257(2): 315-322.
[4]ELEK G,GYÔRI S,TÓTH B,et al.Histological evaluation of preoperative biopsies from ampulla vateri[J].Pathol Oncol Res,2003,9(1): 32-41.
[5]BELLIZZI A M,KAHALEH M,STELOW E B.The assessment of specimens procured by endoscopic ampullectomy[J].Am J Clin Pathol,2009,132(4): 506-513.
[6]ITOI T,TSUJI S,SOFUNI A,et al.A novel approach emphasizing preoperative margin of tumor of the major duodenal papilla with narrow-band imaging in comparison to indigo carm ine chromoendoscopy (w ith videos)[J].Gastrointest Endosc,2009,69(1): 136-141.
[7]OGAWA T,ITO K,FUJITA N,et al.Endoscopic papillectomy as a method of total biopsy for possible early ampullary cancer[J].Dig Endosc,2012,24(4): 291.
[8]HAN J,KIM MH.Endoscopic papillectomy for adenomas of the major duodenal papilla (w ith video)[J].Gastrointest Endosc,2006,63(2): 292-301.
[9]HAREWOOD G C,POCHRON N L,GOSTOUT C J.Prospective,random ized,controlled trial of prophy lactic pancreatic stent p lacem ent for endoscopic snare excision of the duodenal ampulla[J].Gastrointest Endosc,2005,62(3): 367-370.
[10]MOON J H,CHA S W,CHO Y D,et al.Wire-guided endoscopic snare papillectomy for tumors of the major duodenal papilla[J].Gastrointest Endosc,2005,61(3): 461-466.

