吡格列酮对早期糖尿病肾病患者血清SAA、β—TP及炎症因子水平的影响*
陈琳 陈文娜 官雯娟
【摘要】 目的:探讨吡格列酮对早期糖尿病肾病患者血清淀粉样蛋白A(SAA)、β痕量蛋白(β-TP)
及炎症因子水平的影响。方法:选取2017年1-12月本院收治的80例糖尿病肾病患者。按照随机数字表法将其分为试验组和观察组,各40例。对照组给予常规治疗,试验组在此基础上给予吡格列酮治疗。比较两组治疗前后的血清SAA、β-TP、IL-6、IL-18、TNF-α、hs-CPR水平。结果:治疗后,试验组血清SAA、β-TP水平均低于治疗前及对照组,比较差异均有统计学意义(P<0.05);治疗后,试验组IL-6、IL-18、TNF-α、hs-CPR水平均低于治疗前及对照组(P<0.05)。结论:吡格列酮能改善早期糖尿病肾病患者血清SAA、β-TP及炎症因子水平,延缓糖尿病肾病病程进展。
【关键词】 吡格列酮; 糖尿病肾病; β痕迹蛋白; 淀粉样蛋白A; 炎症因子
doi:10.3969/j.issn.1674-4985.2018.29.011
糖尿病肾病是糖尿病的严重并发症之一,该病起病隐匿,进展缓慢,主要表现为渐进性肾功能损害,是导致终末期肾功能衰竭的主要原因之一[1]。目前普遍认为,微炎症状态在糖尿病肾病发生和进展中发挥着重要的作用[2-5]。动物实验报道,吡格列酮能改善糖尿病大鼠的微炎症状态、氧化应激[6-7]。目前,有关吡格列酮对早期糖尿病肾病患者肾功能和微炎症状态的临床研究尚不多见。为此,本院开展本研究,旨在通过观察吡格列酮对早期糖尿病肾病患者血清淀粉样蛋白A(SAA)、β痕量蛋白(β-TP)及炎症因子水平的影响,探讨其在早期糖尿病肾病治疗中的作用。现报道如下。
1 资料与方法
1.1 一般资料 选取2017年1-12月本院收治的80例糖尿病肾病患者。诊断标准:糖尿病肾病诊断参照杨霓芝等[8]制定的诊断标准,糖尿病肾病分期参照临床诊断标准[9]。纳入标准:年龄18~65周岁;知情并签署知情同意书;近期未参与过其他临床研究。排除标准:原发性肾脏疾病;近期使用过糖皮质激素;妊娠、准备妊娠或哺乳期妇女;合并心力衰竭、肝功能不全、自身免疫性疾病;脱落、中止和退出者。按照随机数字表法将其分为试验组和观察组,各40例。本研究经医院伦理委员会审核批准。
1.2 治疗方法 对照组给予常规治疗,主要包括糖尿病健康教育、适量运动、低盐低蛋白的糖尿病饮食方案,定期监测血糖、血压,口服降糖药物和胰岛素控制血糖、血管紧张素转化酶抑制剂控制血压、他汀类药物调节血脂、小剂量阿司匹林抗凝等。试验组在此基础上给予盐酸吡格列酮片(生产厂家:江苏德源药业有限公司,批准文号:国药准字H20110047)15 mg(以吡格列酮计)口服,1次/d。两组患者均连续治疗3个月。
1.3 观察指标 治疗前后抽取研究对象肘静脉血4 mL,常规后处理。采用特定蛋白分析仪(贝克曼库尔特IMMAGE 800,配套试剂)测定血清SAA、β-TP水平,采用酶联免疫吸附实验(试剂盒购自武汉默沙克生物科技有限公司)测定血清白细胞介素6(IL-6)、白细胞介素18(IL-18)、肿瘤坏死因子-α(TNF-α)、超敏C反应蛋白(hs-CPR)水平。
1.4 统计学处理 使用SPSS 20.0软件对数据进行分析,计量资料用(x±s)表示,组间比较采用t检验,组内比较采用配对t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较 试验组男20例,女20例;年龄45~64岁,平均(55.37±4.32)岁;病程6~8年,平均(7.32±2.43)年;糖化血红蛋白7%~13%,平均(9.62±2.07)%。对照组男20例,女20例;年龄45~64岁,平均(55.47±4.36)岁;病程6~8年,平均(7.40±2.39)年;糖化血红蛋白7%~13%,平均(9.52±1.98)%。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
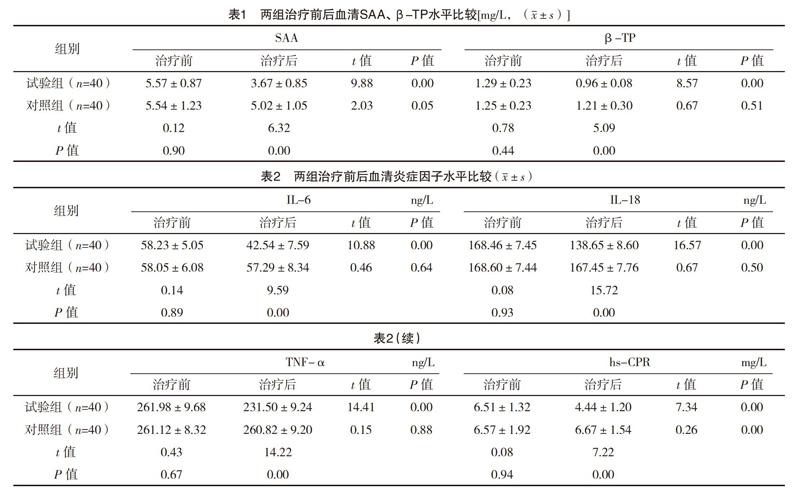
2.2 两组治疗前后血清SAA、β-TP水平比较 治疗前,两组血清SAA、β-TP水平比较,差异均无统计学意义(P>0.05);治疗后,试验组血清SAA、β-TP水平均低于治疗前及对照组,比较差异均有统计学意义(P<0.05),但对照组治疗前后SAA、β-TP水平比较差异均无统计学意义(P>0.05),见表1。
2.3 两组治疗前后血清炎症因子水平比较 治疗前,两组血清IL-6、IL-18、TNF-α、hs-CPR水平比较,差异均无统计学意义(P>0.05);治療后,试验组IL-6、IL-18、TNF-α、hs-CPR水平均低于治疗前及对照组(P<0.05),对照组hs-CPR水平明显低于治疗前(P<0.05),其他指标治疗前后比较差异均无统计学意义(P>0.05),见表2。
3 讨论
糖尿病肾病是糖尿病的严重并发症之一,以肾小球毛细血管病变为病理特征[10-11]。随着近年来糖尿病发病率的增加,糖尿病肾病发病率也呈现逐年上升趋势[1]。该病起病隐匿,进展缓慢,主要表现为渐进性肾功能损害,早期糖尿病肾病又称“持续微量白蛋白尿期”,该阶段肾功能异常仍可逆转。若不采取积极的干预措施,尿白蛋白排泄率(UAER)持续上升,一旦发生持续性蛋白尿则病情不可逆转,逐渐发展为慢性肾衰竭,严重影响患者生活质量。迄今,糖尿病肾病的发病机制尚未完全清楚,关于糖尿病肾病发病机制的假说主要有:高血糖主导的糖代谢紊乱和血流动力学改变导致肾损伤、氧化应激主导的抗氧化系统失衡导致肾损伤、各种炎症分子和途径介导的微血管病变、微量白蛋白尿导致肾损伤[12-14]。总之,糖尿病肾病是一种全身代谢性综合征,多种细胞活动和信号通路参与到其发病和进展当中,而微炎症状态在其发生和进展中发挥着重要的作用。因此,改善糖尿病肾病患者微炎症状态是治疗糖尿病肾病、延缓早期糖尿病肾病病程进展的主要思路。
在2型糖尿病的疾病发展过程中,慢性持续存在的微炎性反应参与其中。而糖尿病肾病更易伴随慢性持续性炎性反应。各种炎性因子的持续存在加速肾损伤,促进肾小球硬化及肾脏纤维化的发生。血清SAA是一种急性时相反应蛋白,SAA的降解产物可造成器官发生严重的慢性炎性并发症。同时,作为炎症因子,SAA可激活中性粒细胞,使肾脏组织处于氧化应激状态,致肾实质和肾血管变性坏死,促进病情的发展。因此SAA是糖尿病患者早期肾损伤的生化指标,可用于评估糖尿病肾病患者的病情严重程度。糖尿病肾病早期存在慢性炎性反应时,肾小球毛细血管内皮损伤,基底膜和生理功能减弱,血清SAA水平也随着升高。β-TP是一种低分子量蛋白质,是人脑脊液中的主要蛋白质,血清中β-TP水平主要取决于肾小球滤过率,是一种较理想的反映肾功能的标记物。同时β-TP属于小分子蛋白质,完全由近端小管重吸收,可作为肾损伤标记物[15-17]。
吡格列酮是一种胰岛素增敏剂,通过选择性地激活有关组织中核转录因子过氧化物酶增殖物激活受体γ(PPAR-γ)来调节胰岛素敏感性,从而延缓糖尿病病程进展[18]。吡格列酮能改善胰岛素抵抗及相关代谢异常;可选择性激活PPAR-γ,后者普遍存在于肾小球系膜和内皮细胞中,激活后可纠正代谢紊乱状态,控制炎症。除此之外,吡格列酮激活PPAR-γ能够抑制单核细胞内NF-κB的表达,还能够抑制内皮细胞中细胞间黏附分子-1(ICAM-1)、血管细胞间黏附分子-1(VCAM-1)的表达,从而起到抗炎、抗氧化的作用[19-20]。本研究结果显示,治疗后,试验组IL-6、IL-18、TNF-α、hs-CPR水平均低于治疗前及对照组(P<0.05),提示吡格列酮能够降低IL-6、IL-18、TNF-α、hs-CPR等炎症因子水平。且结果显示,治疗后,试验组血清SAA、β-TP水平均低于治疗前及对照组,比较差异均有统计学意义(P<0.05),提示吡格列酮能够延缓糖尿病肾病病程进展。
综上所述,吡格列酮能改善早期糖尿病肾病患者血清SAA、β-TP及炎症因子水平,延缓糖尿病肾病病程进展。
参考文献
[1]魏晓,欧三桃.综合防治,延缓进展——2014年版《中国糖尿病肾病防治专家共识》解读[J].实用医学杂志,2016,32(1):1-3.
[2]孙迎春,解汝娟.糖尿病肾病发病机制的研究进展[J].医学综述,2017,23(16):3286-3290.
[3]张晶露,邱琳,雒晓春.糖尿病肾病发病机制研究进展[J].医学综述,2017,23(8):1623-1627.
[4]张巍,于为民,任小军.糖尿病肾病的炎症反应[J].中国现代医生,2014,52(9):157-160.
[5] Nakagaki O,Miyoshi H,Sawada T,et al.Epalrestat improves diabetic wound healing via increased expression of nerve growth factor[J].Exp Clin Endocrinol Diabetes,2013,121(2):84-89.
[6]代丹娇,黎艳.盐酸吡格列酮治疗2型糖尿病肾病的临床观察[J].中国医学创新,2016,13(7):98-101.
[7]张涛,王芳.吡格列酮联合维生素D对糖尿病肾病患者肾功能、血清炎症因子及抗炎脂肪因子水平的影响[J].广西医科大学学报,2017,34(10):1464-1467.
[8]杨霓芝,刘旭生.糖尿病肾病诊断、辨证分型及疗效评定标准(试行方案)[J].上海中医药杂志,2007,41(7):7-8.
[9]于睿超,汤曦,付平.糖尿病肾病临床规范化治疗——指南解析[J].西部医学,2015,27(2):161-163.
[10]沈霞红,徐峰,安玉,等.糖尿病肾病合并IgA肾病的临床病理特征及预后分析[J].肾脏病与透析肾移植杂志,2014,23(2):101-107.
[11]张向伟,柳红芳,张先慧.糖尿病肾病病机层次分析与辨治[J].中医杂志,2017,58(5):390-393.
[12] Vazquez-Benitez G,Desai J R,Xu S,et al.Preventable major cardiovascular events associated with uncontrolled glucose,blood pressure,and lipids and active smoking in adults with diabetes with and without cardiovascular disease:a contemporary analysis[J].Diabetes Care,2015,38(5):905-912.
[13]趙秀玲.糖尿病肾病患者抗内皮细胞抗体表达与炎性细胞因子水平关系分析[J].临床医学研究与实践,2017,2(18):17-18.
[14]曹会芳.2型糖尿病肾病患者炎性反应相关因子检测与分析[J].数理医药学杂志,2016,29(9):1328-1330.
[15]郭小芳,文希,李平.比索洛尔联合胰岛素增敏剂治疗对PCOS患者内分泌功能的影响[J].海南医学,2016,27(15):2456-2459.
[16] Nakatsuji H,Kishida K,Kobayashi H,et al.Three-month treatment with pioglitazone reduces circulating C1q-binding adiponectin complex to total-adiponectin ratio,without changes in body mass index,in people with type 2 diabetes[J].Diabetes Res Clin Pract,2013,99(1):e14-e17.
[17] Bhavsar N A,Appel L J,Kusek J W,et al.Comparison of measured gfr,serum creatinine,cystatin C and Beta-trace protein to predict ESRD in African Americans with hypertensive CKD[J].Am J Kidney Dis,2011,58(6):886-893.
[18]李丹丹.依帕司他、吡格列酮、前列地尔不同联用方案治疗糖尿病肾病的疗效及安全性研究[J].中国临床实用医学,2015,6(4):42-44.
[19]刘凤芹,朱丽花.替米沙坦和吡格列酮联合对糖尿病肾病的治疗效果分析[J].中外医疗,2014,33(23):138-139.
[20]钟丁亮,莫小庆.吡格列酮联合前列地尔治疗糖尿病肾病的临床效果[J].中国医药导报,2017,14(36):101-103.
(收稿日期:2018-07-09) (本文编辑:董悦)

