经腹横筋膜平面阻滞时使用不同浓度罗哌卡因对腹腔镜胆囊切除术后镇痛效果的影响
韩裕权
随着微创技术的成熟、腹腔镜外科技术的发展,腹腔镜胆囊切除术已逐渐取代传统开放式手术,其具有创伤小、术后恢复快等优点,可有效降低围术期并发症[1-3]。但是术后疼痛仍是影响微创手术治疗效果的主要因素,目前临床腹部外科手术多采取多模式镇痛,除了传统的静脉自控镇痛外,罗哌卡因经腹横筋膜平面(transversus abdominis plane, TAP)阻滞应用于腹部手术术后镇痛也越来越普遍[4]。在超声引导下进行TAP阻滞更能提高此技术的有效性和安全性[5]。但是不同剂量的局麻药物浓度对TAP阻滞时效的影响也不同。故选择一种合适的局麻药物浓度已成为临床关注的热点[6]。目前在临床常采用0.375%罗哌卡因进行阻滞,其具有起效快,阻滞较完善等优点,研究报道应用0.250%浓度也可以达到同样的阻滞效果[7-8]。本研究观察两种不同浓度罗哌卡因经TAP阻滞在腹腔镜胆囊切除术后的镇痛效果,旨在为临床选取合适的局麻药物浓度进行镇痛治疗提供理论基础。现报告如下。
1 资料与方法
1.1病例选择标准 纳入标准:①均符合腹腔镜胆囊切除术手术指征;②均采用气管插管静吸复合全身麻醉。排除标准:①合并严重脑、肝、肾功能障碍或其他重要脏器功能衰竭者;②伴有急性血液系统感染或凝血功能障碍者;③近期应用过镇静、抗抑郁药物治疗者。
1.2临床资料 对湖北省宜昌市第三人民医院2015年3月—2017年5月就诊的择期行腹腔镜胆囊切除术742例的临床资料进行回顾性分析。根据罗哌卡因浓度分为A组(0.375%罗哌卡因)、B组(0.250%罗哌卡因),每组371例。其中A组男200例,女171例,年龄22~65(36.82±3.58)岁,ASA分级:Ⅰ级190例,Ⅱ级181例;B组男210例,女161例,年龄23~66(37.01±3.62)岁,ASA分级:Ⅰ级198例,Ⅱ级173例。两组性别、年龄、ASA分级比较差异无统计学意义(P>0.05),具有可比性。
1.3方法
1.3.1麻醉方法:均先静脉推注0.05 mg/kg咪达唑仑后给予瑞芬太尼和2%丙泊酚注射液进行靶控输注麻醉诱导。当瑞芬太尼的血浆浓度达到2.5 ng/ml、丙泊酚达到3.0 μg/ml,此时患者入睡、意识不清,再静脉推注0.1 mg/kg维库溴铵注射液后进行气管插管行机械通气。在术中将瑞芬太尼的血浆浓度维持在3 ng/ml左右,丙泊酚维持在2 μg/ml。通过TCI系统的调节将术中血压控制在基础血压的±20%,脑电双频指数(BIS)维持在40~60,呼气末二氧化碳分压(PETCO2)维持在30~45 mmHg,手术进程顺利。根据患者术中情况给予肌松剂。
1.3.2镇痛方法:所有患者由经验丰富的麻醉医师通过肋缘下入路进行双侧TAP阻滞。在超声引导下通过短轴平面内技术,采用19G贝朗穿刺针由内向外在探头内侧缘2 cm处,缓慢抵达腹直肌和腹横肌之间的TAP。在确定针尖位置后回抽无血,以0.5 ml/kg计算罗哌卡因总量,A组缓慢注入0.375%罗哌卡因15 ml,B组缓慢注入0.250%罗哌卡因15 ml,经超声可见在注射时TAP区低回声区呈逐渐增大的趋势。对侧采取同样的技术进行阻滞,每例患者每侧各推注15 ml的局麻药。在手术结束前30 min,给予舒芬太尼注射液0.1 μg/kg静脉缓慢推注,利于增强术后镇痛效果且可避免因瑞芬太尼停药后引起的痛觉敏化反应,根据术后具体情况给予肌松拮抗剂。等患者完全苏醒后,将气管导管拔除,送至麻醉恢复室以平稳过渡。
1.4观察指标
1.4.1疼痛评估:以转入麻醉恢复室时间计为T0、入病房为T1、术后6 h为T2、术后12 h为T3、术后24 h为T4,并采用疼痛强度量表(NRS)对患者的每个时刻疼痛程度进行评分,0分评为无痛,10分为无法忍受的疼痛。
1.4.2Ramsay镇静评分:1分为急躁不安,2分为安静合作,3分为睡觉时可听指令,4分为睡眠状态可唤醒,5分为呼唤但是反应较迟钝,6分为深睡状态呼唤不醒。2~4分镇静满意,5~6分镇静过度。比较两组各时段Ramsay镇静评分。
1.4.3术中及术后情况:比较两组术中瑞芬太尼和舒芬太尼的使用剂量及术后首次应用其他镇痛药的时间(如帕瑞昔布钠等)和住院时间、手术时间、不良反应的发生情况等。
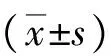
2 结果
2.1围术期相关指标 两组住院时间、手术时间、围术期舒芬太尼用量、术后首次应用镇痛药时间比较差异无统计学意义(P>0.05),但A组术中瑞芬太尼用量少于B组(P<0.05)。见表1。
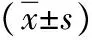
表1 两组择期行腹腔镜胆囊切除术患者围术期相关指标比较
注:A组罗哌卡因浓度为0.375%,B组为0.250%
2.2NRS评分比较 两组术后各时段NRS评分比较差异均无统计学意义(P>0.05)。随着时间延长,两组NRS评分均呈现下降趋势(P<0.05)。见表2。
2.3Ramsay镇静评分比较 两组术后各时段Ramsay镇静评分比较差异无统计学意义(P>0.05)。见表3。
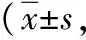
表2 两组择期行腹腔镜胆囊切除术患者术后各时段疼痛强度量表评分比较分)
注:A组罗哌卡因浓度为0.375%,B组为0.250%;T0为转入麻醉恢复室时间,T1为入病房,T2为术后6 h, T3为术后12 h, T4为术后24 h;与T0比较,aP<0.05;与T1比较,cP<0.05;与T2比较,eP<0.05;与T3比较,gP<0.05
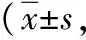
表3 两组择期行腹腔镜胆囊切除术患者术后各时段Ramsay镇静评分比较分)
注:A组罗哌卡因浓度为0.375%,B组为0.250%;T0为转入麻醉恢复室时间,T1为入病房,T2为术后6 h, T3为术后12 h, T4为术后24 h
2.4不良反应发生情况 A组出现恶心25例,皮肤瘙痒22例,呕吐20例,不良反应总发生率为18.06%(67例)。B组出现恶心13例,呕吐12例,皮肤瘙痒11例,不良反应总发生率为9.70%(36例)。A组不良反应总发生率高于B组(P<0.05)。两组均未出现异常出血、呼吸暂停等严重不良反应。经临床对症处理后均能缓解。
3 讨论
与传统开腹胆囊切除术相比,腹腔镜胆囊切除术是一种术后恢复快、创伤相对较小的手术方式,目前已在临床广泛应用[9-11]。但是术后疼痛仍是影响此类患者转归情况的主要因素,较多患者仍诉术后存在轻、中度疼痛[12]。其术后疼痛主要来源于切口疼痛、内脏疼痛、右肩部放射痛等。研究报道,术后24 h内疼痛最明显,主要以切口疼痛为主[13-14]。切口疼痛主要是属于创伤后躯体疼痛,疼痛机制和热敏或机械敏刺激皮肤产生伤害性感觉传入纤维特性的改变或伤害性刺激引起的中枢神经系统功能的改变相关[15-16]。为促进患者的术后康复,减轻术后疼痛,多种镇痛模式已应用于术后镇痛中。而经TAP阻滞是一种有效的镇痛方式,特别是结合超声更提高了其有效性和安全性[17]。经TAP阻滞常有侧路和肋缘下入路两种阻滞方式。研究报道,对于切口在肚脐以上的腹腔镜手术,以肋缘下入路阻滞镇痛效果更好,故本研究采用肋缘下入路阻滞[18-19]。但是不同浓度的局麻药对于TAP阻滞时间的影响无统一定论。局麻药所引起的神经毒性等不良反应主要和其吸收入血的浓度相关[20]。
研究报道,罗哌卡因安全浓度<3 mg/kg[21]。为增加镇痛效果、延长镇痛时间、缩短起效时间,临床常采用高浓度罗哌卡因经TAP阻滞,但其安全性仍有较大争议[22]。在各区域麻醉学领域中,认为>0.200%的罗哌卡因即被认为是术后镇痛的有效浓度[23]。而临床常采用0.375%的罗哌卡因进行术后镇痛,其具有阻滞完善、起效快等优点,常被应用于老年患者中,但是其安全性存在争议。本研究结果显示,A组术中瑞芬太尼用量少于B组,可能与腹腔镜胆囊切除术中较强刺激多为手术开始前10 min以内Trocar置入前后有关,而不能认为其阻滞平面和较高浓度罗派卡因TAP阻滞引起术中应激反应轻,而导致术中瑞芬太尼用量下降[24-25],此研究结果还需进一步验证。本研究结果显示,两组术后各时段NRS、Ramsay镇静评分比较差异无统计学意义,提示两组镇痛、镇静效果相当,且随着时间延长,患者疼痛程度逐渐降低,与既往研究结果相符[26]。本研究报道,A组不良反应总发生率高于B组。提示浓度为0.250%的罗哌卡因安全性高于0.375%罗哌卡因。研究报道,2.5、3.0 mg/kg的罗哌卡因均能引起患者神经毒性,但是经TAP阻滞罗哌卡因最低有效浓度尚无统一标准[27]。
综上所述,0.375%和0.250%罗哌卡因均有明显的镇痛、镇静效果,但0.250%罗哌卡因不良反应发生率较低,为提高经TAP阻滞的安全性,建议应用低浓度的罗哌卡因,但是本研究中只采用了两种剂量,至于哪种剂量是最佳的罗哌卡因TAP阻滞镇痛剂量,还需临床进一步研究探讨。
[1] 白洁,孟玮,黄生辉.腹腔镜胆囊切除术后不同浓度罗哌卡因腹横肌平面阻滞镇痛效果的随机对照研究[J].第三军医大学学报,2017,39(7):696-700.
[2] 张海罡,刘伟.地塞米松复合罗哌卡因腹横筋膜阻滞在剖宫产术后切口疼痛的镇痛效果观察[J].陕西医学杂志,2017,46(4):432-434.
[3] 兰军良,董晓勇,畅文玲,等.腹腔镜胆囊切除术胆管损伤的诊治分析[J].中国普通外科杂志,2017,26(8):1076-1078,1080.
[4] 郭飞,宋杰.双侧腹横肌平面罗哌卡因阻滞对腹腔镜胆囊切除患者术后呼吸功能和疼痛的影响[J].江苏医药,2016,42(13):1496-1498.
[5] 殷文渊,王苑,沈莉丽,等.腹横筋膜阻滞联合帕瑞昔布钠对日间腹腔镜胆囊切除术后镇痛效果的观察[J].河北医学,2016,22(6):886-889.
[6] 刘松彬,薛庆生,张基,等.双侧腹横肌平面阻滞复合双侧腹直肌鞘阻滞在腹腔镜胆囊切除术中的应用[J].临床麻醉学杂志,2016,32(6):550-554.
[7] 彭建国.超声引导腹横肌平面阻滞对腹腔镜胆囊切除患者术后并发症的影响[J].现代医学,2016,33(4):526-530.
[8] 沈丽莉,王苑,王华婴,等.超声引导下腹横肌平面阻滞麻醉用于腹腔镜下胆囊切除术术后镇痛的效果和安全性[J].上海医学,2016,35(10):579-583.
[9] Reihanak T, Saeed A, Elham M. The effect of oral tizanidine on postoperative pain relief after elective laparoscopic cholecystectomy[J].Advanced Biomedical Research, 2016,5(1):19.
[10] 陈利海,斯妍娜,韩流,等.超声引导下腹横肌平面阻滞联合羟考酮在日间腹腔镜胆囊切除术中的应用[J].临床麻醉学杂志,2016,32(10):945-948.
[11] 茹荷燕,殷文胜,庄仕华.超高龄患者腹腔镜胆囊切除术的临床应用[J].武警后勤学院学报:医学版,2015,24(5):382-383.
[12] 兰飞,王天龙.右美托咪定联合超声引导下罗哌卡因腹横肌平面阻滞对经腹子宫全切术后镇痛效果的评价[J].北京医学,2016,38(1):39-42.
[13] 张海龙,赵丽琴.罗哌卡因联合右美托咪定腹腔内喷洒对腹腔镜胆囊切除术后疼痛的影响[J].西北国防医学杂志,2016,37(7):442-444.
[14] 钟宇,王泽芬.右美托咪定联合罗哌卡因阻滞在经腹全子宫切除术后镇痛中的应用[J].蚌埠医学院学报,2016,41(8):1029-1032.
[15] 周桥灵,徐枫,李露君,等.不同剂量右美托咪定复合罗哌卡因腹横肌平面阻滞用于腹腔镜结肠癌手术镇痛[J].实用医学杂志,2016,32(24):4108-4110.
[16] 崔超,刘桂秀,赵玉杰.右美托咪定复合瑞芬太尼在腹腔镜胆囊切除术中的应用[J].解放军医药杂志,2016,28(9):104-106.
[17] 胡益挺,洪春英,方哲平,等.罗哌卡因局部浸润法改善腹腔镜胆囊切除术后疼痛的临床观察[J].肝胆胰外科杂志,2016,28(6):511-513.
[18] 王有财,任莹坤,王松涛,等.经彩超引导下腹横肌平面阻滞技术联合罗哌卡因切口局部麻醉用于胃癌手术后的镇痛效果[J].实用医学杂志,2016,32(5):858-859.
[19] Brynelson S. Pharmacological Interventions for Prevention or Treatment of Postoperative Pain in People Undergoing Laparoscopic Cholecystectomy[J].J Perianesth Nurs, 2016,31(3):257-259.
[20] 曲歌,崔旭蕾,桑诺尔,等.超声引导下腹横平面阻滞对腹腔镜肾输尿管切除患者术后镇痛效果的随机对照双盲研究[J].北京医学,2016,38(3):222-225.
[21] 成毅,刘晶宇,杨龙俊.顺式阿曲库铵和阿曲库铵用于全麻气管插管腹腔镜胆囊切除术中效果比较[J].解放军医药杂志,2017,38(1):104-107.
[22] 翟明玉,李娟,谷海,等.右美托咪定复合罗哌卡因腹横肌平面阻滞对亲属活体肾移植供肾患者术后恢复的影响[J].临床麻醉学杂志,2016,32(5):441-444.
[23] 徐璟,安洁,徐铭军,等.地塞米松对罗哌卡因用于剖宫产术后TAP阻滞镇痛效果的影响[J].中国医刊,2016,51(8):27-30.
[24] 刘晓华,王燕,李立新.罗哌卡因用于剖宫产术后横纹肌平面阻滞镇痛的效果分析[J].中国综合临床,2016,32(6):548-551.
[25] 刘炜,李红彬,张海静.超声引导腹横肌平面阻滞对腹腔镜胃癌术后镇痛的影响[J].中国实验诊断学,2017,21(1):47-49.
[26] Khurana S, Garg K, Grewal A,etal. A comparative study on postoperative pain relief in laparoscopic cholecystectomy: Intraperitoneal bupivacaine versus combination of bupivacaine and buprenorphine[J].Anesthesia Essays Researches, 2016,10(1):23-28.
[27] 钱伟.罗哌卡因切口镇痛在腹腔镜胆囊切除术快速康复外科中的应用观察[J].肝胆外科杂志,2016,24(3):211-213.

