颈前路融合术椎间撑开高度与邻近节段退变的相关性研究
徐锦明,吴 强,胡孔和,何小龙,朱文刚,席新华,包拥政,钟学仁
颈前路融合术椎间撑开高度与邻近节段退变的相关性研究
徐锦明,吴 强,胡孔和,何小龙,朱文刚,席新华,包拥政,钟学仁
目的探讨颈前路单节段融合术椎间撑开高度与邻近节段早期退变的相关性。方法回顾性分析2008年1月至2013年4月粤北人民医院采用颈椎前路单节段椎间盘摘除植骨融合术(ACDF)治疗的44例颈椎病患者的临床资料。依据融合节段手术前后椎间隙高度变化进行分组:A组(12例):椎间撑开高度≤2 mm;B组(16例):椎间撑开高度2~4 mm;C组(16例):椎间撑开高度>4 mm。分别测量各组术前、术后1周及末次随访颈椎融合节段Cobb角和日本骨科学会(JOA)评分,计算术前、末次随访R值及R'值,观察末次随访邻近节段骨质增生及颈部轴性症状(AS)发生情况。结果术后1周及末次随访时各组颈椎融合节段Cobb角和JOA评分均较术前有明显改善(P<0.05),末次随访时R值和R'值明显低于术前(P<0.05)。比较术后1周及末次随访时3组间颈椎融合节段Cobb角及R值、R'值,差异有统计学意义,其中B组与A、C组比较,差异有统计学意义(P<0.05),而A、C组之间比较无明显差异(P>0.05);末次随访B组融合节段Cobb角较术后1周下降角度小于A、C两组(P<0.05);末次随访B组邻近节段骨质增生及AS发生率亦明显低于A、C组(P<0.05)。结论ACDF治疗颈椎病近期疗效良好,椎间撑开过度或撑开不足可能是引起术后早期邻近节段退变的因素之一,椎间撑开高度在2~4 mm之间较为理想。
颈椎;脊柱融合术;前路手术;椎间盘切除术;骨移植;椎间撑开高度;邻近节段退变
自上世纪50年代Robinson和Smith[1]、Cloward[2]率先采用颈椎前路椎间盘摘除植骨融合 术(anterior cervical discectomy and fusion,ACDF)治疗颈椎病以来,ACDF一直被认为是治疗颈椎病最有效的方法[3]。但长期随访发现,ACDF术后易导致邻近节段退变(adjacent segment degeneration,ASD),远期疗效不甚理想。本研究分析ACDF术中椎间撑开高度变化对邻近节段早期退变的影响,探讨椎间撑开的理想高度,为临床提供可行性建议。
1 资料与方法
1.1 一般资料
选取2008年1月至2013年4月粤北人民医院采用单节段ACDF手术治疗的44例症状性脊髓型及神经根型颈椎病患者纳入研究,均采用颈前路钢板固定,椎间行PEEK植骨融合,排除外伤(如颈椎骨折、脱位)、肿瘤以及既往有颈椎手术史的病例。44例患者中男27例,女17例,年龄25~70岁,平均年龄48.9岁;C3/4节段3例、C4/5节段13例、C5/6节段23例、C6/7节段5例。
1.2 分组
根据融合节段椎间隙手术前后高度变化进行分组:A组(12例):椎间撑开高度≤2 mm;B组(16例):椎间撑开高度2~4 mm;C组(16例):椎间撑开高度>4 mm。
1.3 观察指标
术后定期回院复查颈椎X线片,记录手术前后日本骨科学会(Japanese Orthopaedic Association,JOA)脊髓损害评分[4],评估随访期间骨质增生及颈部轴性症状(axial symptom,AS)发生情况。所有入选病例至少有1次随访资料,多次随访者以末次随访资料为准。
1.3.1 影像学指标(图1)①融合节段Cobb角:融合节段上椎体终板上缘与下椎体终板下缘之间的角度;②椎间撑开高度:术前、术后融合节段椎间高度(上椎体终板下缘中点与下椎体终板上缘中点的连线)之差;③R值和R'值:分别为融合节段上位、下位椎间隙高度与椎体高度的比值。
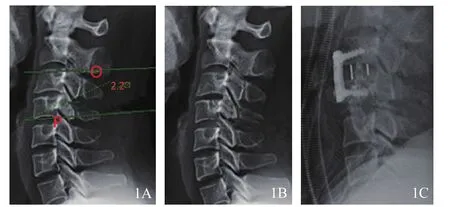
图1颈椎前路椎间盘摘除植骨融合术手术前后影像学参数测量 1A融合节段Cobb角:经过融合节段上椎体上终板的直线延长线O与经过融合节段下椎体下终板的直线延长线P所形成的角度(2.2°)1B,1C 椎间撑开高度及R值、R'值(术前测量值为5.1 mm,术后测量值为7.6 mm,则椎间撑开高度为2.5 mm;融合节段为C3/4,则R值为C2/3椎间隙高度与C3椎体高度的比值,R'值为C4/5椎间隙高度与C5椎体高度的比值)
1.3.2 临床疗效指标 ①术前、术后3个月、末次随访JOA评分(0~17分);②末次随访邻近节段出现骨质增生的病例数;③参照曾岩等[5]拟定的颈部轴性症状评定标准对末次随访AS进行评定:分为优、良、可、差4个等级,其中优良者评定为无AS,可差者评定为有AS。
1.4 统计学方法
采用SPSS 19.0统计软件包进行统计学分析,计量资料以均数±标准差(±s)表示,计数资料以例表示,组内不同时间比较采用单因素重复测量数据方差分析或配对t检验,多组比较采用One-way ANOVA方差分析或χ2检验,组间两两比较采用SNK-q检验,P<0.05差异有统计学意义。
2 结果
所有患者切口均Ⅰ期愈合,症状明显缓解。A组随访时间为23~40个月,平均随访时间为(25±6)个月;B组随访时间为21~43个月,平均随访时间为(27±4)个月;C组随访时间为24~41个月,平均随访时间(26±3)个月。术后3个月至半年植骨均达到骨性融合,随访期间无螺钉、钢板松动或断裂,无植骨块滑脱及塌陷。
2.1 椎间撑开高度
A组椎间撑开高度为-3.2~1.8 mm(平均0.4 mm),B组2.2~4.0 mm(平均3.0 mm),C组4.1~7.8 mm(平均5.1 mm)。
2.2 影像学指标测量结果
术后1周及末次随访时各组患者颈椎融合节段Cobb角均较术前明显改善,末次随访时R值和R'值明显低于术前(P<0.05)。末次随访时3组间融合节段Cobb角及R值、R'值比较,差异有统计学意义,其中B组与A组、C组比较,差异有统计学意义(P<0.05),A、C两组之间比较无明显差异(P>0.05)。末次随访与术后1周相比,B组融合节段Cobb角下降角度小于A、C两组(P<0.05),见表1。
2.3 临床指标评估结果
如表1所示,术后1周及末次随访各组JOA评分均较术前明显增加(P<0.05),但各时相点各组间比较,差异无统计学意义(P>0.05)。末次随访时邻近节段骨质增生及AS发生率比较,B组明显低于A、C两组(P<0.05)。
2.4 典型病例
患者男,44岁,因“四肢麻木无力2年余,颈背部及四肢疼痛1年余”入院。患者2年前无明显诱因出现四肢麻木,颈部活动时症状加重,行走时有踩棉花感,伴四肢无力感,1年后出现颈背部及四肢疼痛,颈部活动时疼痛向背部及双上肢放射,行走时疼痛自腰部向下肢放射。查体:C3~C7棘突间压痛(+),椎间孔挤压试验(+),臂丛牵拉试验(+),四肢针刺皮肤痛触感觉减弱,以双示指明显,双上肢肌力4+级,肌张力正常。双下肢屈伸趾肌等肌肉肌力4+级;腰部活动可,脊柱棘间C3/4、C4/5水平压痛(+),椎旁肌肉压痛(+);双侧肱二头肌、肱三头肌及膝、跟腱反射亢进,双侧霍夫曼征(+),双侧踝阵挛(+),巴氏征(+),双侧髌阵挛(±)。辅助检查:颈椎X线片示颈椎骨质增生(图2A,2B);颈椎MRI示C5/6、C6/7椎间盘向后突出,同层面黄韧带稍增厚,椎管继发狭窄(图2C,2D)。各项化验检查未见明显异常。诊断:脊髓型颈椎病。全麻下行颈前路C5/6椎间盘切除+植骨融合内固定术。术后患者四肢肌力达5级,肌张力正常,颈背部痛及四肢麻木、疼痛明显较前好转,术后1周颈椎X线片示颈椎生理前凸有一定程度的恢复,颈椎融合节段Cobb角较术前有所增大(2E,2F);术后27个月颈椎X线片示颈椎生理曲度有轻微丢失,颈椎融合节段Cobb角较术后1周稍有减小(2G),颈椎MRI可见融合节段脊髓无明显压迫(图2H,2I);术后39个月X线片示颈椎生理曲度变直,颈椎融合节段Cobb角较前有所减小(图2J)。JOA评分术前9分,术后3个月增至14分(治疗改善率42%),术后27个月维持在14分,术后39个月降至11分;随访期间邻近节段未出现骨质增生
及AS。
表1 ACDF手术前后不同椎间撑开高度组影像学及临床指标比较结果(±s)

表1 ACDF手术前后不同椎间撑开高度组影像学及临床指标比较结果(±s)
注:A组:椎间撑开高度≤2 mm;B组:椎间撑开高度2~4 mm;C组:椎间撑开高度>4 mm;ACDF:颈椎前路椎间盘摘除植骨融合术;JOA:日本骨科学会;*与A组比较,P <0.05;#与C组比较,P <0.05
融合节段Cobb角/°分组 例数Cobb角下降角度(术后1周-末次随访)/°A组B组C组统计检验量P值12 16 16术前5.7±1.7 4.6±1.2 5.5±1.2 F=2.779 0.074术后1周9.2±0.7 7.2±0.8*#9.6±1.7 F=18.150 0.000末次随访8.8±0.8 7.0±0.7*#9.4±0.7 F=46.410 0.000 F值32.870 39.100 53.210 P值0.000 0.000 0.000 0.70±0.30 0.13±0.05*#0.50±0.20 F=16.487 0.018 R值R'值分组A组B组C组统计检验量P值术前0.382±0.008 0.382±0.011 0.377±0.004 F=1.891 0.164末次随访0.360±0.006 0.369±0.011*#0.360±0.002 F=7.445 0.002 t值7.621 3.343 15.210 P值0.000 0.002 0.000术前0.381±0.009 0.381±0.011 0.376±0.010 F=1.241 0.299末次随访0.360±0.003 0.369±0.011*#0.355±0.006 F=13.390 0.000 t值7.668 3.086 7.203 P值0.000 0.004 0.000 JOA评分/分 末次随访颈部轴性症状评定/例分组A组B组C组统计检验量P值术前8.8±2.0 8.4±2.3 8.7±2.1 F=0.137 0.873术后1周13.2±3.1 13.7±3.4 13.1±3.2 F=0.153 0.859末次随访13.4±3.2 14.2±3.1 13.2±3.3 F=0.429 0.654 F值10.204 18.739 12.410 P值0.000 0.000 0.000末次随访邻近节段骨质增生/例例数2 1 1 2发生率/%17 6 75 χ2=19.945 0.027优 4 1 4 4良 3 1 2可 3 1 6差 2 0 4发生率/%42 6 62 χ2=32.254 0.024
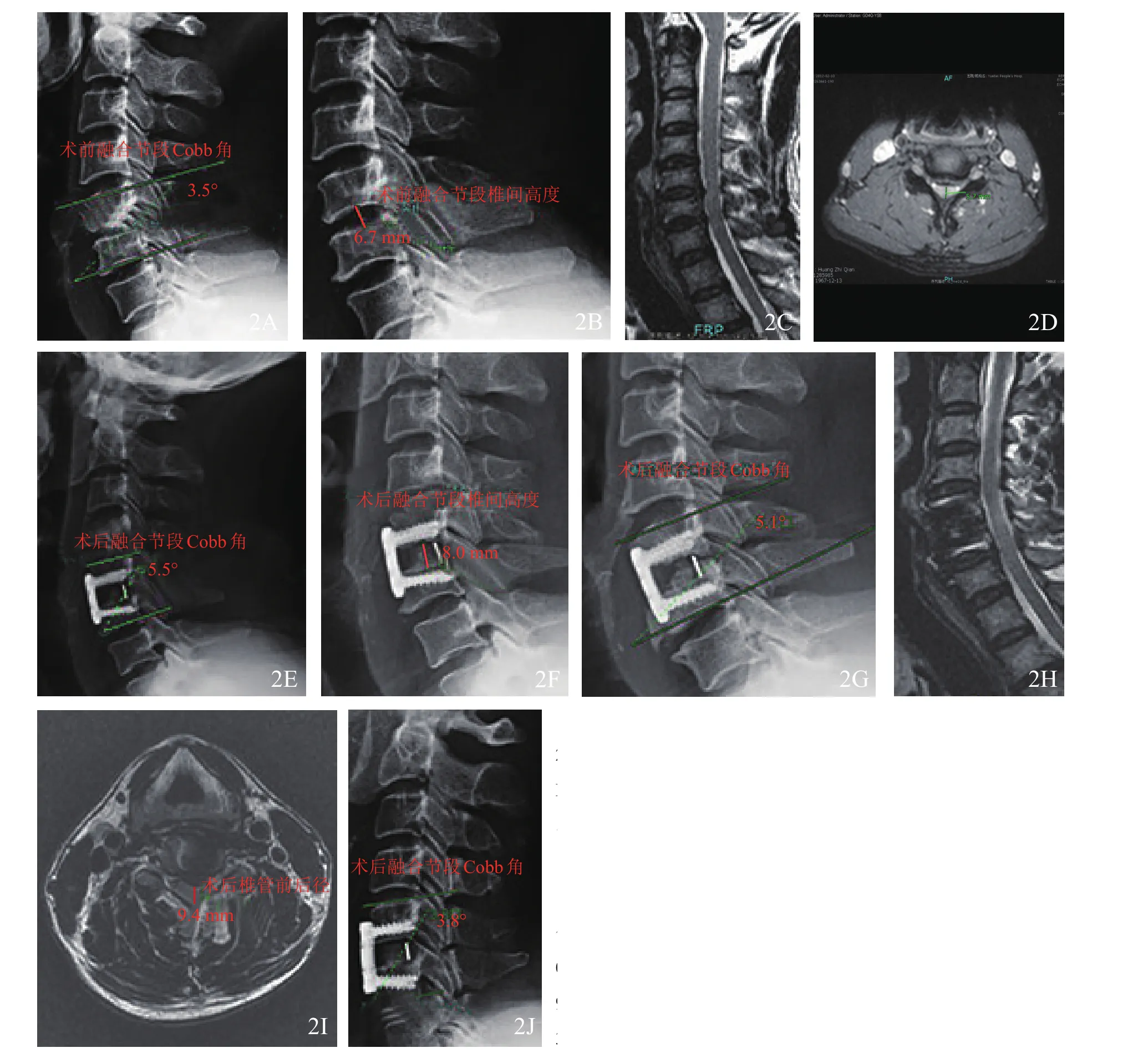
图2颈前路椎间盘切除植骨融合内固定手术前后影像学图片2A,2B 术前颈椎X线侧位片(颈椎融合节段Cobb角为3.5°,R值和R'值分别为0.376、0.374,融合节段椎间隙高度为6.7 mm)2C,2D术前颈椎矢状面、冠状面MRI(椎管前后径5.7 mm)2E,2F术后1周颈椎X线侧位片(颈椎融合节段Cobb角为5.5°,融合节段椎间隙高度为8.0 mm,椎间撑开高度为1.3 mm)2G 术后27个月颈椎X线侧位片(颈椎融合节段Cobb角为5.1°,R值和R'值分别为0.375,0.373)2H,2I术后27个月颈椎矢状面、冠状面MRI(椎管前后径9.4 mm)2J术后39个月颈椎X线侧位片(颈椎融合节段Cobb角为3.8°,R值和R'值分别为0.364、0.362)
3 讨论
3.1 颈椎病与颈椎生理曲度
颈椎的生理性前凸由颈椎间盘前高后低的特性所决定,这种生理性前凸对于维持颈椎运动和正常生理功能起到非常重要的作用[6]。颈椎病属于退行性疾病,患者颈椎关节突关节、椎间盘、钩椎关节软骨环等结构发生退行性改变,严重时可导致缓冲力下降、剥脱、坏死等,生理曲度出现后凸、变直、消失或错位,椎体间偏移等改变。正常人在颈椎中立位时颈椎前凸角度多在21°~22°之间[7],而颈椎前路手术的目的之一就是恢复颈椎的生理曲度。
3.2 ACDF对颈椎生理曲度、椎间高度及功能的恢复作用
ACDF目前在颈椎外科领域应用广泛,治疗颈椎退行性疾病效果确切[8]。该术式可通过切除突出的颈椎间盘及相应的增生骨赘,达到脊髓前方直接减压、缓解或彻底解除神经压迫、恢复神经功能的目的。通过撑开病变节段的椎间隙,能够有效恢复颈椎生理曲度及融合节段椎间隙高度;压缩的黄韧带被撑开后还间接扩大了椎管和椎间孔的容积,进一步解除相应节段脊髓、神经根所受的压迫。本研究44例患者术后及末次随访时颈椎融合节段Cobb角较术前明显改善,说明ACDF在恢复患者颈椎生理曲度、维持颈椎术后远期稳定性及恢复颈椎本身生物力学环境等方面的重要作用;各组术后及末次随访JOA评分亦较术前明显改善,这是由于ACDF术后椎间植骨块的融合可进一步加强相应颈椎节段的稳定性,对神经功能的恢复也有很好的改善效果。
3.3 ACDF与ASD
尽管前路颈椎手术短期疗效显著,但长期随访研究发现,由于医源性增加了邻近节段的压力及不稳定性,患者ACDF术后极易发生ASD[9-10]。Hilibrand等[11]报道ACDF术后ASD发生率为每年2.9%,而10年发生率则升至25.6%;Lei等[12]对ACDF患者进行8年随访,ASD发生率为58.6%;而Goffin等[13]报道ACDF术后5年ASD发生率就高达92%,8年随访结果表明椎间高度丢失1%,这被认为是颈椎间盘退变的证据,还有6.1%的患者因症状性ASD而需要再次手术。
其发生机制目前尚未有定论,但大多数学者认为ACDF术后邻近节段生物力学改变是非常重要的原因。Zhao等[14]指出,ACDF术后颈椎融合节段生理曲度发生变化,导致颈椎活动度的重新分配,邻近节段活动度相比术前明显增加;而融合节段椎间运动功能因植骨融合而消失,相应的邻近节段需要承担更大的运动负荷,即所谓的“应力集中”现象,也就是说,融合节段运动功能的丧失增加了邻近节段椎间盘的压力,扩大了运动范围,加剧了退变进程。Carrier等[15]进一步指出,ACDF术后邻近节段椎间盘受到的应力增大,刺激颈椎间盘、后部关节突关节及钩椎关节软骨等发生退行性变和坏死剥脱,进而使椎间盘丧失减缓震荡和缓冲外力的生理功能,导致邻近节段椎间高度下降、颈椎椎体失稳等;而维持颈椎稳定性则需要颈椎肌肉、韧带等外部支撑组织提供更大的力量,因此肌腱、韧带等相关软组织开始肥厚、钙化,进一步加速颈椎的退行性改变;另一方面,ACDF术后远期邻近节段椎间高度丢失将导致椎管有效容积减少,脊髓可因折叠、迂曲而受到压迫;同时还造成颈椎间孔狭窄,使通过神经根管的颈神经根受压。
3.4 椎间撑开高度与ASD
Li等[16]对160例单节段ACDF患者进行随访研究,发现椎间过度撑开是术后发生ASD的一个重要危险因素,此类患者发生ASD的比例明显高于非过撑组。原因在于过度撑开尽管扩大了椎间孔面积,但植骨块过高将导致其承受的剪切力过大,椎体终板可能遭受破坏,植骨块易发生滑移、塌陷、突入椎体、脱出或吸收等并发症,故而更易引起ASD。当然,如果撑开高度不足,则不利于脊髓、神经的彻底减压,术后颈部AS发生率较高[17]。
Robinson和Smith[1]最早报道单节段椎间隙撑开植骨减压的理想高度是10~15 mm;An等[18]通过评估Smith-Robinson植骨技术,认为比原来椎间隙高2 mm是理想的植骨块高度;White和Panjab[19]则建议植骨块高度为4~5 mm;亦有学者认为7 mm高度较为合适[20]。但上述结果仅为临床报道,未有严格的实验研究作为依据。国内张正丰和梅芳瑞[21]对新鲜成人颈椎标本以不同撑开高度撑开椎间隙,计算椎间孔面积,结果显示,当椎间撑开2~3 mm时,椎间孔面积的增大最为明显,故认为颈椎椎间植骨块撑开的理想高度为高出椎间盘2~3 mm;Caspar等[22]也认为最合适的椎间撑开高度应比原椎间隙高度大2~3 mm,既能增加椎间孔面积,又不使植骨块承载过大的负荷。
颈椎融合节段Cobb角反映的是颈椎前凸的角度,角度减小导致颈椎生理曲度变直,是颈椎退变的表现之一。本研究中3组患者末次随访时颈椎融合节段Cobb角较术后1周有一定程度减小,而不同撑开高度患者术后退变程度有所不同,其中B组下降角度最小,A组次之,C组最大。邻近节段椎间高度丢失也是颈椎退变的表现之一,R值与R'值分别反映的是融合节段邻近上位和下位椎间隙的变化。末次随访时R值及R'值较术前均有一定程度降低,说明ACDF术后邻近节段椎间盘所受应力增加,椎间盘高度有一定程度的丢失;A、B、C三组分别平均较术前下降0.01、0.01、0.03和0.01、0.00、0.05,综合R值与R'值两者下降的数值(即邻近上、下位节段椎间隙总丢失高度),B组最小,A组次之,C组最大。可见从颈椎融合节段Cobb角以及R值与R'值的变化角度来分析,退变程度C组>A组>B组。
此外,A组、C组骨质增生及术后AS的发生率明显高于B组。其中椎间撑开过大的C组患者其椎间软组织得到充分牵拉,张力增加,对撑开节段的稳定性有一定帮助,但过度撑开必然会牵拉损伤关节囊和韧带结构,增大上下小关节面之间的距离,严重者可导致脱位或半脱位状态,术后AS发生几率增加[23],机体同时启动保护代偿机制,引起椎间结构增生,如黄韧带肥厚钙化、骨刺形成、骨质增生等,由此导致骨质增生发生率也有所提高。椎间撑开过小的A组患者其颈椎曲度及椎间隙高度不能获得很好的重建与恢复,术后易发生后凸畸形,颈椎矢状位力线发生改变,同时也会刺激椎间结构增生,导致骨质增生和AS发生率上升。理想的椎间撑开高度应该既可达到充分减压缓解神经症状的目的,又能尽可能避免加速术后ASD相关因素的产生。本研究结果提示椎间隙撑开高度在2~4 mm的B组,既适度撑开了椎间隙,对椎旁组织牵拉、刺激强度也较为适中,颈椎曲度可获得较好恢复,故AS发生率最低。因此笔者认为椎间撑开2~4 mm是较为理想的高度。
[1]Robinson RA,Smith GW.The treatment of certain cervicalspine disorders by anterior removal of the intervertebral disc and interbody fusion[J].J Bone Joint Surg Am,1958,40A(3):607-624.
[2]Cloward RB.The anterior approach for removal of ruptured cervical disks[J].J Neurosurg,1958,15(6):602-617.
[3]Islam MA,Islam MA,Habib MA,et al.Anterior cervical discectomy,fusion and stabilization by plate and screw:early experience[J].Bangladesh Med Res Counc Bull,2012,38(2):62-66.
[4]Fukui M,Chiba K,Kawakami M,et al.Japanese Orthopaedic Association Back Pain Evaluation Questionnaire:part 2:verification of its reliability:the Subcommittee on Low Back Pain and Cervical Myelopathy Evaluation of the Clinical Outcome Committee of the Japanese Orthopaedic Association[J].J Orthop Sci,2007,12(6):526-532.
[5]曾岩,党耕町,马庆军.颈椎前路融合术后颈部运动功能的评价[J].中华外科杂志,2004,42(24):1481-1484.
[6]Kraemer P,Fehlings MG,Hashimoto R,et al.A systematic review of definitions and classification systems of adjacent segment pathology[J].Spine,2012,37(22 Suppl):S31-S39.
[7]Chung JY,Kim SK,Jung ST,et al.Clinical adjacent-segment pathology afteranteriorcervicaldiscectomy and fusion:results after a minimum of 10-year follow-up[J].Spine J,2014,14(10):2290-2298.
[8] Shao H,Chen J,Ru B,et al.Zero-profile implant versus conventional cage-plate implant in anterior cervical discectomy and fusion for the treatment of degenerative cervical spondylosis:a meta-analysis[J].J Orthop Surg Res,2015,10:148.
[9]Bydon M,Xu R,Macki M,et al.Adjacent segment disease after anterior cervical discectomy and fusion in a large series[J].Neurosurgery,2014,74(2):139-146.
[10]Lee SE,Jahng TA,Kim HJ.Correlation between cervical lordosis and adjacentsegmentpathology after anterior cervicalspinalsurgery [J].EurSpineJ,2015,24(12):2899-2909.
[11]Hilibrand AS,Carlson GD,Palumbo MA,et al.Radiculopathy and myelopathy at segments adjacent to the site of a previous anterior cervical arthrodesis[J].J Bone Joint Surg Am,1999,81(4):519-528.
[12]Lei T,Liu Y,Wang H,et al.Clinical and radiological analysis of Bryan cervical disc arthroplasty:eight-year follow-up results compared with anterior cervical discectomy and fusion[J].Int Orthop,2016,40(6):1197-1203.
[13]Goffin J,Geusens E,Vantomme N,et al.Long-term followup after interbody fusion of the cervical spine[J].J Spinal Disord Tech,2004,17(2):79-85.
[14]Zhao Y,Sun Y,Zhou F,et al.Adjacent segment disease after anterior cervical decompression and fusion:analysis of risk factors on X-ray and magnetic resonance imaging[J].Chin Med J,2014,27(22):3867-3870.
[15]Carrier CS,Bono CM,Lebl DR.Evidence-based analysis of adjacent segment degeneration and disease after ACDF:a systematic review[J].Spine J,2013,13(10):1370-1378.
[16]Li J,Li Y,Kong F,et al.Adjacent segment degeneration aftersingle-level anterior cervical decompression and fusion:disc space distraction and its impact on clinical outcomes[J].J Clin Neurosci,2015,22(3):566-569.
[17]王峰.颈椎前路减压融合术后轴性症状的危险因素分析[D].石家庄:河北医科大学,2014.
[18]An HS,Evanich CJ,Nowicki BH,et al.Ideal thickness of Smith-Robinson graft for anterior cervical fusion[J].Spine,1993,18(14):2043-2047.
[19]White AA,Panjabi MM.Biomechanical considerations in the surgical management of cervical spondylotic myelopathy[J].Spine,1988,13(7):856-860.
[20]Rothman RH,Simeone FA.The Spine[M].3rd ed.Philadelphia:WB Saunders,1992:600-602.
[21]张正丰,梅芳瑞.颈椎椎体间撑开对椎间孔面积影响的实验研究[J].中国脊柱脊髓杂志,1999,9(1):20-22.
[22]Caspar W,Barbier DD,Klara PM.Anterior cervical fusion and Casparplate stabilization forcervicaltrauma [J].Neurosurgery,1989,25(4):491-502.
[23]Bai J,Zhang X,Zhang D,et al.Impact of over distraction on occurrence of axial symptom after anterior cervical discectomy and fusion[J].Int J Clin Exp Med,2015,8(10):19746-19756.
Relative analysisbetween adjacentvertebralsegmentdegeneration and distraction heightof intervertebral space during anterior cervical discectomy and fusion
XU Jinming,WU Qiang,HU Konghe,HE Xiaolong,ZHU Wengang,XI Xinhua,BAO Yongzheng,ZHONG Xueren.Department of Orthopaedics,Yue Bei People's Hospital,Shaoguan,Guangdong 512000,China
ObjectiveTo investigate the correlation between early adjacent segment degeneration(ASD)and the distraction height of intervertebral space during single-level anterior cervical discectomy and fusion(ACDF).MethodsClinical data of 44 patients with cervical spondylopathy treated by single-level ACDF inYuebei People's Hospital from January 2008 to April 2013 were retrospectively analyzed.According to the change of distraction height of intervertebral space in fusion segment between preoperation and postoperation,they were divided into group A(n=12),group B(n=16)and group C(n=16),in which the distraction height was less than or equal to 2 mm in group A,2 to 4 mm in group B and greater than 4 mm in group C.Cervical vertebral Cobb's angle of the fusion segment,Japanese Orthopaedic Association(JOA)score at preoperation,1 week after surgery and the last follow-up in each group were measured;Value R and value R'at preoperation and final follow-up were calculated in 3 groups;At the last follow-up,hyperostosis at the adjacent segment and cervical axial symptom(AS)were also observed in each group.ResultsCervical vertebral Cobb's angle of the fusion segment and JOA score at 1 week postoperatively and at the last follow-up were all improved compared with preoperative ones(P<0.05),value R and R'at the final follow-up were lower than preoperative values(P<0.05).Among 3 groups,there were statistical differences of Cobb's angles,value R and value R'at 1 week after surgery and at the final follow-up,in which the differences were found when compared group B with group A or C(P<0.05),but there was no statistical difference between group A and group C(P>0.05);The incidences of hyperostosis and neck AS in group B were also lower than those in group A and C(P<0.05).ConclusionsTreatment of cervical spondylopathy by ACDF could obtain good short-term effects;Excessive or insufficient distraction of intervertebral height might be one of the factors resulting in early ASD,and in our opinions,the height varies between 2 and 4 mm could be ideal.
Cervical vertebrae;Spinal fusion;Anterior surgery;Diskectomy;Bone transplantation;Distraction height of intervertebral space;Adjacent segment degeneration
R681.531,R687.3
A
1674-666X(2017)04-210-08
10.3969/j.issn.1674-666X.2017.04.003
广东省韶关市卫生计生科研项目(Y15047)
512000广东韶关,粤北人民医院骨科
E-mail:446357597@qq.com
2017-05-02;
2017-06-14)
(本文编辑:白朝晖)

