结核性脑膜炎临床特点脑脊液及影像学表现的相关研究
李军霞 陈颜强 赵 青 何红彦 孟艺哲
河北省胸科医院神经内科 石家庄 050000
结核性脑膜炎临床特点脑脊液及影像学表现的相关研究
李军霞 陈颜强 赵 青△何红彦 孟艺哲
河北省胸科医院神经内科 石家庄 050000
目的 探讨结核性脑膜炎的临床特点、脑脊液及影像学表现。方法 收集我院2011-10-2015-10符合条件的结核性脑膜炎75例患者,分析其临床特点、脑脊液指标动态变及磁共振表现等特征。结果 除常见的发热、头痛、呕吐等主诉外,30%患者以咳嗽、咳痰、气短等脑外结核症状首诊;79%患者仍被误诊为病毒性脑膜炎;TBM经抗结核治疗后,脑脊液氯化物率先恢复,其后为蛋白、葡萄糖、ADA,而颅压及细胞数恢复最慢;结核性脑膜炎脑实质及脑膜均可受累,头颅MRI平扫检查阳性率80%,增强扫描阳性率96.9%。结论 结核性脑膜炎易误诊为病毒性脑膜炎;TBM为多器官疾病,临床上应积极寻找脑外结核部位;MRI可较早发现TBM特征性病灶,且阳性率较高;临床上怀疑TMB时应尽可能利用多种现代技术寻找脑脊液中抗酸杆菌,为结脑诊断提供病原学依据。
结核性脑膜炎;早期诊断;磁共振表现;脑脊液
结核性脑膜炎(tubercular meningitis,TBM)是结核杆菌引起的以脑膜和脊髓膜为主的非化脓性炎症,是最常见的中枢神经系统(CNS)结核病。结核性脑膜炎发病率为结核感染的1%,其病死率却高达30%。近年来由于抗生素的滥用及耐药结核的产生,不典型的结核性脑膜炎发病率越来越多,临床上极易延误诊治。本文总结TBM共性及少见临床特点,以提高TBM临床诊疗水平。
1 资料与方法
1.1 一般资料 选取2011-10-2015-10我院神经内科、急诊内科及结核内科住院75例患者,男41例,女34例;年龄12~77岁,平均37.5岁;住院时间7~153 d,平均57.96 d。37例送检脑脊液病原学检查(抗酸染色、改良抗酸染色、结核菌培养)检查,阳性13例(35.14%),62例无脑脊液病原学证据,13例(20.97%)通过痰抗酸染色、痰结核菌培养、胸膜组织病理、胸水抗酸染色、关节分泌物病理、淋巴活检阳性等确诊结核病。
1.2 方法 所有入组患者均在入院24~48 h内行心肺CT、头MR、腰椎穿刺术,并依据其临床主诉展开相应的实验室检查,如胸痛检查胸腔彩超,腰痛查腰椎CT等。随后评估检查结果,对于确定或可能的TBM病例,均立即给予异烟肼、利福平、吡嗪酰胺、乙胺丁醇抗结核治疗,并依据脑脊液压力及实验指标给予1~2次/周腰椎穿刺椎管内注药(异烟肼0.1 g,地塞米松5 mg)治疗,辅以甘露醇、呋塞米等脱水治疗及脑苷肌肽、ATP等神经营养治疗。并于治疗后1周、2周、4周分别留取脑脊液测颅压、蛋白、葡萄糖、氯化物、腺苷脱氨酶(ADA)。收集其院前诊疗史、就诊主诉、头MR表现等资料并进行汇总分析。
1.3 纳入标准 Thwaites标准:(1)确定诊断(Definite):CSF中发现结核分枝杆菌。(2)TBM可能(Probable):满足下列3条中的1条或以上:①CSF以外发现结核分枝杆菌;②X线发现活动性肺结核;③其他肺外结核的临床证据。(3)TBM可疑(Possible):满足下列7条中的4条或以上:①有结核病史;②CSF中以淋巴细胞为主;③病史超过5 d;④CSF与血浆葡萄糖比值低于0.5;⑤神志改变;⑥CSF黄色外观;⑦有神经系统定位体征。
依据Thwaites标准,本研究入组标准:(1)确定诊断病例;(2)可能TBM病例;(3)入组患者院前或从未接受抗结核药物治疗,或接受抗结核治疗时间≤7 d。
1.4 疗效判断标准 痊愈:临床症状消失,脑脊液正常,疗程结束后2 a无复发。好转:临床症状、体征、脑脊液指标明显好转。无效:临床症状、体征、脑脊液指标无好转或恶化。
1.5 统计学处理 使用SPSS 13.0统计软件,计量资料采用t检验,计数资料以百分率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
治疗后,治愈17例(22.67%),病情好转38例(50.67%),治疗无效14例(18.66%),中途转院或自动出院6例(8%)。
2.1 院前诊疗史 75例患者中,从出现症状到就诊时间为2 d~8个月,中位数30 d;34例有院前诊疗史,27例诊断为病毒性脑膜炎,3例诊断为肺炎,4例诊断为急性脑血管病。
2.2 临床主诉 75例患者就诊时前3位的主诉为发热(66例,88.00%)、头痛(48例,64.00%)、恶心呕吐(23例,30.67%),其他主诉包括意识不清、抽搐(13例,17.33%),头晕(7例,9.30%),咳嗽、咳痰(18例,24.00%),视物模糊(3例,4%),腰痛(3例,4%),排尿障碍(2例,2.67%),肢体活动障碍(1例,1.33%)。
2.3 脑外结核病灶部位 所有患者均合并脑外结核病灶,其中肺结核60例(80.00%),结核性浆膜腔炎(胸膜炎、腹膜炎、心包炎)32例(42.67%),骨结核10例(13.33%),肾结核1例,淋巴结核2例,脊髓结核1例,肠结核1例,胎盘结核1例。除结核性脑膜炎外,32例(42.7%)合并至少1个其他部位结核,9例(12%)合并至少2个其他部位结核,2例(2.7%)合并至少3个其他部位结核。
2.4 脑脊液指标 所有患者入院(0周)时,颅压及脑脊液各指标均有不同比例的异常,其中脑脊液压力、脑脊液细胞数、蛋白、ADA高于正常,葡萄糖、氯化物低于正常,异常比例分别为61.3%、78.6%、74.7%、49.3%、88%、41.3%。治疗1周后,氯化物开始有较明显的变化,治疗2周时,蛋白、糖、ADA开始有较明显变化,而细胞数及颅压恢复最慢,于治疗4周时仍无明显变化。见表1。
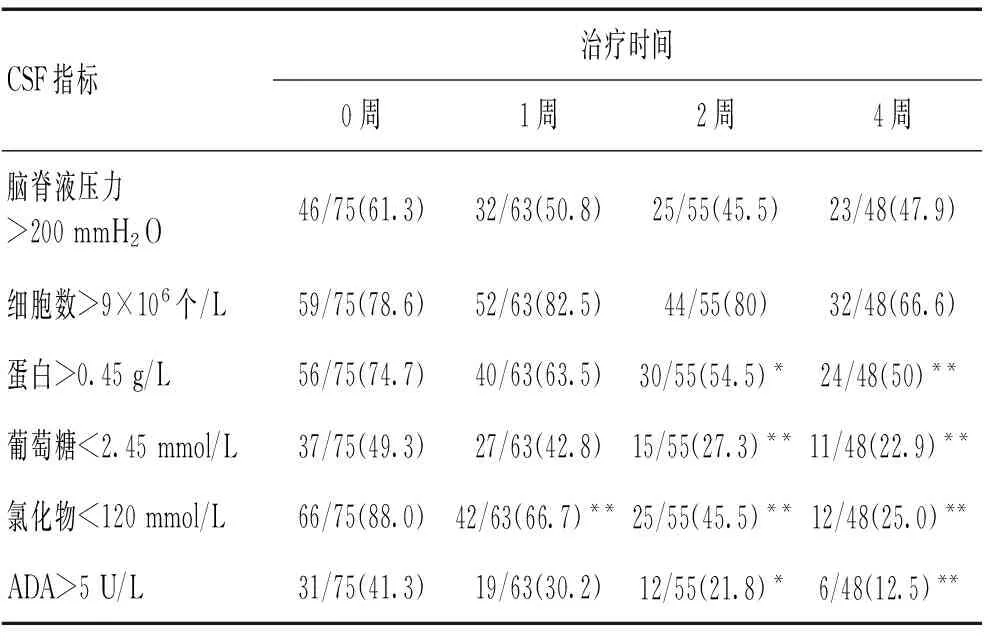
表1 TBM治疗时间与脑脊液指标的关系 [n(%)]
注:与治疗0周比较,*P<0.05,**P<0.01
2.5 磁共振检查 75例中50例行头MR平扫检查,阳性40例(80.0%);32例行头MR强化检查,阳性31例(96.9%)。脑实质结核病灶分布广泛,涉及各个脑叶及小脑、丘脑、脑干等部位,以脑叶居多,表现为多发大小不等的结节状或环状长T1混杂T2信号,可合并不同程度的水肿,受累脑膜主要为颅底各脑池(鞍上池、脚间池、脑桥池、四叠体池)及脑叶凸面的脑膜,平扫不易发现脑膜病变,强化时可表现为结节状、线形、条形强化。另有脑积水、新发脑梗死、脑动脉炎等影像学表现。见图1~3。
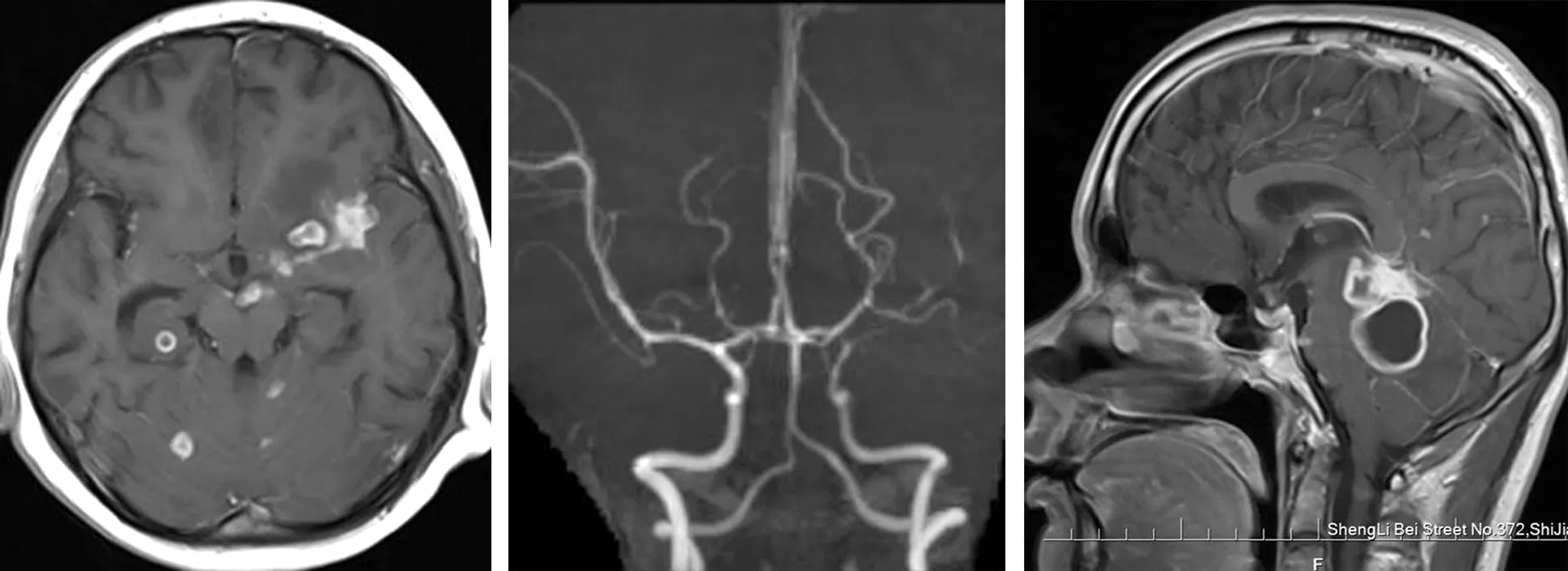
图1 F/8 TBM.MR轴位T1WI强化,脑实质多发结节样、环形明显强化病变,左侧外侧裂脑膜明显强化 图2 F/8与图1为同一病人,MRA显示结核性脑动脉炎 图3 M/21 小脑幕、环池脑膜明显增厚、强化,并见多发脑膜结节呈簇状分布,部分病变呈环形强化
3 讨论
结核性脑膜炎是目前人类面临的巨大挑战之一,该病由结核杆菌引起,最常累及脑膜,脑实质、血管、脊髓膜也常受侵犯。近年来,不典型的TBM发病越来越多[2]。本组病人除常见的发热、头痛、恶心呕吐外,约29.3%的TBM病人表现为咳嗽、咳痰、胸闷气短、腰痛等脑外结核症状,影响了TBM的早期诊断。另外,TBM早期不易与病毒性脑膜炎相鉴别,除依据脑脊液细胞学的动态变化和磁共振表现鉴别[3]外,张峰等[4]提出依据CSF与血浆的蛋白、糖、氯化物含量比值≥0.2、≤0.5及≤0.7鉴别TBM和病毒性脑膜炎,敏感性和特异性均>95%;魏丽玲等[5]提出结核脑和病毒脑的鉴别诊断评分模型,即结核性脑膜炎和病毒性脑膜炎鉴别评分=DI(CSF 糖/血糖<0.5)+DI(颅外结核)+Dl(脑积水)+DI(CSF 细胞数>37.5×106/L)+DI(发病时间>13 d)+DI(结核菌特异性抗原)。最低分0分,最高分19 分。DI≥8时诊断结脑的灵敏度为90%,特异性为97.5%。以上均可为二者的鉴别诊断提供重要参考。
鉴于前述TBM临床特点的不典型性,如何做到TBM的早期正确诊断就显得尤为重要。TBM诊断的金标准是脑脊液中发现结核分枝杆菌。但传统抗酸染色阳性率低,而传统罗氏(L-J)固体培养法虽能达到60%~70%阳性率,但耗时长,以上两种方法给TBM的诊断带来不便。近年来,关于TBM早期诊断的新的研究方法不断涌现。脑脊液改良抗酸染色检测迅速且阳性率高[6](83%,95%CI:77%~87%);液体MGIT(mycobacterial growth indicator tube,MGIT)培养法[7]在可将培养时间缩短至2周以内;显微镜观察药物敏感度检测技术[7](microscopic observation drug susceptibility,MODS)更能将早期诊断中位时间缩短至6 d,且阳性率能达到65%;γ干扰素释放试验[8](interferon gamma release assays,IGRAs)检测受到结核杆菌激活的T淋巴细胞分泌的干扰素,敏感度84%,特异度73%,其在临床上应用越来越广泛,但费用较高;核酸扩增技术[9](nucleic acid amplification tests,NAATs)检测结核分枝杆菌特异性DNA或RNA,其敏感度为64%~71%,特异度为95%~98%,但此项技术需较高的试验条件。结核分枝杆菌DNA环介导恒温扩增(LAMP)法[10]同样检测结核杆菌DNA,且对试验要求不高,简便易行,其敏感度88%,特异度80%,适合在发展中国家普及。Xpert MTB/RIF法检测结核分枝杆菌特定基因型,具有快速及高特异性特点,但敏感性稍差,仍具有很广泛的应用前景。
本文所有TBM患者均合并脑外结核,符合冯玉麟等[11]尸检研究结果。本文中17.3%TBM患者通过寻找到脑外结核病灶的金标准而确诊,故临床上应注意前述不典型主诉,并由此积极通过痰抗酸染色、痰结核菌培养、胸膜组织活检、骨及椎旁组织干酪样坏死病理等检查寻找结核证据。
TBM检查中脑脊液实验室检查最重要,脑脊液实验室检查对于TBM的早期诊断及预后评估有重要价值。本组经治疗后,氯化物恢复最快,蛋白、糖和ADA次之,而颅压及细胞数恢复最慢,与周大明等[12]的研究结果相类似。Gu等[13]却发现,影响结核性脑膜炎预后的关键因子并非脑脊液各个指标(蛋白、糖、氯化物),而是高龄,合并血行播散型肺结核、意识障碍、脑积水,低Glasgow评分。但我们仍可通过早期脑脊液病原学检查尽快定诊该病[14]。
头颅MRI检查是结核性脑膜炎患者早期重要的无创辅助检查,能清晰显示脑实质及脑膜结核特有的强化病灶[15]。本研究MRI平扫阳性率80%,而MR强化检查阳性率高达96.9%。杨丽霞等[16]将颅内结核分为脑膜炎型、肉芽肿型、干酪样型、脑膜结核瘤型、弥漫粟粒型和混合型,赖丽莎等[17]随后进行了补充,加入了并发症型,即脑积水、脑动脉炎、脑梗死等。李海斌等[18]曾将TBM病人依据MRI 表现分为梗死组和无梗死组,结果发现,梗死组的不良预后者明显高于无梗死组(P<0.05);而无梗死组的预后明显优于梗死组(P<0.05)。合并脑梗死预示结核性脑膜炎患者预后不良。本文合并新发梗死者2例,治疗效果均较差,也印证了上述结论。
综上所述,结核性脑膜炎病情复杂,临床表现不特异,多易延误诊治,临床上应注意鉴别结核性脑膜炎和病毒性脑膜炎。若怀疑结核性脑膜炎,应注意通过一些不典型的临床主诉从其他多种途径寻找可能的脑外结核病灶;磁共振检查是诊断TBM无创且阳性率较高的检查方法;早期诊断对TBM预后意义重大,应尽可能利用多种现代技术,如改良抗酸染色、IGRAs、LAMP、Xpert MTB/RIF、MODS等方法寻找脑脊液中抗酸杆菌,为结脑诊断提供病原学依据。
[1] Thwaites GE,Tran TH.Tuberculous meningitis:many questions,too few answers[J].Lancet Neurol,2005, 4(3):160-170.
[2] 李文武.成人非典型结核性脑膜炎37 例临床分析[J].中国实用神经疾病杂志,2010,13(22):63-64.
[3] 闫世明,秦桂香,赵云虹,等.结核性脑膜炎脑脊液细胞学的临床研究[J].中国防痨杂志,2011,33(12):780-784.
[4] 张峰,郭洪志.脑脊液与血浆的蛋白、糖、氯化物不同比值鉴别诊断结核性脑膜炎与病毒性脑膜炎的意义[J].临床神经病学杂志,2011,24(1):18-20.
[5] 魏丽玲,许夏,姚棉璇.结核性脑膜炎和病毒性脑膜炎的鉴别诊断评分模型[J].中国校医,2015,29(4):279-282.
[6] Feng GD,Shi M,Ma L,et al.Diagnostic Accuracy of intracellular mycobacterium tuberculosis detection for tuberculous meningitis[J].Am J Respir Crit Care Med,2014,189(4):475-481.
[7] Caws M,Dang TM,Torok E et al.Evaluation of the MODS culture technique for the diagnosis of tuberculous meningitis[J].PLoS ONE,2007,2(11):e1 173.
[8] Patel VB,Singh R,Connolly C,et al.Cerebrospinal T-cell responses aid in the diagnosis of tuberculous meningitis in a human immunodeficiency virus-and tuberculosis-endemic population[J].Am J Respir Crit Care Med,2010,182(4):569-577.
[9] Pai M,Flores LL,Pai N,et al.Diagnostic accuracy of nucleic acid amplification tests for tuberculous meningitis:a systematic review and meta-analysis[J].Lancet Infect Dis,2003,3(10):633-643.
[10] Nagdev KJ,Kashyap RS,Parida MM,et al.Loop-mediated isothermal amplification for rapid and reliable diagnosis of tuberculous meningitis[J].J Clin Microbiol,2011,49(5):1 861-1 865.
[11] 冯玉麟,刘立荣,张尚福,等.结核性脑膜炎129例的临床与病理[J].中华结核和呼吸杂志,1997,20(3):161-163.
[12] 周大明,彭仕芳.结核性脑膜炎脑脊液多项指标的动态研究[J].重庆医科大学学报,2009,34(1):105-108.
[13] Gu J,Xiao H,Wu F,et al.Prognostic factors of tuberculous meningitis:a single-center study[J].Int J Clin Exp Med,2015,8(3):4 487-4 493.
[14] 何红彦,郑立恒,李军霞,等.脑脊液细胞学与改良抗酸染色在结核性脑膜炎早期诊断中的价值探讨[J].河北医科大学学报,2015,36(11):1 250-1 253.
[15] Kalita J,Prasad S,Maurya PK,et al.MR angiography in tuberculous meningitis[J].Acta Radiol,2012, 53(3):324-329.
[16] 杨利霞,任永芳,贾文霄,等.颅内结核MRI表现及分型的研究[J].中国CT和MRI杂志,2010,8(5):5-8.
[17] 赖丽莎,陈少琼,康庄,等.颅内结核病的磁共振诊断[J].中国临床医师杂志,2010,4(12):2 602-2 604.
[18] 李海斌,董莘,陈红兵,等.结核性脑膜炎合并脑梗死对预后的影响[J].中华临床医师杂志:电子版,2013, 7(10):4 263-4 268.
(收稿2016-11-25)
Research on clinical features,MRI manifestations and changes of cerebrospinal fluid of tubercular meningitis
Li Junxia,Chen Yanqiang,Zhao Qing,He Hongyan,Meng Yizhe
Department of Neurology,the Chest Hospital of Hebei Province,Shijiazhuang 050000,China
Objective To explore clinical features,MRI manifestations and changes of cerebrospinal fluid (CSF) of tubercular meningitis(TBM).Methods We summarized the clinical features,MRI characteristics and dynamic indicators of CSF of 75 cases with TBM treated in our hospital from October 2011 to October 2015.Results Thirty percent of the included cases presented cough,expectoration,shortness of breath and other ex-brain tuberculosis symptoms as initial-visit symptoms,except for fever,headache,emesis and other complains.79% cases were misdiagnosed as virus meningitis.After anti-tuberculosis medications,chloride level at first recovered,followed by protein,glucose and ADA levels,and intracranial pressure and cell population renewed most slowly.In addition,both brain parenchyma and meninges were affected in TBM patients.Brain MRI scan showed positive rate of 80% and enhancement scan showed positive rate of 96.9%.Conclusion Tubercular meningitis which is a multi-organ disease may be easily misdiagnosed as virus meningitis.It is necessary to actively seek ex-brain tuberculosis locations.MRI may early find out characteristic focus with high positive rate.More and more simple and noninvasive modern technology should be applied to look for acid-fast bacilli of CSF,providing etiological evidences for diagnosis.
Tubercular meningitis;Early diagnosis;MRI features;CSF
2016年度河北省卫计委医学科学研究重点课题计划,编号:20160491
R529.3
A
1673-5110(2017)10-0023-04
△通讯作者:赵青,E-mail:zhaoqing2006817@126.com

