DEX复合罗哌卡因TAPB用于小儿腹腔镜阑尾切除术的临床分析
高瑞 应鸣 吴祎洁
·临床麻醉·
DEX复合罗哌卡因TAPB用于小儿
腹腔镜阑尾切除术的临床分析
高瑞 应鸣 吴祎洁
目的 观察右美托咪啶(DEX)复合罗哌卡因(Ropivacaine)超声引导下腹横肌平面阻滞(TAPB)对小儿腹腔镜阑尾切除术的影响。方法 选择行腹腔镜阑尾切除术患儿40例随机分成两组,每组各20例。观察组在超声引导下行TAPB,注射剂量为0.4ml/kg(DEX 1μg/ kg+0.3%啰哌卡因);对照组处理同观察组,注射剂量为0.4ml/kg(0.3%啰哌卡因)。TAPB在全身麻醉实施后手术开始前实施,记录术中脑电双频谱指数(BIS)及血流动力学指标,拔除气管导管和送病房前行改良Aldrete评分、镇静评分。记录患者拔管时间、PACU滞留时间、术后不同时间点镇痛、TAPB至疼痛开始出现的时间及实验过程中不良反应发生情况。结果 两组患者术后拔管时间无明显差异(P>0.05),但观察组PACU滞留时间显著长于对照组(P<0.05),Aldrete(T1)、Aldrete(T2)评分显著低于对照组(P<0.05)。观察组在术后8.5h出现疼痛病例,而对照组术后6.1h出现疼痛病例,且观察组疼痛程度显著低于对照组,术后无痛时间窗显著延长(P<0.05);观察组在拔管即刻和出恢复室时Ramsay评分显著高于对照组(P<0.05)。观察组术中各时间点BIS值均显著低于对照组(P<0.05),而心率(HR)、平均动脉压(MAP)(T-5时刻除外)两组无明显差异。结论 DEX复合罗哌卡因超声引导下TAPB用于腹腔镜阑尾切除可显著降低术中BIS值,但是对血流动力学(HR、MAP)无明显影响,可为患儿提供更为有效的术后镇痛,而不增加不良反应,患者满意度高。【
】 右美托咪啶 罗哌卡因 腹横肌平面阻滞 阑尾切除术 脑电双频谱指数
安全有效的区域神经阻滞要求精确地将局部麻醉药注射至目标神经丛周围而不损伤神经及其周围的结构。超声引导下腹横肌平面阻滞(TAPB)是在超声实时引导下将局麻药精确注射至腹内斜机和腹横肌之间的肌筋膜层上,从而阻滞支配前腹壁的感觉神经,为腹部手术提供术后镇痛。腹壁的感觉由腹内斜机和腹横肌之间的混合躯体神经支配,阻滞其可为开腹和腹腔镜阑尾切除提供有效的术后镇痛[1-2]。右美托咪啶(DEX)是一种高选择性中枢α2肾上腺素能受体激动剂,主要作用于蓝斑,具有抑制交感神经活性、镇静催眠、抗焦虑和镇痛作用。作者主要观察DEX复合罗哌卡因用于TAPB在小儿腹腔镜阑尾切除术的影响,现报道如下。
1 临床资料
1.1 一般资料 选择2015年7月至10月本院行腹腔镜阑尾切除术的患儿40例,发育正常,美国麻醉医师协会(ASA)分级Ⅰ级。整个实验实施过程采取双盲法,且课题经过医院伦理委员会的审核并取得支持,所有参与者家属均签署知情同意书。入选标准:明确诊断急性或慢性阑尾炎需采用腹腔镜阑尾切除术者。排除标准:对局麻药过敏者、注射部位感染者、凝血功能异常者、既往存在神经或肌肉异常者、腹部手术史、患有精神疾病史者、术前因诊断不明确而采用探查切口者以及术中因阑尾位置太高而延长切口的患者。
1.2 方法 按照随机数字表法将40例患儿随机分为两组:观察组在超声引导下行TAPB,注射剂量0.4ml/ kg(DEX 1μg/kg+0.3%啰哌卡因);对照组处理同观察组,注射剂量0.4ml/kg(0.3%啰哌卡因)。术前1d随访时对患儿及其家属进行术前宣教以消除其紧张情绪,并对家长知情告知,取得同意及配合。所有患儿术前均常规禁饮、禁食,无术前用药,入手术室后常规开放静脉通道和心电监护。TAPB在全身麻醉实施后手术开始前实施。全身麻醉方案如下:诱导剂量为力月西0.05mg/kg、异丙酚3mg/kg、舒芬0.3μg/kg、爱可松0.6mg/kg。气管插管成功后吸入0.9MAC七氟烷,同时静脉泵入异丙酚4~5mg/(kg·h),维持适当的麻醉深度。阑尾拿出腹腔后,停七氟烷,关腹时停异丙酚。TAPB操作如下:患儿取平卧位,常规消毒铺巾,超声探头置于右侧腹壁髂脊和肋缘之间,识别超声图像三层肌肉:腹外斜肌、腹内斜机和腹横肌。22G带斜面针头在探头内侧与皮肤成60°刺入,在超声实时引导下将针头行进至腹横肌和腹内斜肌之间的神经筋膜平面。先向平面内注射生理盐水1~2ml观察肌肉层分离确定针尖位置正确,回抽无血后注入预先配药的药物并观察药液扩散情况。麻醉医师准备阻滞注射药物,由对分组不知情的另一位麻醉医师进行阻滞操作并在术后完成随访和数据收集。
1.3 观察指标 观察并记录两组患者术后2h、4h、8h、12h、16h、24h、36h疼痛评分(Flacc评分:0分为放松、舒适;1~3分为轻微不适;4~6分为中度疼痛;7~10分为严重疼痛、不适或两者兼有)。拔管即刻(T-extubation)、出PACU时(T-pacu)和疼痛开始出现时(T-pain)行镇静评分(Ramsay评分:1分为不安静、烦躁;2分为安静合作;3分为嗜睡,能听从指令4分为睡眠状态,但可唤醒;5分为呼吸反应迟钝;6分为深睡状态,呼唤不醒。其中2~4分镇静满意,5~6分镇静过度),并记录每一位患儿从TAPB至术后开始出现疼痛的时间间隔(T-pain free)。在以下各时间点分别记录患儿脑电双频指数(BIS)、心率(HR)、平均动脉压(MAP):入室时、TAPB后5min(T-5)、TAP阻滞后10min、手术开始时、切除阑尾时、手术结束时、恢复自主呼吸时、拔除气管导管时,并记录术中BIS最高值和最低值。记录拔管时间、PACU滞留时间,拔管即刻行改良Aldrete(T1)评分,出PACU时行改良Aldrete(T2)评分。随访患者满意度,满意度评分:0分:不满,1分:轻度满意,2分:中度满意,3分:重度满意。
1.4 统计学方法 采用SPSS 17.0统计软件。计量资料以(x±s)表示,组间比较采用t检验,术后不同时间点疼痛评分采用重复测量数据的方差分析。P<0.05为差异有统计学意义。
2 结果
两组患者一般情况及手术麻醉情况比较差异均无统计学意义(P>0.05),见表1。观察组在术后8.5h开始出现疼痛病例,而对照组在术后6.1h出现疼痛病例,且观察组术后疼痛程度显著低于对照组(P<0.05);观察组在T-extubation和T-pacu两个时间点Ramsay评分显著高于对照组(P<0.05),T-pain时刻Ramsay评分无显著差异,见表2。两组患者在拔管时间上差异无统计学意义(P>0.05),但是观察组PACU滞留时间显著长于对照组(P<0.05),麻醉苏醒期间均未发生躁动现象,见表3。观察组术中各时间点BIS值均显著低于对照组(P<0.05),且BIS最小值和最大值均显著低于对照组(P<0.05);观察组MAP在T-5时刻高于对照组(P<0.05),其余时刻的MAP差异无统计学意义(P>0.05);两组患者HR在各时间点差异均无统计学意义(P>0.05)。观察组改良Aldrete(T1)和Aldrete(T2)评分均低于对照组(P<0.05),T-pain free(h)显著长于对照组(P<0.05),患者满意度高(P<0.05),见表4。两组患者在实验过程中均未出现低血压和心动过缓的病例报道,复苏过程中均未出现呼吸抑制和低氧血症,无术后头晕、术后恶心呕吐(PONV)及其它不良反应报道。

表1 两组患者一般情况比较(x±s)

表2 两组患者各个时间点Ramsay评分比较(x±s)

表3 两组患者拔管时间、PACU滞留时间及满意度比较(x±s)
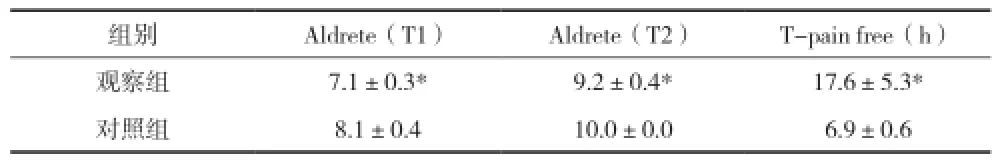
表4 两组患者Aldrete(T1)、Aldrete(T2)、疼痛出现时间比较(x±s)
3 讨论
研究发现DEX可作为辅助用药安全的用于椎管内麻醉和外周神经阻滞[3-6]。另有研究发现,以DEX复合左旋布比卡因与等量的左旋布比卡因经腋路或锁骨上行臂丛神经阻滞,DEX复合左旋布比卡因能够缩短神经阻滞的起效时间,并延长神经阻滞的持续时间和术后镇痛时间[7-8]。此外,一个纳入了五个随机对照研究的mata分析结果显示[9],α2受体激动剂(DEX)用于外周神经阻滞可显著延长镇痛时间,且生存分析也认为其可给患者带来有效的益处。本资料结果显示,观察组在术后8.5h开始出现疼痛病例,而对照组在术后6.1h即已出现疼痛病例,且观察组术后各时间点疼痛程度显著低于对照组,说明DEX强化了罗哌卡因的镇痛效果;而术后36h时Ramsay评分已无差异,考虑是DEX被代谢的原因。观察组术后拔管即刻和出PACU时镇静评分高于对照组,作者认为DEX本身能产生一定的镇静作用,同时DEX强化了罗哌卡因的镇痛效果使患者趋于安静,且不排除DEX有部分吸收入血的可能,这些因素的协同作用使观察组镇静评分高于对照组。本资料结果表明DEX不影响拔管时间,但是复苏室滞留时间显著延长。作者认为复苏室滞留时间延长的原因主要来自患儿镇静程度加深,但是这种镇静是可唤醒的,且并未伴随呼吸抑制,故不影响患者拔管和苏醒,也不影响自主呼吸的恢复。此外,观察组Aldrete(T1)评分低于对照组,进一步说明DEX虽然使患儿镇静程度加深,但是并不影响患儿自主呼吸的恢复。观察组Aldrete(T2)评分虽然仍低于对照组,但是均达到了出恢复室的标准,且患儿意识清醒。同时,观察组TAPB后各时间点BIS值均显著低于对照组。作者认为DEX降低术中BIS值的原因可能是其在局部的高浓度分布降低交感神经活性,更能防止应激反应,产生比单独使用罗哌卡因更为有效的有镇静、催眠和镇痛作用;值得注意的是,TAPB混合DEX对HR和MAP并未产生显著的影响,故不影响围术期血流动力学的稳定性。至于观察组MAP在T-5时刻高于对照组,考虑是否与DEX吸收入血,血药浓度一过性增加有关,有待于进一步研究。
DEX增强并延长罗哌卡因临床阻滞效果的机制可能如下:在外周,DEX通过减少去甲肾上腺素的释放,以及对神经纤维动作电位的直接抑制作用,达到临床镇痛效应;在中枢,其通过减少背角神经元水平伤害性疼痛通路上P物质的释放,同时激活蓝斑核上的α2肾上腺素能受体发挥作用,另一方面,DEX延长阻滞持续时间,可能是源于其预先镇痛作用。也有学者认为外周DEX发挥镇痛作用的机制是通过增加超极化激活的阳离子通道,从而抑制神经元从超极化状态恢复至静息膜电位[10]。本资料选择DEX局部用药可在注射区域获得较高的药物浓度,作者认为发挥其外周镇痛作用。已有研究证实外周神经应用DEX的镇痛机制来自外周,而非中枢。最近的一项自愿者人体试验也证实外周神经阻滞应用DEX可强化其术后镇痛效能[11]。
DEX主要激动α2受体,其主要的副作用是低血压和心动过缓。有研究使用100μg DEX复合0.5%左旋布比卡因行外周神经阻滞,导致7/30患者出现心动过缓(HR<50)[8]。但是本资料中观察组并未发生心动过缓或低血压的病例,这可能是因为作者使用1μg/ kg的DEX,如此剂量即使是静脉使用也是安全的。另外,本资料中亦未发生头晕、皮肤瘙痒、呼吸抑制、低氧血症等不良反应。
[1] Carney J, Finnerty O, Rauf J, et al. Ipsilateral transversus abdominis plane block provides effective analgesia after appendectomy in children: a randomized controlled trial. Anesth Analg, 2010. 111(4): 998-1003.
[2] McDonnell J G, O'Donnell B, Curley G, et al. The analgesic efficacy of transversus abdominis plane block after abdominal surgery: a prospective randomized controlled trial. Anesth Analg, 2007. 104(1): 193-197.
[3] Brummett C M, Norat M A, Palmisano J M, et al. Perineural administration of dexmedetomidine in combination with bupivacaine enhances sensory and motor blockade in sciatic nerve block without inducing neurotoxicity in rat. Anesthesiology, 2008. 109(3): 502-511.
[4] El-Hennawy A M, Abd-Elwahab A M, Abd-Elmaksoud A M, et al. Addition of clonidine or dexmedetomidine to bupivacaine prolongs caudal analgesia in children. Br J Anaesth, 2009. 103(2): 268-274.
[5] Hebbard P, Fujiwara Y, Shibata Y, et al. Ultrasound-guided transversus abdominis plane(TAP)block. Anaesth Intensive Care, 2007. 35(4): 616-617.
[6] Zhang C, Li C, Pirrone M, et al. Comparison of dexmedetomidine and clonidine as adjuvants to local anesthetics for intrathecal anesthesia: A meta-analysis of randomized controlled trials. J Clin Pharmacol, 2015.
[7] Biswas S, Das R K, Mukherjee G, et al. Dexmedetomidine an adjuvant to levobupivacaine in supraclavicular brachial plexus block: a randomized double blind prospective study. Ethiop J Health Sci, 2014. 24(3): 203-208.
[8] Esmaoglu A, Yegenoglu F, Akin A, et al. Dexmedetomidine added to levobupivacaine prolongs axillary brachial plexus block. Anesth Analg, 2010. 111(6): 1548-1551.
[9] Lundblad M, Trifa M, Kaabachi O, et al. Alpha-2 adrenoceptor agonists as adjuncts to peripheral nerve blocks in children: a metaanalysis. Paediatr Anaesth, 2016. 26(3): 232-238.
[10] Brummett C M, Padda A K, Amodeo F S, et al. Perineural dexmedetomidine added to ropivacaine causes a dose-dependent increase in the duration of thermal antinociception in sciatic nerve block in rat. Anesthesiology, 2009. 111(5): 1111-1119.
[11] Kosugi T, Mizuta K, Fujita T, et al. High concentrations of dexmedetomidine inhibit compound action potentials in frog sciatic nerves without alpha(2)adrenoceptor activation. Br J Pharmacol, 2010. 160(7): 1662-1676.
Objective To observe the effect of dexmedetomidine combined with ropivacaine on ultrasound-guided transversus abdominis plane block for children undergoing laparoscopic appendectomy. Methods Fourty children undergoing scheduled laparoscopic appendectomy were randomized into experimental group or controlled group,with each group 20 patients. TAP block by using ultrasound guidance at a dose of 0.4ml/ kg with DEX 1ug/kg+0.3% ropivacaine or 0.3% ropivacaine respectively. Ultrasound-guided TAP block was practiced under general anesthesia before surgery. Bispectral index(BIS)and hemodynamic parameters were recorded intraoperatively. Modified Aldrete score and sedation(Ramsay)score were assessed at the point of extubation and before deliveried to ward respectively. Extubation time,PACU residence time,analgesia(Flacc)at different time points,time interval from TAP block to pain starts and adverse effects were assessed and recorded. Results There’s no difference in extubation time between the two groups(P>0.05),but PACU residence time was significantly longer in experimental group(P<0.05). Compared with controlled group,Aldrete(T1),Aldrete(T2)scores were significantly lower in experimental group(P<0.05). Pain case was reported 8.5h after surgery in experimental group and pain free time was longer than controlled group(P<0.05),while pain case was reported 6.1h after surgery in controlled group and the pain degree was much higher than experimental group(P<0.05). Ramsay scores at the time points of extubation and before deliveried to ward were significantly higher in experimental group(P<0.05). BIS values in experimental group were significantly lower than the control group at each time point(P<0.05),but there were no significant difference in HR and MAP(except T-5). Conclusions DEX combined with ropivacaine on ultrasound-guided transversus abdominis plane block can significantly reduce intraoperative BIS values for children undergoing laparoscopic appendectomy,provide more effective postoperative analgesia without increasing side effects,Improve patient satisfaction,but no significant effect on hemodynamics(HR,MAP).
Dexmedetomidine Ropivacaine Transversus Abdominis Plane Block Appendectomy Bis Index
310014 杭州市儿童医院麻醉科

