肺栓塞致心搏骤停心肺复苏后成功溶栓二例
金卫 杜江 谢晖 张晓燕 王瑞兰
·病例报告·
肺栓塞致心搏骤停心肺复苏后成功溶栓二例
金卫 杜江 谢晖 张晓燕 王瑞兰
肺栓塞; 心搏骤停; 心肺复苏; 溶栓治疗
急性肺栓塞(acute pulmonary embolism, APE)是临床常见的急危重症。致死性APE的发生率为0.2%(1/500),常在急性症状发生1 h内死亡[1]。根据“欧洲心血管学会(ECS)2014”及“美国心脏病学会(AHA)2011”指南的意见,高危或大面积肺血栓栓塞症(pulmonary thromboembolism, PTE)的患者应接受溶栓治疗[2-3],但APE并发心搏骤停行心肺复苏(cardiopulmonary resuscitation, CPR)的患者进行溶栓治疗并取得成功病例报道不多。我科收治2例手术后并发APE导致心搏骤停的患者,行CPR后即采取药物溶栓治疗,获得成功,现报道如下。
病例资料
病例1: 患者,男,50岁。患者20余天前因外伤致右髌骨骨折于外院行手术治疗,术后卧床休息。入院8 h前(2014年10月12日15:00左右)患者无明显诱因下出现右胸痛伴咯血,少量,鲜红色,有轻度呼吸困难,无发热等不适。急于当地中心医院就诊,行肺部CT提示右肺中叶、双肺下叶炎症。诊断为双肺炎症、肺栓塞待排。到我院急诊行肺CTPA提示左、右肺动脉干及双肺动脉多发栓塞(图1A),急诊收入ICU。入ICU时体检BP:86/54 mmHg,呼吸急促,右下肺呼吸音低,左肺呼吸音粗,可闻及少许干湿罗音。心前区无异常隆起,心率80次/min,律齐,各瓣膜听诊区未闻及杂音。双下肢无浮肿。血气分析:pH 7.46,PaCO233 mmHg,PaO262 mmHg,SaO293%,予以低分子肝素抗凝等治疗。2014年10月13日0时10分,患者突发意识不清,心率降至0次/min。立即予以心外按压,多巴胺和去甲肾上腺素静脉泵入维持,30 s后患者意识恢复,可对答,心率100次/min。患者诊断为“急性肺栓塞”,予以尿激酶25万U静脉注射10 min,继而尿激酶100万U静脉泵入维持12 h溶栓治疗。2014年10月13日B超示右侧腘静脉血栓形成,心超示各腔室未见明显增大。连续多普勒根据轻微三尖瓣返流估测肺动脉收缩压42 mmHg。溶栓结束后每4 h监测部分凝血活酶时间(activated partial thromboplastin time, APTT),当其水平降至正常值的2倍时予以低分子肝素抗凝,并监测INR。10月23日复查肺动脉造影(computed tomography pulmonary angiography, CTPA)左肺下叶基底段肺动脉干及其部分分支少许栓塞(图1B),继续抗凝治疗后出院。
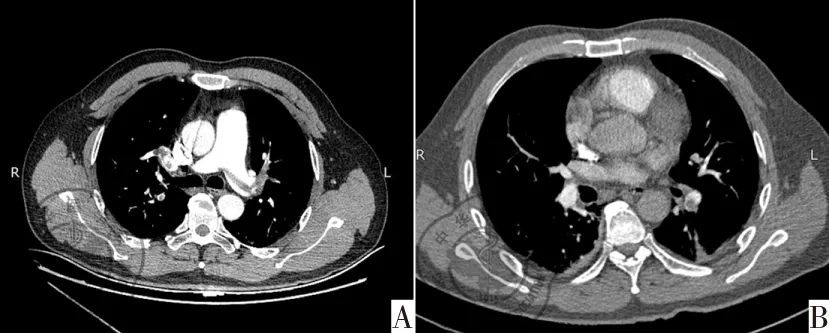
图1 肺动脉造影;注:A:左、右肺动脉干及双肺动脉多发栓塞;B:左肺下叶基底段肺动脉干及其部分分支少许栓塞
病例2: 患者,女,60岁。2015年3月4日于我院行双侧大隐静脉曲张高位结扎+抽剥+激光闭合术,次日上午07:30家属搀扶步行至卫生间,1 min后发现意识不清,家属呼之不应,无抽搐、呕吐等,1~2 min后自行转醒,诉胸闷气促,随即出现意识不清、口唇发绀、血压下降、心跳骤停,即刻予心外按压并血管活性药物治疗,后患者转醒,血管活性药物维持,予入住ICU,并行肺CTA提示双侧肺动脉上下分支多发血栓形成,伴右心房室稍增大(图2A)。患者诊断为“急性肺栓塞”,予尿激酶25万U静脉注射10 min,继而尿激酶100万U静脉泵入维持12 h溶栓治疗。溶栓后患者面部出现瘀斑,牙龈出血。溶栓后第2天晨患者自觉胸闷、气促较前改善,血管活性药物减量维持。次日查血气分析:pH 7.45,PaCO227.8 mmHg,PaO2129 mmHg,SaO296%。B超示右下肢股浅静脉血栓形成。心超各腔室未见明显增大,连续多普勒根据轻微三尖瓣返流估测肺动脉收缩压35 mmHg。下肢静脉CT成像示大隐静脉曲张术后。双侧下肢小腿段深静脉、右侧小腿段浅静脉多发血栓形成。继续予以肝素、华法林抗凝治疗,监测INR。3月11日复查CTPA未见血栓(图2B)。

图2 肺动脉造影;注:A:双侧肺动脉上下分支多发血栓形成,伴右心房室稍增大;B:左、右肺动脉干及双肺动脉未见血栓
讨 论
APE患者4.2%的表现为血流动力学不稳定或心搏骤停,血流动力学不稳定患者的病死率可以高达58.3%,而血流动力学稳定者仅为15.1%[4]。 APE可导致患者迅速死亡,是继心肌梗死和中风之后第3大最常见的急性心血管疾病[5]。在无法解释的心搏骤停的患者中,高危或大面积APE占8%~13%[6-7]。高危或大面积APE引起急性右心室压力升高,导致右心输出量减少,进而发生休克和心搏骤停。因此,临床医师对于存在发生APE高危因素的患者,如长期卧床时间>7 d、恶性肿瘤、深静脉血栓(deep vein thrombosis, DVT)、6周内手术史和慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)应考虑到APE的可能性[8],做到早期确诊,降低漏诊率和病死率。
APE的临床表现缺乏特异性,出现肺梗死三联征-胸痛、咯血、呼吸困难表现的仅为20%[8]。CTPA是诊断肺栓塞首选的影像学检查方法,可直观判断肺动脉栓塞累及的部位和范围,肺动脉栓塞的程度及形态,在确定是否存在肺栓塞的同时,对其他肺部疾病也可做出相应的诊断,如肺炎、恶性肿瘤或主动脉夹层等。此外,CTPA 可进行左、右心室的测量,提供严重肺栓塞患者的预后信息。本组2例心搏骤停的患者都行了CTPA检查,明确诊断为APE。若患者病情危重,行CTPA检查不安全或无条件做检查,可行床旁超声心动图检查。超声心动图可以直接显示位于右心房或中央肺动脉的栓子,也可依据原因不明的右心舒张功能障碍及三尖瓣反流等间接征象提示肺栓塞,且对APE患者临床分型和危险分层,评估预后(右心室功能障碍者预后差),以及鉴别急性心肌梗塞、主动脉夹层等其他心脏危重症具有重要的临床价值。本组2例心搏骤停患者都是通过病史、体格检查、CTPA等对可疑APE进行明确诊断,并同时评估了溶栓治疗的获益和风险。
APE是择期手术术后死亡最常见的原因。术后发生APE的高峰时间为术后前3 d,且三分之一以上的病例发病前有活动下肢的诱因[9]。本组2例APE患者也是术后突发心搏骤停,我们及时实施CPR抓住了抢救的最佳时机,为后续溶栓治疗赢得时间。
溶栓治疗是目前公认可以降低急性高危APE病死率和改善其预后的首选方法之一。研究显示,未经治疗的APE病死率为25%~30%,而得到及时诊治后病死率可降低至2%~8%[10]。接受溶栓治疗的APE患者生存率为19%,而只接受抗凝治疗的患者生存率为9%。溶栓治疗可使APE患者及早恢复肺灌注、缓解症状、减少右室损伤、提高运动耐力,并有效预防APE复发及提高生存率。因此溶栓治疗可以提高APE导致的心搏骤停患者的预后。对突发心跳骤停患者进行溶栓治疗存在两方面的问题:首先,出现严重的出血并发症,特别是颅内出血,发生率为1%~2%,发生者近半数死亡;其次,突发心跳骤停不能判断病因的情况下,由于诊断不明确,缺乏有效的溶栓依据。2011 AHA指南也不建议对不明原因的心搏骤停的患者行溶栓治疗,因为此方法缺乏临床获益的证据[3]。因此在给予溶栓治疗前最好能从影像学上确诊APE。研究显示对于APE导致的心跳骤停立即溶栓可获得明确的受益[11-12]。本组2例APE导致的心搏骤停患者在CPR后进行积极的溶栓治疗,显示对患者是有益的。
临床医师应该高度重视手术后有静脉血栓症高危因素的患者,并积极开展各种静脉血栓的预防,从而防止致命性APE的发生。
1 Sweet PH 3rd, Armstrong T, Chen J, et al. Fatal pulmonary embolism update:10 years of autopsy experience at an academic medical center[J]. JRSM Short Rep, 2013, 4(9): 2042533313489824.
2 Konstantinides SV, Torbicki A, Agnelli G, et al. 2014 ESC Guidelines on the diagnosis and management of acute pulmonary embolism: the Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC) endorsed by the European Respiratory Society(ERS) [J]. Eur Heart, 2014, 35(43): 3033-3080.
3 Jaff MR, McMurtry MS, Archer SL, et al. Management of massive and submassive pulmonary embolism, iliofemoral deep vein thrombosis, and chronic thromboembolic pulmonary hypertension: a scientific statement from the American Heart Association[J]. Circulation, 2011, 123 (16): 1788-1830.
4 Goldhaber SZ, Visani L, De Rosa M. Acute pulmonary embolism: clinical outcomes in the International Cooperative Pulmonary Embolism Registry (ICOPER)[J]. Lancet, 1999, 353(9162): 1386-1389.
5 Lilienfeld DE, Chan E, Ehland J, et al. Mortality from pulmonary embolism in the United States: 1962 to 1984[J]. Chest, 1990, 98(5): 1067-1072.
6 Deasy C, Bray JE, Smith K, et al. Out-of-hospital cardiac arrest in young adults in Melbourne, Australia-adding coronial data to cardiac arrest registry[J]. Resuscitation, 2011, 82(10): 1302-1306.
7 Hess EP, Campbell RL,White RD. Epidemiology, trends, and outcome of out-of-hospital cardiac arrest of non-cardiac origin[J]. Resuscitation, 2007, 72(2): 200-206.
8 国家“十五”攻关“肺栓塞规范化诊治方法的研究”课题组. 急性肺血栓栓塞症患者516例临床表现分析[J]. 中华医学杂志, 2006, 86(31): 2161-2165.
9 周倩云, 朱继红, 邹红, 等. 手术后肺栓塞的临床特点与诊治[J]. 中华普通外科杂志, 2012, 27(4): 299-301.
10 Logan JK, Pantle H, Huiras P, et al. Evidence-based diagnosis and thrombolytic treatment of cardiac arrest or periarrest due to suspected pulmonary embolism[J]. Am J Emerg Med, 2014, 32(7): 789-796.
11 Vanden Hoek TL, Morrison LJ, Shuster M, et al. Cardiac Arrest in Special Situations: 2010 AmericanHeart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care[J]. Circulation, 2010,122(18 suppl 3): S829-S861.
12 Fengler BT, Brady WJ. Fibrinolytic therapy in pulmonary embolism: an evidence-based treatment algorithm[J]. Am J Emerg Med, 2009, 27(1): 84-95.
(本文编辑:张大春)
金卫,杜江,谢晖,等. 肺栓塞致心搏骤停心肺复苏后成功溶栓二例[J/CD]. 中华肺部疾病杂志: 电子版, 2016, 9(6): 674-675.
10.3877/cma.j.issn.1674-6902.2016.06.027
201620 上海,上海交通大学附属第一人民医院 危重病科
王瑞兰,Email:wangyusun@hotmail.com
R563
B
2015-12-29)

