4种ABCD评分法预测短暂性脑缺血发作后7 d内继发脑梗死风险的价值*
柴丽丽, 赵立军, 王彦丽, 张 江
(1.秦皇岛市第四医院 综合内科, 河北 秦皇岛 066000; 2.华北理工大学附属医院 神经内科, 河北 唐山 063000)
4种ABCD评分法预测短暂性脑缺血发作后7 d内继发脑梗死风险的价值*
柴丽丽1, 赵立军1, 王彦丽1, 张江2**
(1.秦皇岛市第四医院 综合内科, 河北 秦皇岛066000; 2.华北理工大学附属医院 神经内科, 河北 唐山063000)
目的: 评价4种ABCD评分方法预测短暂性脑缺血发作(TIA)后7 d内继发脑梗死风险的价值。方法: 106例TIA患者于入院48 h内采用ABCD、ABCD2、ABCD3、ABCD3-Ⅰ 4种评分模型进行评分,根据得分将患者分为低、中及高危组;根据患者TIA后7 d内是否继发脑梗死分为脑梗死组和非脑梗死组,比较2组TIA患者的4种评分;记录4种评分的低、中、高危组中TIA后7 d内继发脑梗死患者例数,采用logistic回归方法分析4种评分与TIA患者7 d内继发脑梗死的相关性;绘制ROC曲线并用曲线下面积(AUC)评价4种评分对TIA患者近期预后预测的真实性和准确度,计算准确度最高评分的界值分值。结果: 与非脑梗死组比较,脑梗死组的4种评分方法的得分均显著升高 (P<0.01);logistic回归分析结果显示4种评分的OR值高危组>中危组>低危组(P<0.01);4种评分对7 d内脑梗死风险预测的AUC分别为0.61、0.65、0.77、0.89,均大于基准线面积的0.5,差异有统计学意义(P<0.05);4种评分方法中ABCD3-Ⅰ评分预测TIA后7 d内脑梗死准确度最高(P<0.05),最佳界值为6分。结论: 4种ABCD评分方法均能预测TIA后7 d内继发脑梗死,分值越高7 d内继发脑梗死的危险度越高;其中ABCD3-Ⅰ预测准确度最高。
脑梗塞; 脑缺血发作,短暂性; ABCD评分系统; 预测
[Abstract]Objective: To evaluate the value of ABCD score system (ABCD, ABCD2, ABCD3 and ABCD3-Ⅰ) in predicting cerebral infarction risk within 7 days after transient ischemic attack (TIA). Methods: The ABCD, ABCD2, ABCD3 and ABCD3-Ⅰ scores were adopted to evaluate the 106 TIA patients with 48 h after admission, and according to the scores the TIA patients were divided into low, medium and high risk groups. According to whether the secondary cerebral infarction occurred within 7 days after TIA the patients were divided into cerebral infarction group and non cerebral infarction group, and 4 kinds of scores were compared between the two groups. The cases of secondary cerebral infarction within 7 d after TIA were recorded among 4 kinds of scores in low, medium and high risk groups. The correlation between 4 types of scores and secondary cerebral infarction within 7 d after TIA was analyzed by logistic regression analysis. ROC curve was drawn and the area under the curve (AUC) was used to evaluate the authenticity and accuracy of the evaluation of 4 kinds of scores on the short-term prognosis of TIA patients, and the threshold value of the highest scores was calculated. Results: Compared with the non cerebral infarction group, the scores of the 4 methods of the cerebral infarction group significantly increased (P<0.01). Logistic regression analysis showed that the OR value of the 4 kinds of score followed the order: high risk group>middle risk group>low risk group (P<0.01). The AUC of 4 kinds of score in the prediction of the risk of cerebral infarction occurring within 7 days after TIA were 0.61, 0.65, 0.77, 0.89, respectively, all of which was greater than the baseline area of 0.5, and the difference was statistically significant (P<0.05). The ABCD3-Ⅰ score in the 4 scoring methods showed the highest prediction accuracy (P<0.05), and the best value was 6 points in the prediction of the cerebral infarction occurring within 7 d after TIA. Conclusions: The ABCD, ABCD2, ABCD3 and ABCD3-Ⅰ scores have the validation to predict cerebral infarction risk occurring within 7 d after TIA. The more scores, the more risks of cerebral infarction occurring within 7 d after TIA. Besides, the ABCD3-Ⅰ score showed the highest prediction accuracy.
[Key words]cerebral infarction; ischemic attack,transient; ABCD score system; predict
随着人们生活方式及饮食结构的改变,以缺血性脑卒中为主的脑血管疾病的发病率呈逐年上升趋势,大多数患者在发病前有短暂性脑缺血发作(TIA)[1]。目前,临床医生对TIA高危人群的筛查与识别主要依靠脑梗死风险评估办法。其中以ABCD评分系统应用最为广泛,ABCD评分系统有ABCD、ABCD2、ABCD3、ABCD3-Ⅰ 4种评分方法,后3种是在最初的ABCD评分方法的基础上逐渐完善而来,先后增加了糖尿病、脑功能成像(DWI)、颈动脉狭窄等评分指标,能更有效地预测TIA患者的早期卒中风险[2-3]。但上述4种评分系统产生于欧美国家,欧美人群与我国人群存在生活方式等诸多差异,如何在其中选择一个实用、准确,并适合于我国人群的卒中风险预后评估方法十分必要,本研究通过对TIA患者于入院48 h内采用这4种评分模型进行评分,同时记录TIA后7 d内继发脑梗死比例,分析这些评分对TIA后7天内继发脑梗死风险的预测价值。
1 资料与方法
1.1一般资料
选择2013年1月~2016年1月综合内科住院的106例TIA住院患者,男性57例,女性49例,平均(66.1±11.8)岁;有颈内动脉系统症状表现者77例,椎基底动脉系统症状表现29例,发作性单瘫或肢体偏瘫29例,发作性肢体麻木18例,构音障碍27例;合并高血压72例,糖尿病22例,冠心病26例;吸烟33例,饮酒35例。所有患者TIA 诊断均符合 2009 年 6 月美国卒中协会(American Stroke Assosiation,ASA)制定的标准,排除颅脑计算机体层摄影术(CT)或MRI检查为出血性卒中,或有其他疾患者(如部分性癫痫发作、梅尼埃病、炎性疾病、肿瘤、血液系统疾病等疾病),排除病例资料不完善及失访者。TIA继发脑梗死按照2010年中国急性缺血性卒中诊治指南的诊断标准[2]。
1.2分组
根据患者TIA后7 d内是否继发脑梗死,将TIA患者分为脑梗死组和非脑梗死组,脑梗死组24例,平均(74.88±7.55)岁,男17例,女7例;非脑梗死组82例,平均(63.32±12.67)岁,男40例,女42例。2组年龄构成、性别等基础资料比较,差异无统计学意义(P>0.05)。患者于入院48 h内分别完成ABCD、ABCD2、ABCD3、ABCD3-Ⅰ评分,按照文献[4]将患者按评分分值分为低危组、中危组及高危组。ABCD评分法:年龄≥60岁为1分、<60岁为0分;血压,收缩压≥140 mmHg和(或)舒张压≥90 mmHg为1分、收缩压<140 mmHg和舒张压<90 mmHg为0分;临床特征,单侧肢体无力为2分、言语不清但不伴肢体无力为1分、其他为0分;症状持续时间,≥60 min计2分、10~59 min为1分、<10 min计0分;总分为6分,0~2分为低危组、3~4分为中危组、5~6分为高危组。ABCD2评分法:在ABCD评分的基础上加入糖尿病项,有糖尿病者为1分、无糖尿病者0分;总分为7分,0~3分为低危组、4~5分为中危组、6~7分为高危组。ABCD3评分:在ABCD2评分的基础上加入7 d内双重TIA发作,发作为2分;总分为9分,0~3分为低危组、4~5分为中危组、6~9分为高危组。ABCD3-Ⅰ评分:在ABCD3评分基础上增加DWI检查,出现高信号为2分、同侧颈动脉中重度狭窄为2分;总分为13分,0~3分为低危组、4~7分为中危组、8~13分为高危组。
1.3观察指标
比较脑梗死组和非脑梗死组TIA患者的4种评分情况,记录4种评分中低、中、高危组TIA后7 d内继发脑梗死患者例数;采用logistic回归方法分析4种评分与TIA患者7 d内继发脑梗死的相关性;绘制ROC曲线,并用曲线下面积(AUC)评价4种评分对TIA患者近期预后预测的真实性和准确度,计算准确度最高评分的界值分值,根据Youden’s指数计算准确度最高方法的界值,取Youden’s指数最高得的分为界值得分。
1.4统计学方法

2 结果
2.14种评分系统评分结果
与非脑梗死组比较,脑梗死组的4种不同评分系统评分结果均升高,差异有统计学意义(P<0.001)。见表1。
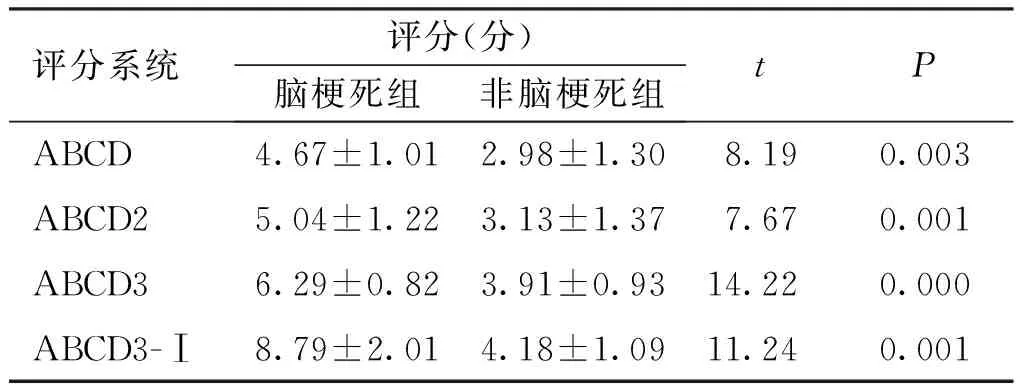
表1 两组TIA患者4种评分系统评分比较
2.24种评分与7 d内继发脑梗死的相关性
logistic回归分析结果显示4种评分的OR值比较,高危组>中危组>低危组,差异有统计学意义(P<0.01);随着ABCD、ABCD2、ABCD3、ABCD3-Ⅰ评分分值的升高,7 d内继发脑梗死的危险度增加。见表2。
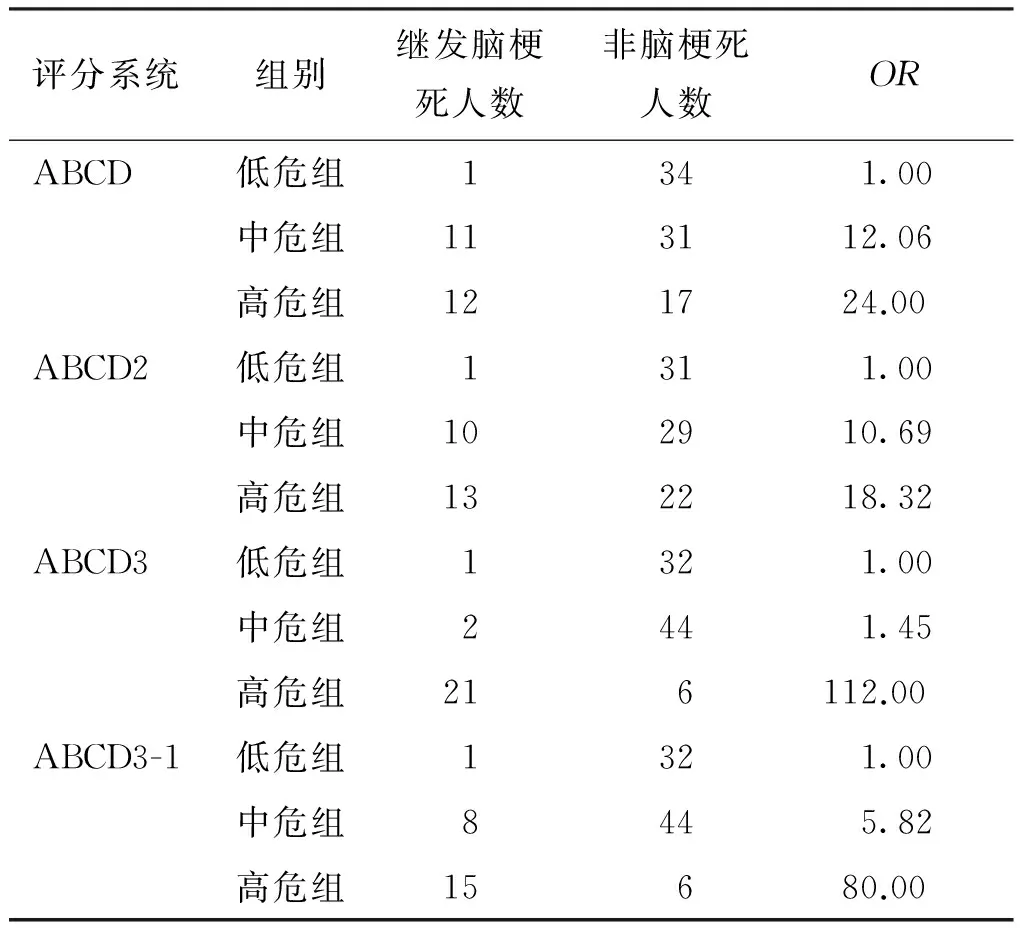
表2 TIA患者4种ABCD评分与7 d内继发脑梗死的危险度
2.34种评分对TIA患者近期预后预测的真实性和准确度
ABCD、ABCD2、ABCD3、ABCD3-Ⅰ评分对7 d内脑梗死风险预测的AUC分别为0.61、0.65、0.77及0.89,均大于基准线面积的0.5,差异有统计学意义(P<0.05),见图1。提示4种评分均可真实预测TIA患者近期预后。ABCD3-Ⅰ预测7 d内脑梗死风险的准确度最高,与其他3组比较,差异有统计学意义(P<0.05),见表3。
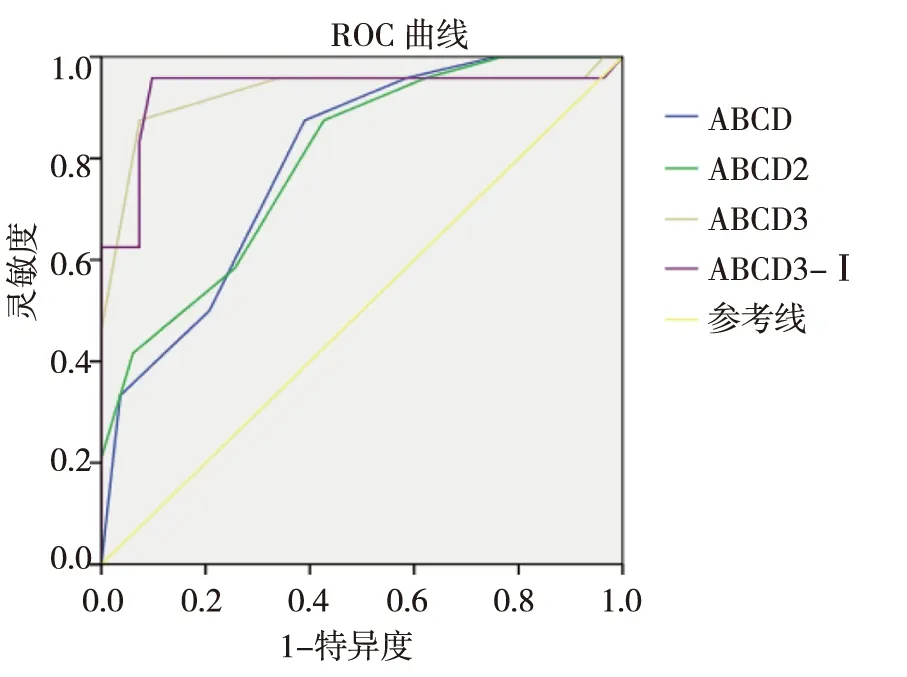
图1 4种评分系统ROC曲线Fig.1 ROC curves of 4 scoring systems

评分方法AUC标准误P95%CIABCD0.610.0470.0010.57~0.74ABCD20.650.0430.0030.54~0.77ABCD30.770.0380.0000.72~0.84ABCD3-Ⅰ0.890.0290.0000.87~0.92
2.4ABCD3-Ⅰ评分预测7 d内脑梗死风险的最佳界值
结合ABCD3-Ⅰ评分系统的灵敏度及特异度结果以及预测值,得出ABCD3-Ⅰ评分预测7 d内脑梗死风险的最佳界值得分为6分,见表4。
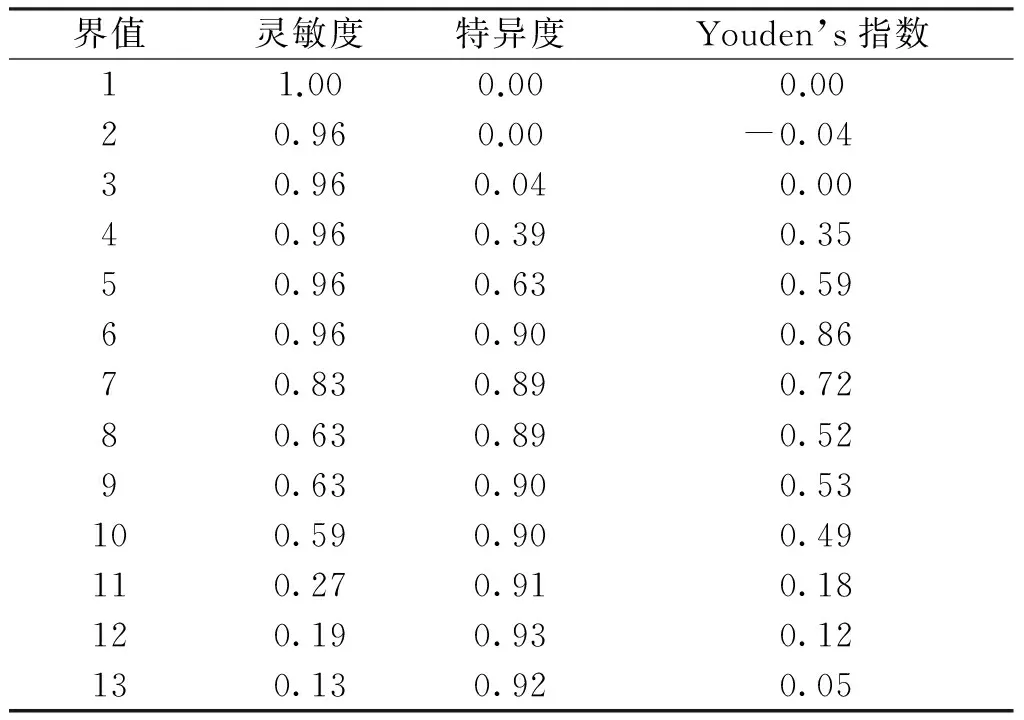
表4 ABCD3-Ⅰ评分预测TIA后7 d内脑梗死风险的界值
3 讨论
TIA属于一种短暂性神经功能缺损,是脑梗死发病的独立危险因素,具有反复发作的特点,有学者认为TIA危险性不大,甚至是无害的[5~6]。但随着研究的逐渐深入,越来越多的学者发现,TIA后7 d内发生脑梗死的机率达10.5%,甚至可高达50%以上[8~9]。因此,临床医生应对TIA引起足够的重视,若任其发展,不仅会影响患者的生活质量,还会给TIA家庭带来一系列的经济负担并造成医疗资源的浪费。2005年,Rothwell等[5]创建了一种对TIA患者1周内脑卒中发生风险评估的方法,即ABCD评分法,后来逐渐发现糖尿病也属于TIA患者脑卒中的一个危险因素,故将糖尿病因素纳入到评分系统中,改进为ABCD2评分法,ABCD2 评分系统提高了预测 TIA 患者发生脑梗死的准确性。ABCD3 评分在ABCD2 评分的基础上增加了双重 TIA(两次以上 TIA 发作)组成 ABCD3 评分,ABCD3-Ⅰ 评分系统则在ABCD3 评分的基础上增加了DWI 异常信号和颈动脉狭窄的组成,在欧美国家已得到广泛的运用[2-3]。但欧美人群与我国人群存在生活方式等诸多差异,如何在其中选择一个实用、准确,并适合于我国人群的卒中风险预后评估方法十分必要。
本研究通过对TIA患者于入院48 h内采用ABCD、ABCD2、ABCD3、ABCD3-Ⅰ 4种评分模型进行评分,同时记录TIA后7 d内继发脑梗死比例,分析4种评分对TIA后7 d内继发脑梗死风险预测价值。结果发现:4种评分在脑梗死组分值均明显高于非脑梗死组,提示分值越高,TIA后短期内发生脑梗死的危险度也越高。而进一步进行统计学分析显示,分值与7 d内继发脑梗死的危险度存在剂量-反应关系,各危险组之间有显著的统计学差异。在 ABCD 模型应用初期,Nguyen-Huynh 等[10]对 ABCD 模型进行了花费收益分析,提出中、高危患者应入院治疗;张法忠等[11]应用ABCD2评分法对患者进行了回顾性分析,结果发现中高危组TIA后7 d内血栓性事件发生率明显多于低危组。Sabine等[12]也认为 ABCD2评分为 4 分及以上时应作为入院治疗。本研究发现上述评分系统的ROC曲线的下面积均大于基准线的面积0.5,说明4种ABCD评分模型对 TIA 患者的临床筛选均有指导意义,同时通过AUC的比较得出ABCD3-Ⅰ模型评分较其他3种评分预测准确度高,对 TIA 患者进行预测和危险程度分层更为有效,以便于采取积极的治疗与干预。对ABCD3-Ⅰ评分模型 7 d内卒中预测 ROC 曲线上工作点分析时发现,4 分时工作点敏感度和特异度为 0.96、0.39,6 分工作点0.96、0.90,提示若将患者评分为 4 分作为入院前的筛查指标,则对 TIA患者的筛选能力可达 96%,而把患者评分为6分看作7 d内卒中预警的强信号,特异度高达 0.90,其Youden’s指数为0.86,高于其他,故而得出ABCD3-Ⅰ评分的最佳界值为6,这对可为今后临床工作提供指导,TIA 患者ABCD3-Ⅰ评分为 0~3 分时,可院外观察治疗,≥4 分时应入院治疗,根据病情轻重,选择相应的治疗干预,而当患者评分≥6 分时则需进行全面评估。
综上可见,ABCD、ABCD2、ABCD3、ABCD3-Ⅰ 四种评分方法对TIA后7 d内继发脑梗死风险均有预测价值, ABCD3-Ⅰ模型评分对 TIA 患者进行预测和危险程度分层更为有效。
[1]初婷婷,莽靖,郭娜,等.ABCD2评分对 TIA 后短期内脑梗死风险的预测价值评价[J].中风与神经疾病杂志, 2011(11):1025-1027.
[2]Galvin R,Geraghty C, Motterlini N,et al. Prognostic value of the ABCD2 clinical prediction rule: a systematic review and meta-analysis [J].FamilyPractice, 2011(28):366-376.
[3]Giles MF,Albers GW,Amarenco P,et al.Addition of brain infarction to the ABCD2 Score(ABCD2-Ⅰ):a collaborative analysis of unpublished data on 4574 patients [J].Stroke, 2010(41):1907-1913.
[4]中华医学会神经病学分会脑血管病学组急性缺血性卒中诊治指南撰写组.中国急性缺血性卒中诊治指南2010[J].中国全科医生, 2012(12B):413-417.
[5]Rothwell PM, Giles MF,Flossmann E, et al. A simple score (ABCD) to identify individuals at high early risk of stroke after transient ischemic attack [J].Lancet, 2005 (9479):29-36 .
[6]Bagaev E, Pichlmaier AM, Bisdas T, et al.Contralateral internal carotid artery occlusion impairs early but not 30-day stroke rate following carotid endarterectomy[J].Angiology, 2010 (7):705-710.
[7]Purroy F, Jiménez Caballero PE, Gorospe A, et al.Prediction of early stroke recurrence in trasient ischemic attack patients from the PROMAPA study: a comparison of prognosis risk scores[J].Crebrovascular Dis, 2012(33):182-189.
[8]徐靖文.ABCD2评分与 ESSEN 评分对 TIA 再发风险的评估[J].卒中与神经疾病, 2012(3):176-178.
[9]王为强,任明山,杨毅.短暂性脑缺血发作后脑梗死风险预测模型 ABCD2评分法的价值验证与改良[J]. 中国临床保健杂志, 2010 (3):248-250.
[10]Nguyen-Huynh MN, Johnston SC. Is hospitalization after TIA cost-effective on the basis of treatment with TPA[J]. Neurology, 2005(65): 1799-1801.
[11]张法忠,马云香,王丰红.ABCD2 评分结合经颅多普勒和颈部血管超声对TIA 患者近期预后的评价[J].中风与神经疾病杂志, 2012 (1):20-23.
[12]Sabine F,Lutz L. The essen stroke risk score in one-year fllow-up acute ischemic stroke patients[J].Cerebrovascular Diseases, 2011(4):400-407.
(2016-02-03收稿,2016-07-01修回)
中文编辑: 吴昌学; 英文编辑: 刘华
The Value of 4 ABCD Scores for Predicting the Risk of Secondary Cerebral Infarction within 7 d after Transient Ischemic Attack
CHAI Lili1, ZHAO Lijun1, WANG Yanli1, ZHANG Jiang2
(1.DepartmentofGeneralMedicine, 4thHospitalofQinhuangdaoCity,Qinhuangdao066000,Hebei,China; 2.DepartmentofNeurology,theAffiliatedHospitalofNorthChinaUniversityofScienceandTechnology,Tangshan063000,Hebei,China)
秦皇岛市科技局计划项目(201502A223)
Email:zhangjiang9733@163.com
R743.3
A
1000-2707(2016)08-0946-05
10.19367/j.cnki.1000-2707.2016.08.020
**
网络出版时间:2016-08-23网络出版地址:http://www.cnki.net/kcms/detail/52.5012.R.20160823.1343.012.html

