常规超声联合超声造影对颈部淋巴结的定性诊断价值
彭晓琼,涂 波,刘丽萍,李茂萍,蒲大容
(重庆医科大学附属第一医院超声科,重庆 400016)
常规超声联合超声造影对颈部淋巴结的定性诊断价值
彭晓琼,涂波,刘丽萍,李茂萍,蒲大容
(重庆医科大学附属第一医院超声科,重庆 400016)
[摘要]目的探讨常规超声联合超声造影检查在颈部良、恶性淋巴结定性诊断中的价值。方法对112例(129枚)颈部淋巴结进行二维、彩色多普勒超声和灰阶超声造影检查,根据病理结果分为良性和恶性两组,比较两组淋巴结的纵横比、髓质是否偏心或消失、回声类型、血供分布、造影增强模式及造影剂分布均匀度等超声指标。结果良性组纵横比多大于或等于2,皮质和髓质均匀对称性增大,无微小钙化,血供分布多为门型和无血流型,造影多为淋巴门和髓质先增强,呈离心性充盈;恶性组纵横比多小于2,髓质偏心或消失,部分淋巴结实质呈高回声,伴有囊性变和微小钙化,血供以混合型和边缘型血流为主,造影多呈非淋巴门和髓质先增强模式。两组间上述超声指标比较,差异均有统计学意义(P<0.05);其中非淋巴门和髓质先增强模式诊断恶性淋巴结的灵敏度和准确率最高,各项指标的阳性预测值也较高,但阴性预测值较低。结论常规超声联合超声造影检查对颈部淋巴结的定性诊断具有较高实用价值;多个指标综合判断可以提高对颈部良、恶性淋巴结的鉴别能力。
[关键词]常规超声;超声造影;淋巴结;定性诊断
颈部淋巴结肿大在临床上极为常见,既可以是独立性疾病,也可以是全身性疾病的局部表现,正确鉴别肿大淋巴结的性质是临床采取有效治疗措施的关键。对于颈部淋巴结,临床首选超声检查。本研究回顾性分析了112例共129枚颈部淋巴结的常规超声及超声造影特征,旨在探讨超声检查在颈部良、恶性淋巴结定性诊断中的价值,现报道如下。
1资料与方法
1.1一般资料选取2010年2月至2014年12月在本科行超声检查并获得病理结果的112例患者,共129枚颈部淋巴结,患者年龄13~80岁,中位年龄45岁。淋巴结长径4~59 mm,厚径3~34 mm。其中反应增生性淋巴结30枚,结核性淋巴结6枚,转移性淋巴结85枚(甲状腺癌79枚,肺部鳞癌2枚,鼻咽癌3枚,乳腺癌1枚),弥漫性大B细胞淋巴瘤7枚,朗罕细胞组织细胞增生症1枚。所有患者均行二维超声、彩色多普勒超声和超声造影检查,造影前均签署知情同意书。
1.2仪器与试剂使用GE Logiq 9和Philips iu22彩色多普勒超声诊断仪,造影剂采用SonoVue(Bracco公司),使用前注入生理盐水5 mL,振荡混匀后抽取混悬液2.4 mL,经肘静脉团注,尾随注射5 mL生理盐水。
1.3方法患者取仰卧位,充分暴露颈前部。先行二维超声检查,观察淋巴结大小、纵横比、髓质是否偏心或消失、皮质回声类型及分布是否均质,有无囊性成分及微小钙化等。每个淋巴结在最大纵切面上测量其纵径(L)和横径(T),计算L/T。再行彩色多普勒超声检查,评价淋巴结内血供分布模式,并参照文献[1]将淋巴结内血供分布模式分为:无血流型、淋巴门型(在淋巴门区探及血流信号及其发出的放射状分支)、边缘型(在淋巴结周边探及血流信号及其发出的穿支)及混合型血流(同时显示淋巴门型和周边型血流)。最后进入超声造影模式,连续动态观察淋巴结内造影剂微泡的走行及分布特征,评价良恶性淋巴结的灌注模式及造影剂分布均匀度等指标。
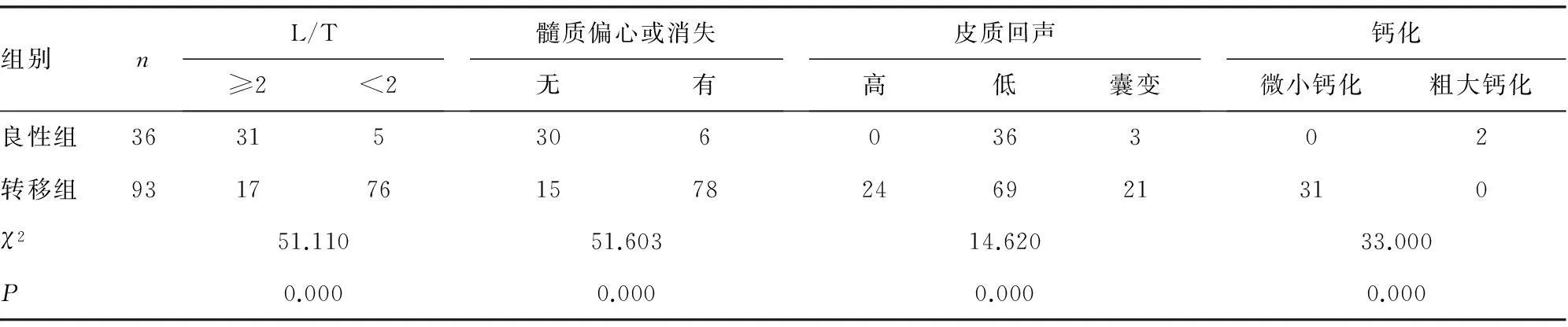
表1 良恶性淋巴结二维超声特征比较(n)
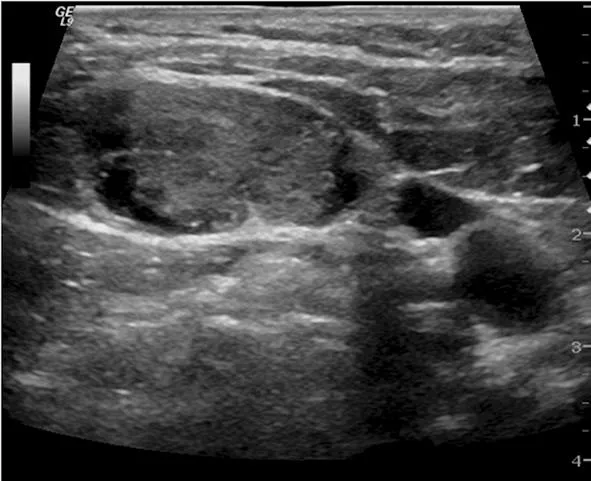
淋巴结呈高回声,伴有囊性变和沙砾样钙化。
图1转移性淋巴结二维图
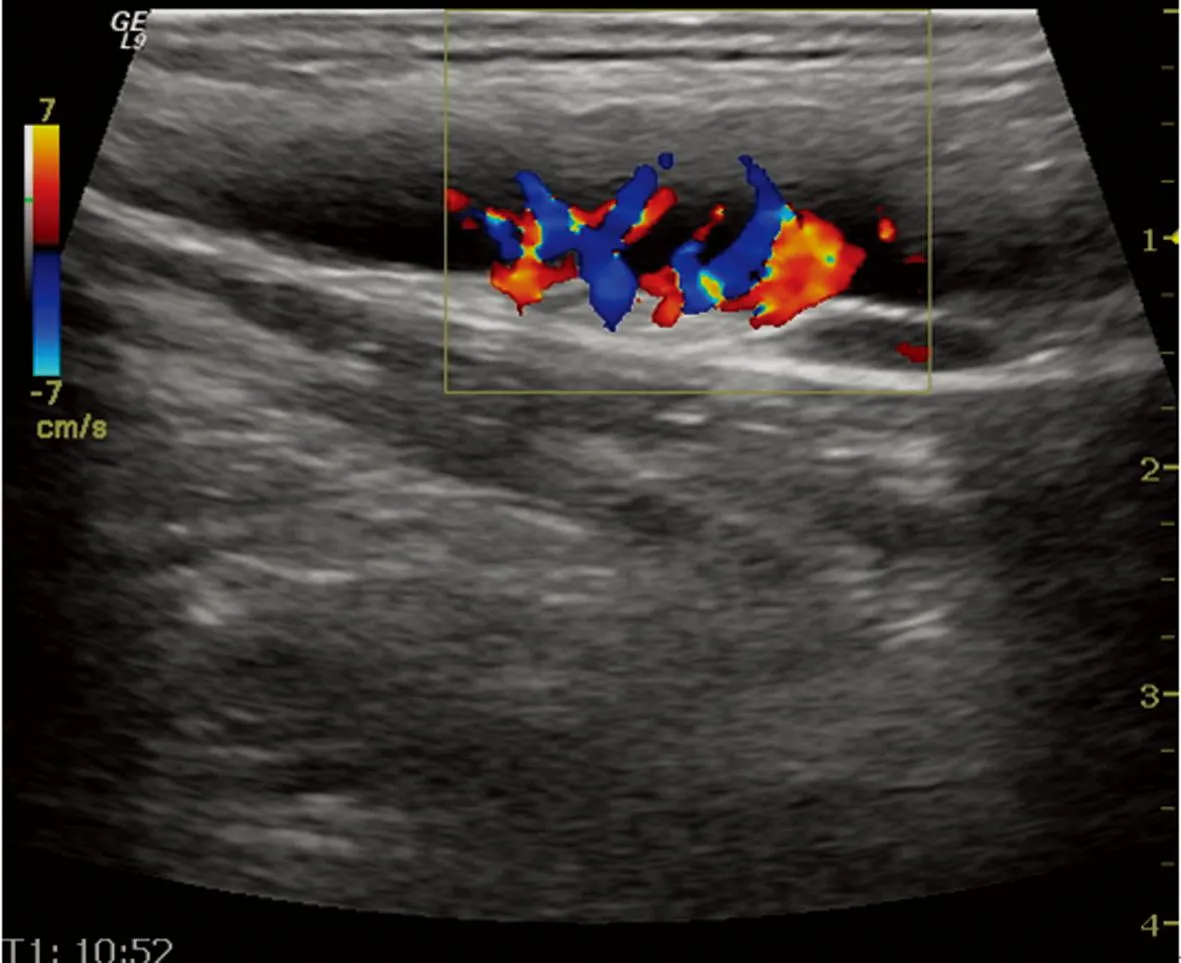
淋巴结呈低回声,血供丰富,呈树枝状血流。
图2反应增生性淋巴结彩色血流图
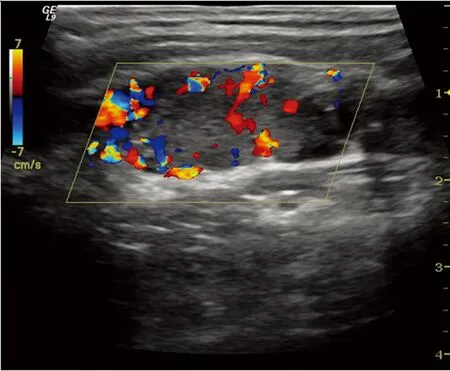
淋巴结呈高回声,血供丰富,为边缘型。
图3转移性淋巴结彩色血流图
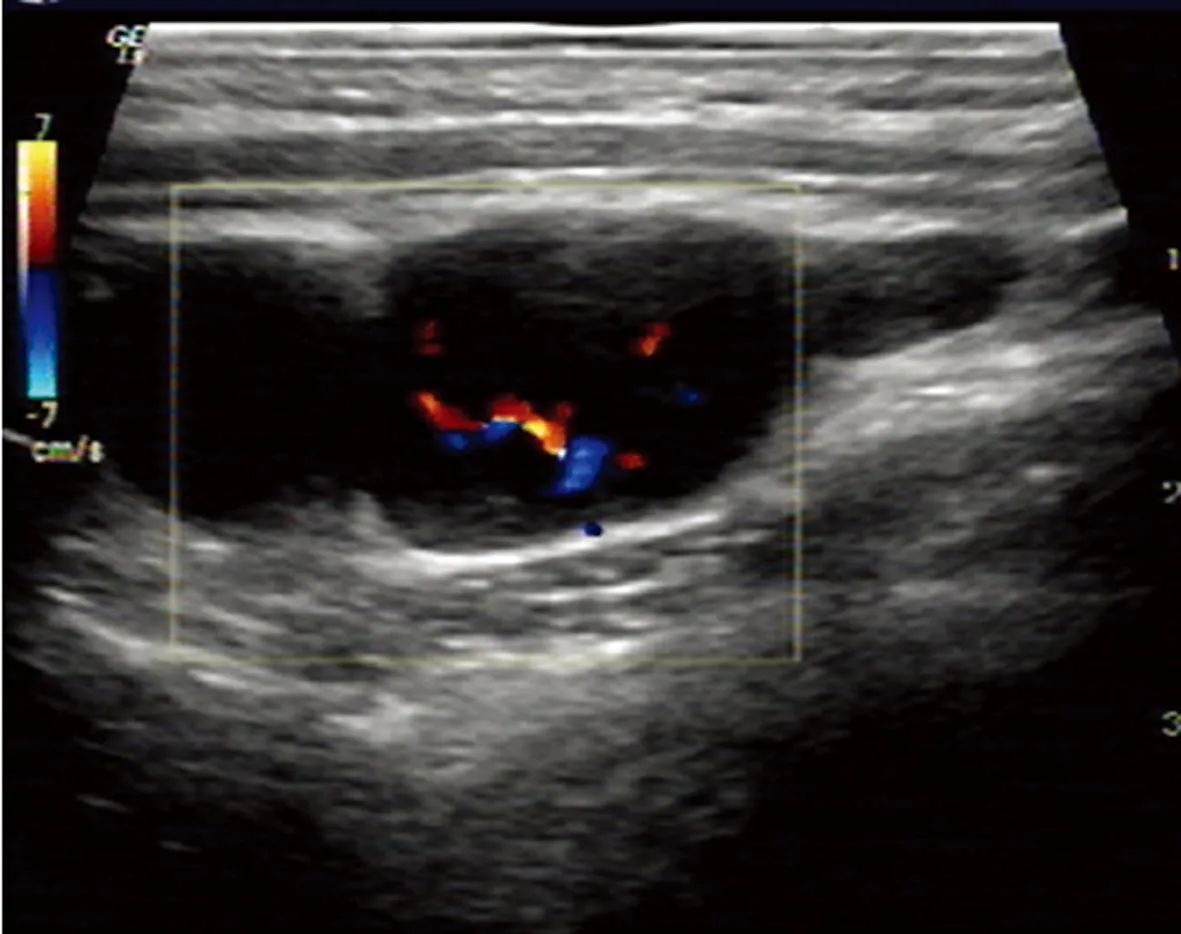
淋巴结呈极低回声,血流呈门型。
图4淋巴瘤肿大淋巴结血流图
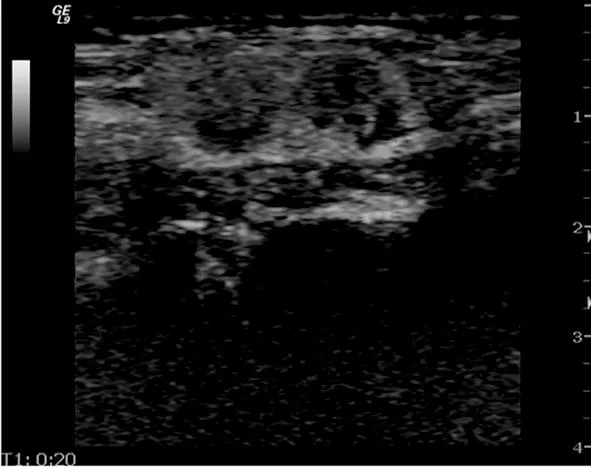
淋巴结内造影剂分布不均匀。
图5转移性淋巴结灰阶超声造影图
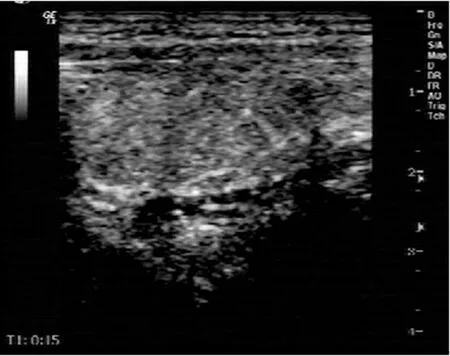
淋巴结内造影剂分布均匀。
图6淋巴瘤肿大淋巴结灰阶超声造影图
1.4统计学处理使用SPSS13.0统计软件,计数资料用百分率表示,采用χ2检验,P<0.05为差异有统计学意义。
2结果
2.1二维超声表现颈部良、恶性淋巴结二维超声检查结果见表 1。就淋巴结纵横比而言,良性组多数 L/T≥2,恶性组多数 L/T<2,二者差异有统计学意义。良性组淋巴结髓质存在、不偏心者占83.3%(30/36),恶性组髓质偏心或消失者占83.9%(78/93)。两组淋巴结的皮质回声类型也有差别,良性组淋巴结皮质呈低回声,分布多均匀,未见微小钙化,但3例伴有液性成分,为结核性肿大淋巴结;恶性组皮质仍以低回声为主,但有25.8%(24/93)的淋巴结皮质呈高回声,部分淋巴结内可见囊性成分和微小钙化(图1),分别占22.6%(21/93)、33.3%(31/93),均见于甲状腺乳头状癌转移性淋巴结,7枚淋巴瘤及1枚朗罕细胞组织细胞增生症肿大淋巴结均呈极低回声。
2.2彩色多普勒超声表现颈部良、恶性淋巴结多普勒超声检查结果见表2。两组淋巴结血供分布类型不同,良性组以无血流型和门型血流(图2)为主,占83.3%(30/36),5例表现为混合型,病理均为结核性肿大淋巴结;恶性组以混合型和边缘型血流(图3)为主,占74.2%(69/93),但7例淋巴瘤及1例朗罕细胞组织细胞增生症肿大淋巴结均呈较丰富的门型血流(图4)。
2.3超声造影表现颈部良、恶性淋巴结超声造影检查结果见表3。两组造影剂灌注模式不同,恶性组以皮质先增强或紊乱增强为主,多数造影剂分布不均匀(图5),但7枚淋巴瘤及1枚朗罕细胞组织细胞增生症肿大淋巴结均是淋巴门部先增强,且达峰值时增强均匀(图6);而良性组以淋巴结门和髓质先增强为主,呈离心性增强,多均匀分布。
2.4超声检查指标对颈部恶性淋巴结的诊断价值其中非淋巴门和髓质先增强模式诊断恶性淋巴结的灵敏度和准确率都最高,各项超声检查指标的阳性预测值也较高,但阴性预测值较低(表4)。

表2 良恶性肿大淋巴结彩色多普勒血供分布类型比较(n)
-:表示无数据。
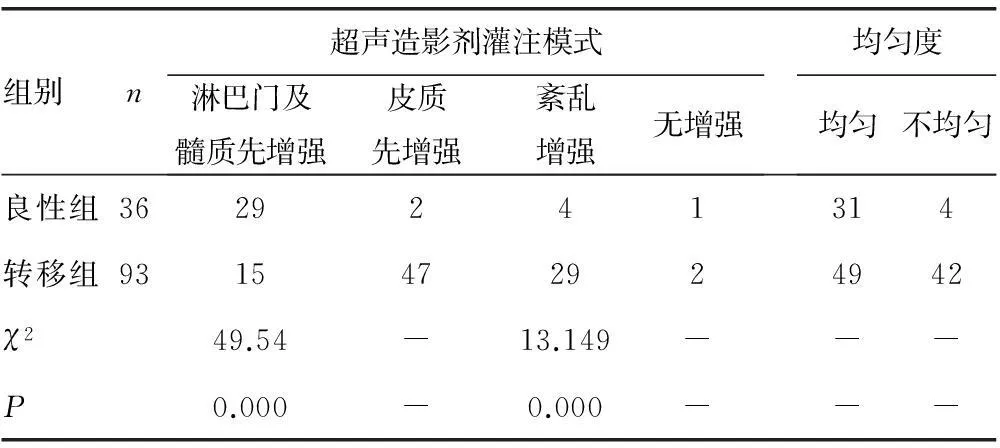
表3 良恶性肿大淋巴结超声造影特征比较(n)
-:表示无数据。
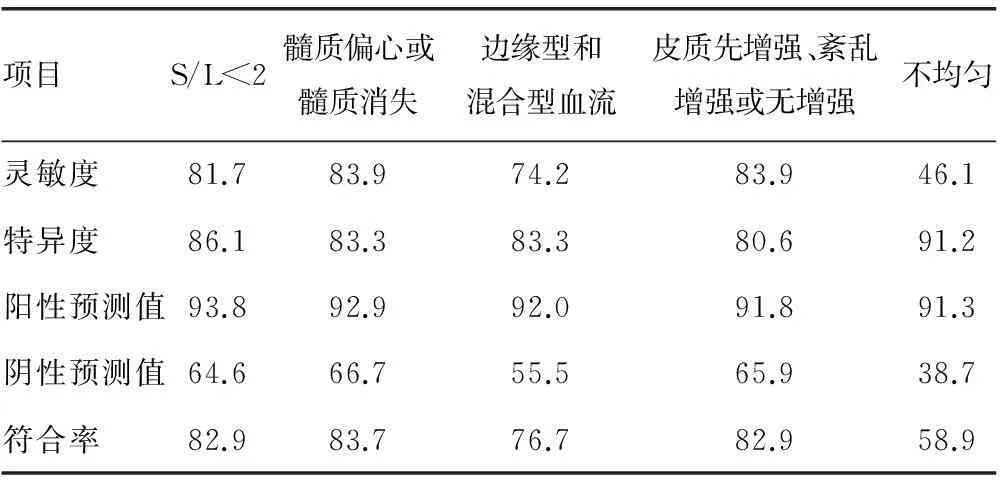
表4 超声检查各指标对颈部恶性淋巴结的诊断价值(%)
3讨论
颈部淋巴结肿大临床上很常见,其发病原因多样,正确鉴别淋巴结的性质是临床对相关疾病诊治的关键。超声检查因其较高的分辨力和实时、方便等特点,应用最为广泛。本研究针对颈部良、恶性淋巴结,首先采用常规超声检查。二维超声结果显示,两组在纵横比、髓质是否偏心或消失及皮质回声类型几方面均有显著不同。良性淋巴结可因多种原因增大,但通常为皮髓质均匀性生长,体积增大但形状基本保持不变,仍呈椭圆形;转移性淋巴结因肿瘤细胞于周边的输入淋巴管入侵,早期表现为低回声的皮质层不均匀增厚,继而失去了正常的形态,髓质变形、变窄、偏心、移位、乃至消失;淋巴瘤及朗罕细胞组织细胞增生症因异常淋巴细胞及朗罕组织细胞大量增生而致淋巴结肿大,正常形态消失。纵横比用于评估淋巴结的形态,依据L/T<2和髓质偏心或消失判定为恶性淋巴结,其判断结果与病理结果符合率分别为81.7%和83.9%,略高于文献[2]报道的结果。
正常淋巴结皮质与周围肌肉相比表现为低回声。多数恶性淋巴结也表现为低回声。因此低回声不能作为淋巴结良恶性判定的指标。转移性淋巴结皮质回声与原发肿瘤密切相关。文献[3-5]报道淋巴结皮质呈高回声、淋巴结囊性变和出现微小钙化是诊断转移性淋巴结较特异的指标,尤其常见于甲状腺乳头状癌和鳞癌转移患者。由于其内癌细胞生长迅速,血供不足,出现坏死液化而无回声。而淋巴结内微小钙化和高回声性质组织学上来源于其内部的砂粒体。恶性淋巴结因癌细胞浸润、淋巴细胞及朗罕细胞大量增生使淋巴结内细胞成分增多,脂肪成分减少,淋巴结与周围组织声阻抗差增大,边界多清晰锐利[6]。淋巴结结核也可因干酪样坏死液化出现囊变[7],但后者常粘连成串,或相互融合成簇状,且由于周围软组织的水肿和炎症使其边界模糊,可能有助于鉴别。本研究良性组皮质均为低回声,无微小钙化,仅3例出现囊变,均见于结核性肿大淋巴结坏死液化;恶性组有25.8%的淋巴结皮质呈高回声,22.6%呈囊实混合性改变,33.3%有微小钙化,均见于甲状腺乳头状癌转移性淋巴结,而7例淋巴瘤及1例朗罕细胞组织细胞增生症肿大淋巴结均呈极低回声,可能因其内以细胞成分为主,间质成分较少,超声反射较少而形成。
在彩色多普勒方面,良、恶性淋巴结血供分布模式存在不同。良性组以无血流型和门型血流为主,恶性组以混合型和边缘型血流为主。淋巴结转移早期,由输入淋巴管入侵皮质的癌细胞释放血管生成因子促进新生血管生成,外周血流增加,淋巴结门尚未侵犯,门型和边缘型血流都存在而为混合型。随着癌细胞进一步浸润,淋巴结门被癌细胞取代,门型血流消失,表现为边缘型血流[1,8]。因此当淋巴结边缘血流增加或血管走形扭曲、增粗或变细等往往提示局部癌细胞的浸润。本研究把混合型和边缘型血供模式判断为恶性,把无血流型和门型血供模式判定为良性淋巴结,与病理结果符合率为76.7%,说明血供分布模式是一个较好的判定淋巴结良恶性的指标。但值得注意的是结核性淋巴结常因中心部分坏死明显而导致淋巴结门消失,形态改变,血流限于周边,极易与转移性淋巴结混淆;淋巴瘤及朗罕细胞组织细胞增生症肿大淋巴结血供丰富,很少发生变性坏死及液化,可能与其间质内血管结构未被明显破坏有关,其内血流多呈门型,与良性肿大淋巴结血流类型有重叠,因此,诊断时需结合二维指标综合考虑,必要时还需结合穿刺病理学检查。
超声造影是近年来兴起的一种新型超声诊断技术,能反映淋巴结的微循环灌注情况。本研究良性淋巴结以均匀增强为主,造影剂主要分布在中央,向周围发散;转移性淋巴结主要表现为不均匀的周边皮质先增强或紊乱增强。这与良恶性淋巴结的病理结构特点相关。良性淋巴结的血供主要由淋巴门进入,表现为中心向周边的离心性增强。而转移性淋巴结先是皮质被癌细胞侵犯,肿瘤新生血管生成,所以表现为皮质先增强或紊乱增强,但由于恶性浸润性生长对周围组织及新生血管的破坏、血管内血栓或癌栓的形成等均可造成血管分布不均匀[9],因而造影剂分布不均匀。同时,肿瘤细胞的克隆性增生和肿瘤间质的增生,可使血管受压,血栓形成,静脉回流障碍等,血流灌注量较低,并易出现坏死,所以部分恶性淋巴结表现为微弱增强和无增强。本研究把皮质先增强、紊乱增强以及无增强模式判定为恶性标准,与病理结果符合率为82.9%,灵敏度和特异度分别为83.9%和80.6%,但阴性预测值较低。按此标准,6例结核性淋巴结均应考虑为恶性。但结合二维超声特点,2例淋巴结内部伴有粗大钙化,2例淋巴结有融合,且边界模糊,3例淋巴结内部分有囊变,囊变部分边界不清,形态不规则,内部透声差,不同于甲状腺癌的转移性淋巴结囊变特点,后者囊变部分边界多清晰,形态较规则,内部透声好,且往往合并淋巴结实性部分呈高回声或伴微钙化,因此超声最终正确诊断5例,误诊1例。文献[10]报道,结核性淋巴结内出现对称性坏死而呈现较特征性的“眼镜征”增强模式,可以鉴别绝大部分结核性淋巴结。但淋巴结结核有3种基本病理变化:渗出性病变、增生性病变和坏死性病变,3种病理变化常混杂存在,在不同阶段,多以某种病理改变为主并可以相互转化[7]。本研究6例表现为不均匀增强,均未出现较典型的“眼镜征”造影表现,可能与病变所处不同病理阶段有关。恶性淋巴结中,7例淋巴瘤及1 例朗罕细胞组织细胞增生症肿大淋巴结造影均表现为门部先增强,呈离心性充盈,达峰值时增强均匀,与良性淋巴结灌注模式相同,给二者鉴别诊断带来困难。但前者淋巴结肿大明显,以短径为主,近圆形,门部偏心或消失,实质回声极低,无坏死液化区,明显不同于良性肿大淋巴结,可予以鉴别。但因病例数较少,有待进一步探讨。
综上所述,颈部良、恶性淋巴结疾病的常规二维和彩色多普勒超声以及超声造影特征有所不同,为其定性诊断和鉴别诊断提供了有价值的依据,但各项指标又有重叠和交叉,诊断时必须多指标联合应用,综合分析判断以提高诊断正确率。
参考文献
[1]Ahuja AT,Ying M,Ho SY,et al.Ultrasound of malignant cervical lymph nodes[J].Cancer Imaging,2008,8(1):48-56.
[2]李佳,要跟东,侯晓英,等.浅表淋巴结病变良恶性鉴别诊断中超声指标的比较分析[J].中国临床医学影像杂志,2012,23(1):65-66.
[3]Esen G.Ultrasound of superficial lymph nodes[J].Eur J Radiol,2006,58(3):345-359.
[4]Miseikyte-Kaubriene E,Trakymas M,Ulys A.Cystic lymph node metastasis in papillary thyroid carcinoma[J].Med Lithuania,2008,44(6):455-459.
[5]Langer JE,Mandel SJ.Sonographic imaging of cervical lymph nodes in patients with thyroid cancer[J].Neuroimaging Clin N Am,2008,18(3):479-489.
[6]李鹏,蔡胜,姜玉新.超声对良、恶性浅表淋巴结病变的鉴别诊断及其进展[J].中国医学影像技术,2007,23(9):1409-1412.
[7]唐神结,高文.临床结核病学[M].北京:人民卫生出版社,2011:478.
[8]Fish SA,Langer JE,Mandel SJ.Sonographic imaging of thyroid nodules and cervical lymph nodes[J].Endocrinol Metab Clin North Am,2008,37(2):401.
[9]Averkiou M,Powers J,Skyba D,et al.Ultrasound contrast imaging research[J].Ultrasound Q,2003,19(1):27-37.
[10]韩峰,邹如海,林僖,等.常规超声和超声造影在浅表淋巴结良恶性鉴别诊断中的价值[J].中华超声影像学杂志,2010,19(3):234-237.
Value of conventional ultrasound combined with contrast-enhanced ultrasound in qualitative diagnosis of cervical lymph nodes
Peng Xiaoqiong,Tu Bo,Liu Liping,Li Maoping,Pu Darong
(Department of Ultrasound, First Affiliated Hospital of Chongqing Medical University,Chongqing 400016,China)
[Abstract]ObjectiveTo investigate the value of conventional ultrasound combined with contrast-enhanced ultrasound in qualitative diagnosis of benign and malignant cervical lymph nodes (LNs).MethodsTotally 129 enlarged LNs in 112 cases were performed the 2-dimensional,color Doppler ultrasound,and grey-scale contrast-enhanced ultrasound(CEUS)examinations.LNs were divided into the benign group and malignant group according to pathologic results.The aspect ratio,eccentric medulla or medulla defect,echo type,blood supply distribution,contrast-enhancement pattern and distribution equilibriuym of contrast agent were compared between the two groups.ResultsThe most of aspect ratio in the benign LNs group were ≥ 2,the cortex and medulla were uniform with symmetric increase and without microcalcification,the blood supple was mainly the non-blood flow type or hilar type,in contrast-enhanced ultrasound,the majority were the early hilar and medullar enhancement,showing the centrifugally full filling;the most of aspect ratio in the malignant LNs group were <2,medulla was eccentric or loss,partial of LNs showed the increased parenchymal echo accompanied with cystic lesion and microcalcification,the blood supply was mainly the peripheral and mixed types,and the non-hilar and medulla started enhancement pattern.The ultrasonographic parameters mentioned above were statistically different between the two groups,in which the non-hilar and medulla started enhancement patterns had the highest sensitivity and accuracy for diagnosing malignant LNs,the positive predictive values of these parameters were higher,whereas the negative predictive values were lower.ConclusionThe conventional ultrasound combined with contrast-enhanced ultrasonography has a higher practical value in qualitative diagnosis of cervical LNs;the comprehensive judgment of multiple indicators can increase the differentiating ability for benign from malignant LNs.
[Key words]conventional ultrasound;contrast-enhanced ultrasound;lymph nodes;qualitative diagnosis
doi:论著·临床研究10.3969/j.issn.1671-8348.2016.09.020
作者简介:彭晓琼(1976-),硕士,主治医师/讲师,主要从事浅表器官疾病的超声造影诊断。
[中图分类号]R445.1
[文献标识码]A
[文章编号]1671-8348(2016)09-1216-04
(收稿日期:2015-09-21修回日期:2015-12-26)

