超声造影与常规超声引导浅表淋巴结穿刺活检的对比研究
邝永培+++谢玉环++李霞++陈俊君
[摘要]目的 探讨超声造影与常规超声引导浅表淋巴结穿刺活检的优劣。方法 回顾性分析2014年9月~2015年10月我院48例浅表肿大淋巴结患者资料,所有患者均行常规超声/超声造影和病理活检,将其分为超声造影组(n=27)和常规超声组(n=21)。观察两组取材成功率、并发症发生率、诊断准确率差异。结果 超声造影组并发症发生率(0.00%)低于常规超声组(14.29%),差异有统计学意义(P=0.043)。两组取材成功率和诊断准确率比较,差异无统计学意义(P>0.05)。结论 超声造影引导浅表淋巴结穿刺活检可降低并发症发生率,对取材成功率和诊断准确率无影响。
[关键词]超声造影;常规超声;浅表淋巴结穿刺;活检
[中图分类号] R733.4 [文献标识码] A [文章编号] 1674-4721(2016)10(a)-0142-03
[Abstract]Objective To investigate the merits of contrast-enhanced ultrasound and conventional ultrasound on superficial lymph node biopsy.Methods 48 patients with superficial lymphadenopathy were enrolled into study from September 2014 to October 2015.Patients were detected by conventional/contrast-enhanced ultrasonography and pathological biopsy.They were divided into contrast-enhanced ultrasound group(n=27) and conventional ultrasound group(n=21).Biopsy success rate,diagnostic accuracy rate and incidence of complications between two groups were compared.Results Incidence of complications in contrast-enhanced ultrasound group(0.00%) was significantly lower than that in conventional ultrasound group (14.29%),with statistical difference(P=0.043).There were on significant differences in biopsy success rate and diagnostic accuracy rate between two groups(P>0.05).Conclusion Contrast-enhanced ultrasound can reduce the incidence of complications on superficial lymph node biopsy,but can not improve biopsy success rate,diagnostic accuracy rate.
[Key words]Contrast-enhanced ultrasound;Conventional ultrasound;Superficial lymph node biopsy;Biopsy
穿刺活检是鉴别浅表淋巴结良恶性的金标准[1]。尤其是对于肿瘤性疾病的诊断,采用无创或微创方式对浅表淋巴结进行定位和活检,具有非常重要的临床意义[2-3]。目前临床常用的定位方法是常规超声,但对于生理解剖结构复杂、血管和神经分布丰富的区域,有一定的局限性[4-5]。近年来,随着超声技术的发展,将超声造影应用于浅表淋巴结穿刺活检越来越受到临床重视。本研究通过对比超声造影与常规超声引导浅表淋巴结穿刺活检的优劣,探讨将超声造影应用于浅表淋巴结穿刺活检的可行性。
1资料与方法
1.1 一般资料
纳入标准:①年龄16~80周岁者,男女不限;②体查发现浅表淋巴结肿大者;③同意进行常规超声/超声造影和粗针穿刺病理活检者。排除标准:①年龄<16周岁,或>80周岁者;②合并严重心脏病、肺病、肾病或不能耐受超声造影和粗针穿刺病理活检的患者;③多次入院检查患者。选取2014年9月~2015年10月我院48位浅表淋巴结肿大患者进行研究,男性26例,女性22例,分别因肺癌(2例)、食道癌(1例)、鼻咽癌(4例)、甲状腺癌(3例)、肺结核(11例)、颈部肿物(27例)需行淋巴结穿刺活检。所有患者均行常规超声/超声造影和粗针穿刺病理活检。上述病例病理结果分别为淋巴结结核22例,细菌性淋巴结炎2例,组织细胞坏死性淋巴结炎1例,慢性淋巴结炎1例,反应性增生1例,恶性淋巴结21例。穿刺活检部位包括右侧下颌2例,左侧下颌4例,右侧颈部12例,左侧颈部8例,右侧锁骨上窝10例,左侧锁骨上窝5例,右侧腋窝2例,左侧腋窝3例,右侧腹股沟2例。将48例患者分为超声造影组(n=27)和常规超声组(n=21)。两组患者在性别、年龄、淋巴结长径和短径、良恶性方面比较,差异无统计学意义(P>0.05)(表1)。本研究获东莞市人民医院医学伦理委员会批准,所有入选患者均已签署知情同意书。
1.2 设备与技术方法
1.2.1 超声造影和常规超声设备 采用Siemens S2000彩色超声诊断仪,9~14 MHz线阵探头[6]。
1.2.2 造影剂 采用SonoVue(意大利Bracco公司)。SonoVue干粉剂59 mg加入0.9%氯化钠注射液5 ml溶解,震荡至少30 s,配制成六氟化硫微泡混悬液[7]。
1.3 研究步骤
1.3.1 常规超声 采用普通超声技术对患者实施穿刺活检,取一定大小的组织样本若干,准备进行下一步的检测。
1.3.2 超声造影 启用超声造影模式,选定淋巴结最佳扫查位置或最大切面,焦点置于淋巴结探测水平,将机械指数MI设为0.06~0.09。经肘正中静脉快速团注2.4 ml造影剂微泡混悬液,并用0.9%氯化钠注射液5 ml快速冲管。造影剂注射后6 s开始计时,录像存储>3 min。造影过程中为确保图像显示深度、焦点位置和MI恒定,要求患者平静呼吸、保持体位、避免移动和吞咽[8]。取淋巴结中异样的部分,如液化区、钙化区、血流丰富区、分布紊乱区等[8-9]。
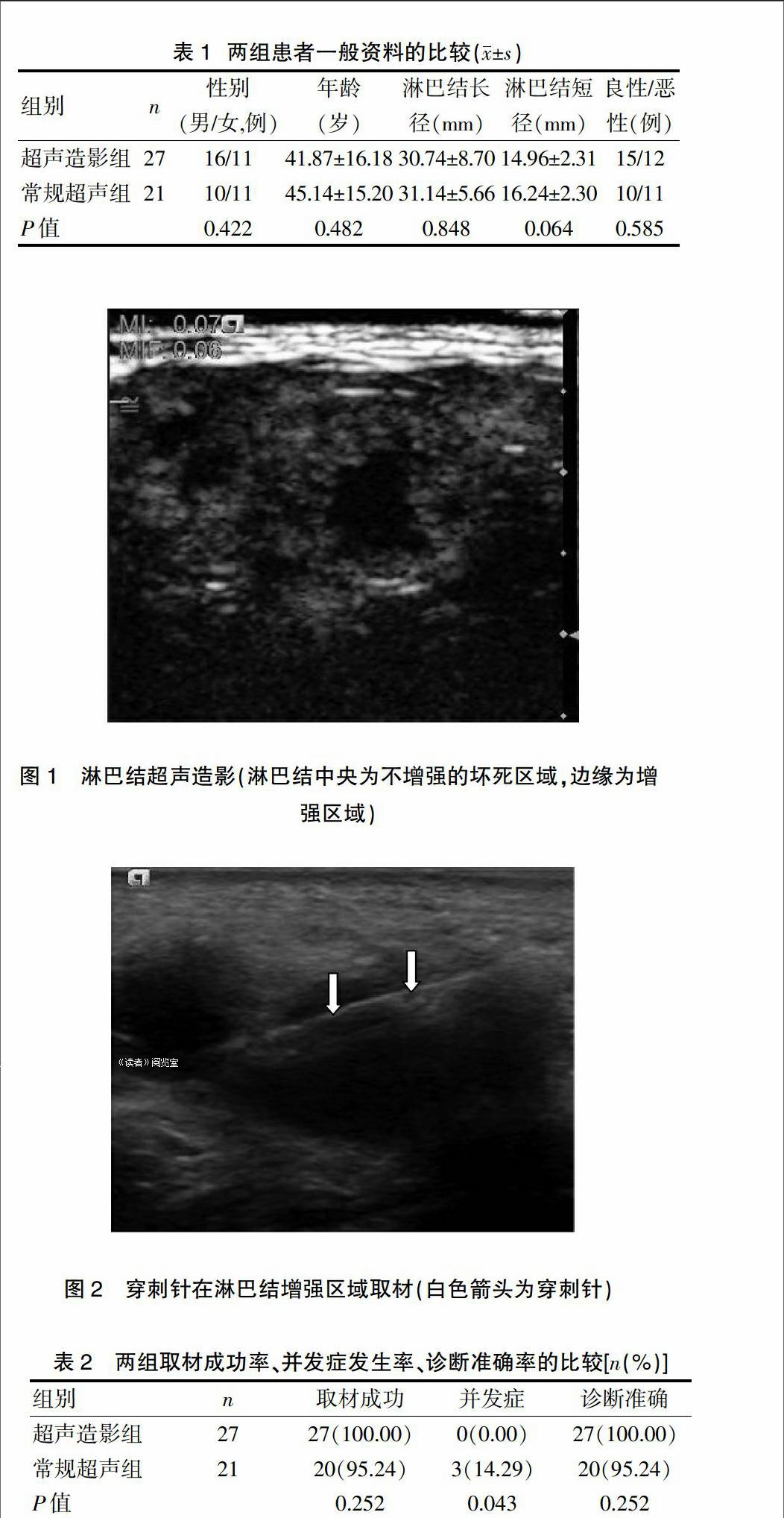
1.3.3 穿刺活检术 常规超声组于回声均匀的团块中心部位及两侧分别取材,对于回声不均匀的区域分别选取不同的回声区域取材[10]。超声造影组选取组织内部具有多种明显特征的部位进行穿刺,选取的区域根据造影表现而定。如果呈均匀增强模式,就在其包膜下和其中心区域分别取材。如果呈现不均匀增强模式(图1),就要选取其中异常低、异常高或无增强区域(图2),取下的样品进行分装并保存,作好记录。使用16G一次性组织切割针进行取样。穿刺取出的标本使用10%甲醛溶液固定后进行病理学检查,标本长度>3 mm认为是满足组织学检查需要的满意标本[11]。
1.4 研究指标
取材成功率、并发症发生率、诊断准确率。
1.5 统计学分析
采取SPSS 19.0统计软件对数据进行分析,计量资料以均数±标准差(x±s)表示,采用t检验,计数资料用百分率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
超声造影组并发症发生率低于常规超声组,差异有统计学意义(P=0.043)。两组取材成功率和诊断准确率比较,差异无统计学意义(P>0.05)(表2)。
3讨论
近年来,随着环境问题的日益严重、不健康饮食和生活方式的不规律,作为免疫系统的重要组成部分——淋巴系统遭受着越来越大的压力,淋巴结的病症越来越严重,特别是浅表淋巴结[12-14]。取代表性的部位做病理分析,能够很好地探究所患疾病的类型和原因,进而找到正确的治疗方法。而淋巴结附近具有复杂的生理解剖结构和丰富的血管、神经,如果不能找到合适的路径和准确的位置,会给穿刺活检带来很大的风险,同时也可能造成误诊。
淋巴结是哺乳动物特有的器官,正常人的淋巴结很小,表面柔软、光滑、无异样,无压痛,是人体重要的免疫器官[15]。穿刺淋巴结能够直观地看到淋巴组织的状况,并且能够进行组织培养[16]。超声引导下的浅表肿物穿刺活检可以实时动态地显示出肿物的性状、周围大血管以及其他重要的生理解剖结构,提高了穿刺的安全性和效率。常规超声很难区分肿物内的坏死区域和非坏死区域,出现假阴性结果概率高,造成不可挽回的损失。
超声造影又称声学造影,利用造影剂使用后散射回声增强,提高超声诊断的分辨力、敏感度和特异度[17-18]。随着仪器的不断升级和造影剂的不断研发,超声造影已经是超声诊断的重要发展方向。超声造影具有很多优越性,如安全性好、无变态反应、实时性和价格便宜等,与CT和MRI相比更有优势。因此利用其优点,将超声造影用于淋巴节穿刺或许也能带来新的惊喜。本研究着重研究超声造影与常规超声在引导浅表淋巴结穿刺活检方面的差异。
超声造影可以很好地利用超声显示生理结构,可以直观地看到病灶的位置,有利于更好地控制取样针的位置,与普通超声相比具有很大的优势。本研究结果显示,超声造影组并发症发生率显著低于常规超声组[0.00%(0/27) vs 14.29%(3/21),P=0.043],尽管两组取材成功率和诊断准确率比较差异无统计学意义(P>0.05),仍提示超声造影在浅表淋巴结穿刺活检中的重要意义。
综上所述,超声造影与常规超声相比,对引导浅表淋巴结穿刺活检有更好的应用效果和前景。
[参考文献]
[1]朱玲,杜联芳,伍瑛,等.超声造影鉴别诊断浅表淋巴结良恶性的初步探讨[J].临床超声医学杂志,2012,14(12):816-819.
[2]Rabinowitz MR,Merton DA,Liu JB,et al.Contrast-enhanced ultrasound-guided sentinel lymph node biopsy of the ocular conjunctiva[J].Laryngoscope,2014,124(11):2531-2536.
[3]徐永远,应卫华,胡小祥.超声造影定量分析应用于浅表淋巴结疾病鉴别诊断的临床分析[J].医学影像学杂志,2014, 24(4):631-634.
[4]张青,吕珂,王亮,等.肝脏淋巴瘤的超声影像分析[J].中华医学超声杂志(电子版),2014,11(4):54-58.
[5]卢平平.常规超声和超声造影对浅表淋巴结良、恶性鉴别诊断的价值探讨[J].中国卫生产业,2014,11(29):184-185.
[6]Liu JB,Merton DA,Berger AC,et al.Contrast-enhanced sonography for detection of secondary lymph nodes in a melanoma tumor animal model[J].J Ultrasound Med,2014, 33(6):939-947.
[7]张晓晓,詹维伟,周伟,等.术前超声检查评估甲状腺微小乳头状癌颈部淋巴结转移的临床价值[J].中华医学超声杂志(电子版),2014,11(11):52-56.
[8]Rubaltelli L,Beltrame V,Tregnaghi A,et al.Contrast-enhanced ultrasound for characterizing lymph nodes with focal cortical thickening in patients with cutaneous melanoma[J].AJR Am J Roentgenol,2011,196(1):W8-W12.
[9]余丽惠,罗葆明.超声诊断乳腺癌腋窝淋巴结转移研究进展[J].中国医学影像技术,2015,31(5):793-796.
[10]孙德胜,陈芸,钟洁愉,等.超声造影引导浅表淋巴结穿刺活检的应用[J].中国介入影像与治疗学,2012,9(4):229-232.
[11]刘健,曾凌青,赵小波,等.经皮超声造影鉴别诊断乳腺癌及乳腺炎引起的腋窝淋巴结增大的价值[J].中国医学影像学杂志,2013,21(9):662-665.
[12]张丹丹,程文,韩雪,等.经皮超声造影检测兔VX2乳腺癌前哨淋巴结的引流路径[J].中国超声医学杂志,2013, 29(6):549-552.
[13]S?觍ftoiu A.Contrast-enhanced ultrasound of lymph nodes:towards better imaging[J].Med Ultrasound,2014,16(1):5-6.
[14]朱晓丽,王峥,韩增辉,等.原发性结外淋巴瘤的超声诊断价值[J].中华医学超声杂志(电子版),2013,10(12):36-39.
[15]李佳,要跟东,侯晓英,等.浅表淋巴结病变良恶性鉴别诊断中超声指标的比较分析[J].中国临床医学影像杂志,2012,23(1):65-66.
[16]Goldberg BB,Merton DA,Liu JB,et al.Contrast-enhanced ultrasound imaging of sentinel lymph nodes after peritumoral administration of Sonazoid in a melanoma tumor animal model[J].J Ultrasound Med,2011,30(4):441-453.
[17]赵瑞娜,张波,姜玉新.颈部转移性淋巴结的超声评估[J].中国医学科学院学报,2012,34(6):633-639.
[18]李江萍,冀鸿涛,朱强,等.头颈部淋巴结病变超声造影时间-强度曲线的分析[J].首都医科大学学报,2014,35(2):184-188.
(收稿日期:2016-08-13 本文编辑:王红双)

