间歇导尿结合盆底肌训练对脊髓损伤病人神经源性膀胱的影响
潘胜桂,陆 红,刘忘萍,丁艺波,郑 莉,詹莎莎
Influence of intermittent catheterization combined with pelvic floor muscle training
on neurogenic bladder in patients with spinal cord injury
Pan Shenggui,Lu Hong,Liu Wangping,et al
(First People’s Hospital of Kunshan City Jiangsu Province,Jiangsu 215300 China)
间歇导尿结合盆底肌训练对脊髓损伤病人神经源性膀胱的影响
潘胜桂,陆红,刘忘萍,丁艺波,郑莉,詹莎莎
Influence of intermittent catheterization combined with pelvic floor muscle training
on neurogenic bladder in patients with spinal cord injury
Pan Shenggui,Lu Hong,Liu Wangping,et al
(First People’s Hospital of Kunshan City Jiangsu Province,Jiangsu 215300 China)
摘要:[目的]观察间歇导尿结合盆底肌治疗对脊髓损伤病人神经源性膀胱的影响。[方法]选取脊髓损伤神经源性膀胱病人86例,随机分为研究组和对照组,每组43例,两组均采用间歇导尿和饮水计划,研究组在此基础上加用盆底肌电刺激和盆底肌运动训练。两组病人在治疗前、治疗后均采用B超检查膀胱残余尿量、尿动力学检查和拔除导尿管实验。[结果]与治疗前比较,两组病人治疗后残余尿量、最大膀胱容量、最大尿流率逼尿肌压差异均有统计学意义(P<0.05);两组病人治疗前后的残余尿量、最大膀胱容量、最大尿流率逼尿肌压差值的差异均有统计学意义(P<0.05);两组拔除导尿管实验成功率差异有统计学意义(P<0.05)。[结论]间歇导尿结合盆底肌训练明显改善膀胱功能,是治疗脊髓损伤病人神经源性膀胱的一种有效、安全的方法。
关键词:脊髓损伤;神经源性膀胱;间歇导尿;盆底肌训练;残余尿量
脊髓损伤(spinal cord injury,SCI)是由外界直接或间接因素引起的脊髓结构、功能的损害,导致损伤平面以下脊髓功能的缺失,如各种运动、感觉、括约肌功能障碍。脊髓损伤后神经源性膀胱(neurogenic blad-der,NB)指的是支配膀胱的神经功能障碍,表现为尿失禁或尿潴留。目前神经源性膀胱是骨科及康复科临床工作中的常见难题[1]。以往研究已证实,脊髓损伤后神经源性膀胱病人尽早进行间歇导尿能有效地改善膀胱功能,减少尿路感染、尿路结石发生率,提高病人生活质量[2-7],但甚少研究间歇导尿结合盆底肌训练对其影响。本研究对脊髓损伤病人采用间歇导尿结合盆底肌训练,观察其对膀胱容量及尿流动力学的影响。
1资料与方法
1.1一般资料选取2012年2月—2015年2月在昆山市第一人民医院脊柱外科和昆山市康复医院康复科收治的脊髓损伤后排尿障碍病人86例。入选标准:①脊髓损伤符合美国脊髓损伤协会(American Spinal Injury Association,ASIA)发布的《脊髓损伤神经学分类国际标准》[8],全部病例经CT及MRI检查或手术探查证实脊髓损伤;②尿流动力学检查显示尿流率、膀胱最大容量、膀胱残余尿量、膀胱顺应性、逼尿肌收缩力等方面异常诊断为神经源性膀胱;③病情稳定,能接受康复训练。采用随机数字表法将上述病人随机分为研究组和对照组,每组43例。研究组:男28例,女15例;年龄18岁~52岁(38.6岁±13.2岁);病程3.6个月±0.8个月;脊髓完全性损伤8例,脊髓不完全损伤35例;损伤部位颈髓11例,胸髓12例,腰髓20例。对照组:男30例,女13例;年龄22岁~56岁(40.2岁±15.2岁);病程3.8个月±0.6个月;脊髓完全性损伤10例,脊髓不完全损伤33例;损伤部位颈髓12例,胸髓14例,腰髓17例。两组病人年龄、性别、病程、病情、损伤水平经比较,差异无统计学意义(P>0.05),两组具有可比性。
1.2研究方法对照组采用间歇导尿和饮水计划,研究组在上述治疗的基础上再加用盆底肌电刺激和盆底肌运动训练。疗程8周。
1.2.1间歇导尿采用中国巴德医疗器械有限公司的一次性使用无菌导尿管。在间歇导尿时,导管充分润滑,根据饮水计划,严格掌握导尿间隔时间,间隔4h~6 h导尿1次,每次导尿时膀胱容量不得超过500 mL,根据残余尿量(RUA)调节导尿次数。一般4 h间歇导尿1次,时间为06:00、10:10、14:00、18:00、22:00,如两次导尿间能自动排出100 mL以上的尿,且残余尿少于300 mL,改为6 h间歇导尿1次;如两次导尿间能自动排出200 mL以上的尿,且残余尿少于200 mL,改为8 h间歇导尿1次;如两次导尿间能自动排出300 mL以上的尿,且残余尿少于100 mL,改为12 h间歇导尿1次;当残余尿量50 mL~80 mL以下可以停止间歇导尿。
1.2.2饮水计划从早08:00~20:00每2 h饮水200 mL,20:00至次日06:00不再饮水,每日总量控制在2 000 mL左右,饮水要求均匀摄入,避免短时间内大量饮水,以防膀胱过度充盈。
1.2.3盆底肌电刺激采用加拿大Thought 公司生产的MyoTrac Pro 二通道电刺激系统,选择治疗参数:脉宽200 μs,通电/断电比为4 s/6 s,波升/波降为1 s/1 s,波频为20 Hz。治疗时将电极头插入阴道或肛门内,通过刺激阴道或直肠,间接刺激盆底肌肉,以加强尿道周围肌肉收缩,每次治疗持续15 min,每天2次,每周治疗6 d休息1 d,连续治疗4周。
1.2.4盆底肌运动疗法盆底肌运动训练时病人仰卧,屈膝屈髋,主动提肛和放松各5 s,反复10遍为1次;完成1次后休息3 min~5 min,连续训练2次,辅以外八字静蹲运动,每次训练10 min,每天3次。
1.3评价指标
1.3.1残余尿量两组病人均于治疗前及治疗后采用B超检查残余尿量。
1.3.2尿流动力学两组病人均于治疗前和治疗后进行尿流动力学检查。项目包括最大尿流率(maximal flow rate,MFR)、平均尿流率(average capacity,AFR)、膀胱充盈压(bladder pressure,BP)、初尿意膀胱容量(first sensation bladder capacity,FSBC)、最大膀胱容量(maximum bladder capacity,MBC)、最大尿流率逼尿肌压(detrusor pressure at peak flow,PdetQmax)等改善情况。
1.3.3拔除导尿管实验病人于治疗3周后,予以试验拔除导尿管1周,若拔除导尿管后可自行排尿,改用外用尿袋或纸尿片。
1.4统计学分析采用SPSS 13.0统计软件对资料进行统计学分析,每组治疗前、治疗后计量资料采用配对t检验,两组间比较采用独立样本t检验,统计学假设检验水准为α=0.05。
2结果
2.1尿流动力学检查及B超检查与治疗前相比,两组病人治疗后最大膀胱容量明显增加,膀胱内残余尿量明显减少,最大尿流率趋向正常,最大尿流率逼尿肌压力明显增加,差异均有统计学意义(P<0.05),见表1。与对照组相比,研究组治疗前后的膀胱内残余尿量、最大尿流率、最大尿流率逼尿肌压的差值明显增加,差异均有统计学意义(P<0.05),见表2。
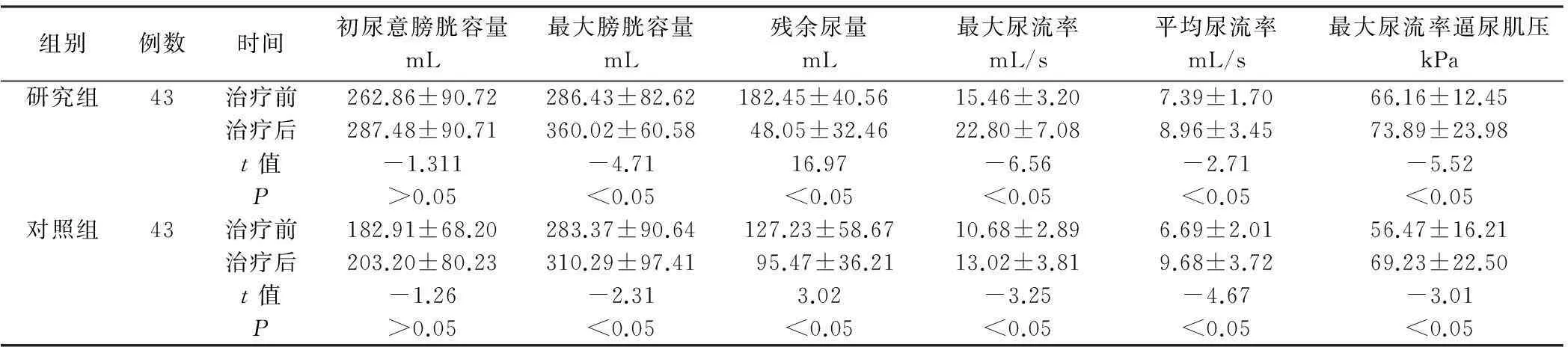
表1 两组病人治疗前后尿流动力学部分指标比较
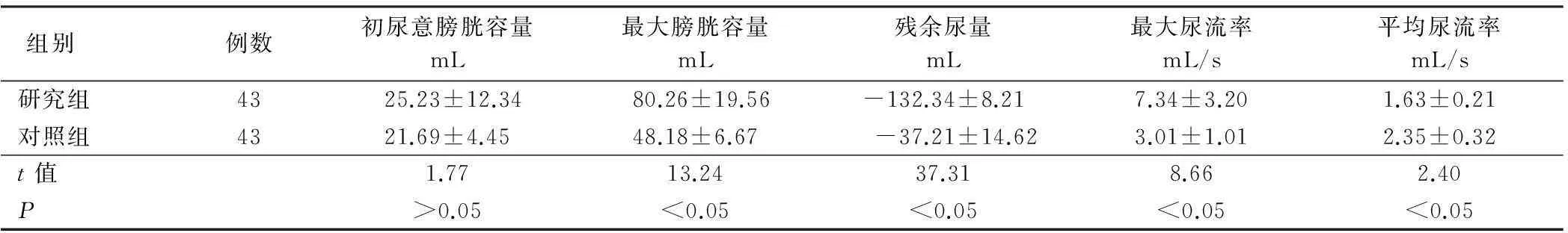
表2 两组病人治疗后与治疗前尿流动力学部分指标差值比较
2.2拔除导尿管实验治疗前两组病人均给予保留导尿,治疗4周后研究组42例病人顺利拔除导尿管,成功率为97.67%;对照组仍有13例病人需长期间歇导尿,拔除导尿管成功率为30.23%,两组成功率比较差异有统计学意义(P<0.05)。
3讨论
脊髓损伤后神经源性膀胱极易引起泌尿系感染、结石、肾积水,逐渐发展为慢性肾功能不全[9],严重影响病人的生活质量,也是脊髓损伤病人死亡的重要原因之一[10]。因此,如何重建脊髓损伤后膀胱功能,对改善脊髓损伤病人肾功能、生活质量、降低死亡率均具有重要意义。间歇导尿可使膀胱规律间歇性扩张,可防止膀胱过度充盈,使膀胱容量和膀胱收缩能力得以保持,有效地防止泌尿系统和生殖系统的感染,目前该疗法是国际上及国内推荐的膀胱管理方法[11]。在临床中发现,部分脊髓损伤后神经源性膀胱病人采用间歇导尿方法仍存在尿失禁现象,采用间歇导尿结合盆底肌训练治疗排尿障碍,弥补了以往治疗方法的不足。
与单纯的间歇导尿方法相比较,本研究将间歇导尿结合盆底肌训练后评估尿流动力学发现:研究组病人的残余尿量明显少于对照组,进一步分析数据发现研究组病人逼尿肌压力、膀胱最大容量明显改善,最大尿流率更趋向于正常,显示间歇导尿结合盆底肌训练后可增强逼尿肌收缩能力,改善逼尿肌与尿道括约肌的协调性,从而改善病人膀胱功能。本研究中进行拔除尿管实验,研究组成功率为97.67%,对照组成功率为30.23%,显示间歇导尿结合盆底肌训练综合治疗使膀胱功能逐渐趋向生理状态,达到自行排尿能力。
盆底肌电刺激是以低频脉冲电流刺激会阴部神经的反射路径,促进盆底肌肉收缩,逼尿肌-括约肌的兴奋与抑制机能达到平衡,促进神经功能的恢复,促进排尿,使膀胱容量正常化,改善排尿功能。盆底肌运动训练可加强盆底肌群及逼尿肌、尿道括约肌的肌力及控制能力,以达到改善膀胱能力[12-13]。因此,盆底肌电刺激及盆底肌训练是通过刺激盆底肌群和支配它们的神经纤维和神经中枢,对效应器产生直接作用或对神经通路的活动产生影响,最终改变膀胱尿道的功能状态,改善储尿或排尿功能[14-16]。
综上所述,间歇导尿结合盆底肌训练可明显改善膀胱功能,使膀胱容量、残余尿量及逼尿肌与尿道括约肌协调性更接近生理状态,有效减轻病人的痛苦并提高其生活质量,值得临床广泛推广。
参考文献:
[1]陈亚平,杨延砚.视觉反馈排尿训练在治疗脊髓损伤后神经源性膀胱中的应用[J].中国康复医学杂志,2008,23(2):117.
[2]马泽萍,巫惠珍,王友梅.间歇性清洁导尿术在脊髓损伤病人中的临床应用[J].护理研究,2014,28(2A):454-455.
[3]廖明珍,兰柳华,黄珺.降低神经源性膀胱患者/家属清洁间歇性导尿不规范率的品管圈实践[J].护理学报,2014,21(20):22-24.
[4]张小兰,霍云云,师雪娇.间歇导尿对急性脊髓炎伴尿潴留患者膀胱功能恢复的影响[J].中国实用护理杂志,2014,30(22):26.
[5]吴红琴,张兰香,王速敏.自我清洁间歇导尿在脊髓损伤神经源性膀胱患者中的应用[J].护理学杂志,2014,29(16):77-79.
[6]吴文娜,欧志梅,邱桂花.膀胱管理方案在脊髓损伤后神经源性膀胱康复护理中的应用[J].护理实践与研究,2014,11(4):150-151.
[7]刘健,邵寒梅.清洁间歇性导尿患者的疗效分析[J].护士进修杂志,2014,29(5):433-434.
[8]王俊,范建中,周君桂,等.体表骶神经电刺激结合盆底肌肉电刺激治疗脊髓损伤后神经源性膀胱[J].中华物理医学与康复杂志,2009,31:268-270.
[9]Chou FH,Ho CH,Chir MB,etal.Normal ranges of variability for urodynamic studies of neurogenic bladders in spinal cord injury[J].J Spinal Cord Med,2006,29:26-31.
[10]Ku JH.The management of neurogenic bladder and quality of life in spinal cord injury[J].BJU Int,2006,98:739-745.
[11]Wiliams ME.How do we teach clean intermittent self-catheterization using touch technique[J].Rehabil Nurs,2005,30:171-172.
[12]朱辉,封亚平,刘艳生,等.脊髓损伤早期手术及康复训练的疗效分析[J].中华神经外科疾病研究杂志,2011,10(5):408-412.
[13]毕霞,王雪强,孙丹,等.盆底肌电刺激治疗脊髓损伤后神经源性膀胱的疗效观察[J].中国康复医学杂志,2011,26(3):206-209.
[14]燕铁斌,伍少玲,郭友华,等.盆底肌肉电刺激治疗脊髓损伤患者尿失禁的疗效观察[J].中华物理医学与康复杂志,2005,27:287.
[15]Pettit PD,Thompson JR,Chen AH.Sacral neuromodulation:new applications in the treatment of female pelvic floor dysfunction[J].Curr Opin Obstet Gynecol,2002,14:521.
[16]Craggs M,McFarlane J.Neuromodulation of the lower urinary tract[J].Exp Physiol,1999,84:149.
(本文编辑孙玉梅)
收稿日期:(2015-03-28;修回日期:2015-11-07)
通讯作者
作者简介潘胜桂,主治医师,硕士研究生,单位:215300,江苏省昆山市第一人民医院;陆红()、郑莉、詹莎莎单位:215300,江苏省昆山市第一人民医院;刘忘萍、丁艺波单位:215314,江苏省昆山市康复医院。
基金项目苏州市2012年度科技发展计划(应用基础研究-医疗卫生),编号:SYSD2012022。
中图分类号:R473.6
文献标识码:A
doi:10.3969/j.issn.1009-6493.2016.04.021
文章编号:1009-6493(2016)02A-0453-03

