食管胃结合部腺癌患者的手术方案研究
李伟学,曾 涛,田宋君
(武汉科技大学附属汉阳医院普外科,湖北武汉 430050)
食管胃结合部腺癌(adenocarcinomas of the esophagogastric junction,AEG)的发生率在世界呈现出上升趋势[1-2]。由于其解剖部位的特殊性,其诊断与治疗原则仍尚存争议,因而本文回顾性分析我院过去十年的手术治疗方式方法的变化规律,并探讨Siewert三种亚型与手术治疗的方式选择之间的相关性,对AEG的病因机制及诊疗过程的进一步研究提供一定的参考依据,以期给予临床手术工作者提供实际意义的经验指导。
1 资料与方法
1.1 一般资料 收集2004年1月—2013年12月武汉科技大学附属汉阳医院实施手术治疗的AEG病例患者的完整病例资料289份,所有患者均经我院消化内镜活检确诊,病灶最大径平均大小为3.1(0.5~5.0)cm。其中男性181例,女108例,年龄41~82岁,平均年龄(62.54±7.18)岁。排除病例资料不完整、伴有远处转移或继发性AEG的患者。
1.2 Siewert分型 根据肿瘤的解剖位置进行Siewert分型,将 AEG 患者分为 SiewertI、Ⅱ、Ⅲ型[3]。SiewertI型:即远端食管腺癌,发生于胃食管连接部上1~5 cm范围内;SiewertⅡ型:即贲门癌,发生于胃食管连接部上1 cm到胃食管连接部下2 cm范围内;SiewertⅢ型:即贲门下癌,发生于胃食管连接部下2~5 cm范围内。
1.3 收集指标 收集2004年1月—2013年12月患者确诊为AEG并进行手术治疗的患者的手术路径(食管裂孔切口、经胸切口、经胸腹联合切口、经腹食管裂孔切口),切除范围(完整食管切除、近端胃切除、远端食管+近端胃切除、全胃食管切除、远端食管+全胃切除),消化道重建方式(R-en-Y吻合、食管空肠吻合、间置肠段代胃术、食管—残胃吻合)等资料。
1.4 统计学方法 采用SPSS 21.0软件进行数据整理与统计分析,计数资料用率表示,采用检验比较组间的构成比差异,P<0.05表示差异有显著性意义。
2 结果
2.1 AEG的发病趋势及其3种亚型的构成比变化 结果显示随着年份的增加,AEG的患者数量有一定程度的增加,占我科总癌症患者的比例也增加,差异具有统计学意义(P<0.05),提示 AEG的发病率越来越高。SiewertI型占16.26%,SiewertⅡ型占 42.56% ,SiewertⅢ型占 41.18%,三种亚型的AEG在不同年份的构成比差异没有统计学意义(P>0.05),三种亚型的构成比随着年份变化的趋势性也不具有统计学意义(P >0.05)。见表1。
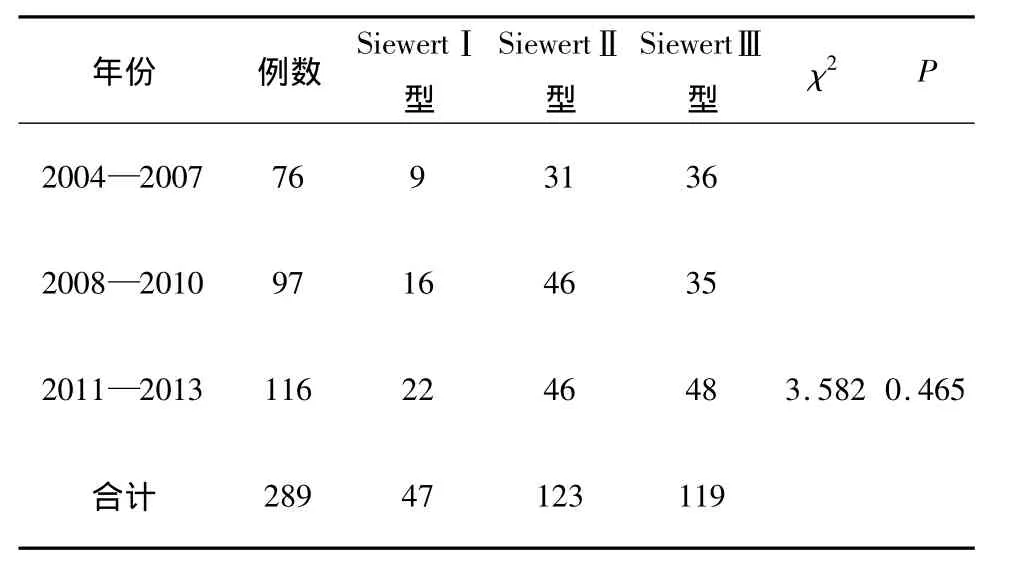
表1 AEG的发病趋势及其3种亚型的构成比变化/例
2.2 Siewert分型与手术路径、切除范围、消化道重建方式的关系 不同Siewert分型的手术路径、切除范围、消化道重建方式存在差异,且差异均具有统计学意义(P<0.001),提示,Siewert分型与手术路径、切除范围、消化道重建方式具有相关性。SiewertI型的手术路径主要为经胸切口、经胸腹联合切口,而SiewertⅡ型/Ⅲ型以经腹食管裂孔、切口经胸腹联合切口为主。SiewertI型的切除范围主要远端食管+近端胃切除、食管切除、近端胃切除,而SiewertⅡ型/Ⅲ型以全胃食管切除、远端食管+全胃切除为主。SiewertI型的消化道重建方式主要为食管-残胃吻合、置肠段代胃术,而SiewertⅡ型/Ⅲ型以R-en-Y吻合、间置肠段代胃为主。具体见表2。
2.3 机械吻合器和腹腔镜技术介入后AEG手术方式的变化情况 结果显示我院2008年机械吻合器和腹腔镜技术介入后,AEG手术方式发生了变化。2008年以前与2008年以后的手术路径、消化道重建方式不同,且两时间段的差异具均有统计学意义(P<0.05),2008年以前的手术路径主要为食管裂孔切口、经腹食管裂孔切口应用较多,而2008年以后经胸切口、经胸腹联合切口得到广泛应用。2008年以前的消化道重建方式主要食管空肠吻合术、食管-残胃吻合为主,而2008年以后R-en-Y吻合、间置肠段代胃术成为常用方式。具体见表3。

表2 Siewert分型与手术路径、切除范围、消化道重建方式的关系/例

表3 2008年前后AEG手术方式的变化情况/例
3 讨论
近年来在远端胃癌发病率逐渐下降的同时,食管胃腺癌的发病率却持续增长,加之其解剖结构特殊,难以做到早期诊断,大多发现时候已处于中晚期[4],预后极差,因而胃食管结合部腺癌越来越受到大多数研究学者的关注。目前对发病于食管和胃之间的AEG的发病机制尚不明确,其分期、诊断和手术治疗也是当前的争议重点,各分型之间手术方式的选择缺乏确切标准[5],大多学者都认为不同类型的疾病其治疗方式不尽相同,根据疾病的临床特诊及分型进行合理的手术选择,可以取得更好的手术疗效[6]。
本次研究发现近年来胃食管结合部腺癌在我科所占比重越来越大,提示其发病率可能出现增长趋势,目前国内外大量流行病数据与临床研究均表示胃食管结合部腺癌发病率的增加趋势越来越明显[7],已经成为国内外学者的关注热点。本研究中SiewertI型所占比例相对更小,但差异没有统计学意义,与Bai等[8]在我国的调查结果差异不大;国内学者调查发现国内SiewertI型AEG所占比例为4.7%[9]。这与各型AEG的病因相关,目前大多数学者认为SiewertI型的发生与胃管反流病、食管裂孔疝密切相关,长期胃酸、胃蛋白酶分泌过多及胆汁反流等可能是食管鳞状上皮发生化生(Barrett食管为主)的诱导因素;SiewertⅡ型和Ⅲ型与贲门肠化生有关,但是与胃管反流诱导的SiewertI型不同,而与幽门螺杆菌(HP)感染有关,亚洲幽门螺杆菌的感染率较高。因而在亚洲国家SiewertI型的发病率相对较低,SiewertⅡ型和Ⅲ型更常见。
本研究结果显示Siewert分型与手术方式的选择相关,不同Siewert分型的手术路径、切除范围、消化道重建方式不同。各型特征及治疗方式的选择与既往相关研究相近[10-11]。SiewertI型宜选择经胸切口、经胸腹联合切口,进行远端食管及/或近端胃切除,食管—残胃吻合、置肠段代胃术进行消化道重建;而SiewertⅡ型/Ⅲ型淋巴分布较为弥散,宜以经腹食管裂孔、经胸腹联合切口,主要进行全胃食管切除、远端食管+全胃切除为主,胃切除后,选用R-en-Y吻合、间置肠段代进行消化道重建。由于I型淋巴转移发生率较低,且相对集中,多位于胸下段食管旁、纵隔等处,宜选择上腹及胸切口以彻底清除病灶。淋巴分布较为弥散,波及腹腔[12],选择经腹入口以减小呼吸损害。对于AEG术后的胃肠重建,主要根据不同分型的切除范围不同来选择,主要目的是提高患者术后生活质量。日本对此有相关指南[13]。另外,若患者身体状况较差,应以创伤小、恢复快的重建方式为主。
AEG的开放手术治疗是创伤较大的一类胃肠道手术,手术范围大,时间长,出血量多,手术死亡率相对较高。随着微创技术的发展,微创治疗 AEG开始应用起来。腹腔镜的引入使得经胸腹联合切口经腹食管裂孔切口得到很好的应用,减小了胸腹部的创伤。消化道重建方面,机械吻合的引入使得更有效的R-en-Y吻合、置肠段代胃术得到更好的治疗,有助于提高患者的生活质量,提示微创的引入对医疗卫生事业发展及临床疗效改善意义重大。研究发现微创手术术后吻合口瘘、围手术期并发症及死亡率均明显降低,且淋巴结清扫数目与开放手术无明显差异[14],但是目前缺乏开放与微创手术治疗 AEG优劣性的随机对照研究,需进一步的研究。
[1]孙伟峰,任双义.食管胃结合部腺癌的外科手术治疗[J].大连医科大学学报,2013,35(5):502 -505.
[2]Ajani JA,Barthel JS,Bentrem DJ,et al.Esophageal and esophagogastric junction cancers[J].Natl Compr Canc Netw,2011,9(8):830-887.
[3]Siewert JR,Stein HJ.Classification of adenocarcinomaof the esophagogastric junction[J].Br J Surg,1998,85(1):1457 -1459.
[4]李德关,李永翔.食管胃结合部腺癌的手术治疗进展[J].安徽医学,2014,35(6):854 -857.
[5]傅剑华.食管癌切除路径及淋巴结清扫范围的争议与共鸣[J].中华胃肠外科杂志,2011,14(9):667 - 670.
[6]薛信乐,韩大力.不同分型食管胃交界部腺癌的淋巴结转移规律及手术方式的选择研究[J].河北医学,2014,20(8):1281-1284.
[7]Matthew F,Thomas L.Epidemiology and risk factors for gastro esophageal junction tumors:understanding the rising incidence of this disease[J].Semin Radiat Oncol,2013,23(1):3 - 9.
[8]Bai JG,Lv Y,Dang CX.Adenocarcinoma of the Esophagogastric Junction in China according to Siewert's classification[J].Japanese Journal of Clinical Oncology,2006,36(6):364 -367.
[9]杨 宏,武爱文,季加孚,等.食管胃结合部腺癌471例Siewert分型临床研究[J].中国实用外科杂志,2012,32(4):310 -315.
[10]Hasegawa S,Yoshikawa T.Adenocarcinomas of the esophagogastric junction:incidence,characteristics,and strategies[J].Gastric Carcer,2010,13(2):63 -73.
[11]邵大川,钱 军.食管胃结合部腺癌的诊治现状及研究进展[J].中华全科医学,2014,12(9):1469 -1471.
[12]Pedrazzani C,deManzoni G,Marrelli D,et al.Lymph node involvement in advanced gastroesophageal junction adenocarcinoma[J].J Thorac Cardiovasc Surg,2007,134(2):378 -385.
[13]Japanese Gastric Cancer Association.Japanesegastriccancer treatment guidelines2010(ver.3)[J].Gastric Cancer,2011,14(2):113-123.
[14]张西海.小切口开胸治疗食管癌食管胃交界部癌探讨[J].安徽医学,2011,32(8):1153.

