口腔颌面部肿瘤术后组织缺损修复的临床研究
万冠群,巫国辉,李小林
.颌面美容.
口腔颌面部肿瘤术后组织缺损修复的临床研究
万冠群,巫国辉,李小林
(江西省人民医院整形颌面外科,江西省颌面整形与再造重点实验室江西南昌330006)
目的:探讨口腔颌面部肿瘤术后复合组织缺损修复的方法.方法:应用回顾性研究的方法,对我科近年收治的29例因"口腔癌联合根治"导致术后口腔颌面部复合组织缺损、并行即刻修复和功能重建的患者进行分析总结.结果:本组29病例中,23例术后修复皮瓣完全成活,创口一期愈合;1例胸大肌皮瓣远端部分缺血坏死,皮瓣部分成活(约80%),创口二期愈合;1例胸大肌皮瓣和移植髂骨部分坏死、感染而清除坏死皮瓣和髂骨;4例口腔膜修复病例二期愈合,无感染坏死.前臂皮瓣再造舌形态较好,胸大肌皮瓣再造舌形态臃肿,两者再造舌的感觉和活动度较差,但随着时间的延长而逐渐改善.结论:胸大肌肌皮瓣、前臂皮瓣和髂骨等是口腔颌面部复合组织缺损修复再造的理想选择.
口腔癌;组织缺损;胸大肌皮瓣;前臂皮瓣;修复重建
口腔癌是头颈部较常见的恶性肿瘤,好发于舌、牙龈、口底、腭等部位.口腔癌的患病率约1/10万,占全身恶全肿瘤的1.45%~5.18%,且大部分是鳞状细胞癌,患病年龄以40~60岁为高峰[1].口腔癌的治疗包括原发灶的扩大切除和区域性淋巴结清扫术,这必将导致口腔颌面部复合组织的严重缺损,造成患者咀嚼、吞咽和语言等生理功能障碍以及面容破坏,严重影响患者的手术后生存质量[2].我科近年对29例口腔癌根治手术后患者进行修复重建,效果良好,现报道如下.
1 资料和方法
1.1一般资料
本组口腔鳞癌29例(男21例,女8例),年龄42~76岁.包括牙龈癌11例(下颌9例,上颌2例)舌癌8例,颊癌5例,口底癌3例,腭癌2例.按口腔癌TNM分类,其中T14例,T29例,T312例,T44例;N010例,N116例,N23例;M029例.
1.2方法
本组病例主要选用的修复重建方法有:改良胸大肌皮瓣技术[3-4]、前臂桡侧游离皮瓣技术[5]、口腔修复膜和颊脂垫等.其中,选择胸大肌皮瓣+髂骨修复的16例、单纯胸大肌皮瓣修复5例、前臂皮瓣修复3例、髂骨移植+局部粘膜瓣1例、颊脂垫+口腔修复膜修复2例、单纯口腔修复膜修复2例(见表1~5).
2 结果
在本组16例胸大肌皮瓣+髂骨修复病例中,15例创口一期愈合,无并发症发生;1例下颌牙龈癌根治+胸大肌皮瓣修复病例,因静脉回流障碍导致皮瓣大面积坏死、感染,清除坏死皮瓣和髂骨,延期行二期修复.5例单纯胸大肌皮瓣修复病例,有4例皮瓣完全成活,但有1例颊癌根治+胸大肌皮瓣修复病例,因皮瓣远端部分缺血坏死,皮瓣部分成活(约80%),经清创缝合后创口二期愈合.3例前臂皮瓣修复病例中,1例修复颊部缺损、2例再造舌,创口一期愈合,皮瓣均成活.5例牙龈癌、6例舌癌、1例口底癌在扩大根治术后用胸大肌皮瓣进行了舌再造,创口一期愈合,皮瓣均完全成活;术后随访结果显示,前臂皮瓣再造舌的形态和活动度较好,胸大肌皮瓣再造舌的形态较臃肿、活动度较差,两者再造舌的感觉在半年内较差,但随着时间的延长而逐渐改善.2例腭癌、2例上颌牙龈癌术后采用颊脂垫、口腔修复膜修复,创面均二期愈合,无感染坏死.
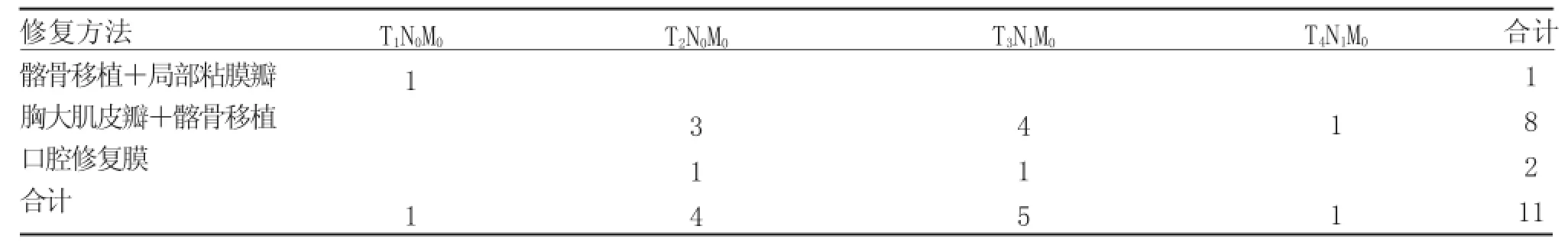
表1 11例牙龈癌TNM分类及修复方法(例)

表2 8例舌癌TNM分类及修复方法(例)
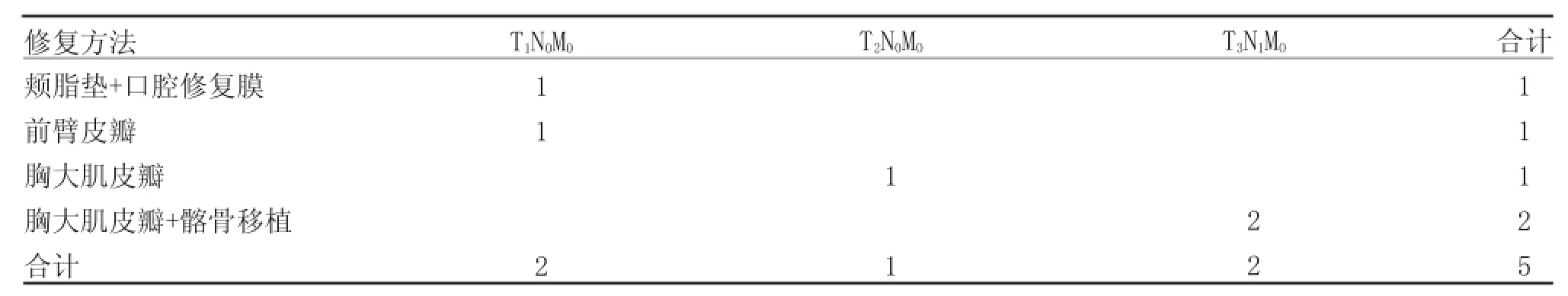
表3 5例颊癌TNM分类及修复方法(例)
3 讨论
口腔颌面部是人体兼有形态、审美和生理功能的特殊部位,是呼吸、消化、语音、表情、美容和社会交流的重要基础,如果因肿瘤、创伤等因素破坏了这一基础,特别是口腔颌面部恶性肿瘤,其原发灶的扩大切除和手术后的放射治疗,将损毁患者相关部位的形态、功能,严重影响患者的心理健康和生存质量[6].

表4 3例口底癌TNM分类及修复方法

表5 2例腭癌TNM分类及修复方法
口腔颌面部肿瘤术后缺损通常涉及唇颊舌及口底等软组织、牙、牙龈、牙槽骨、上下颌骨和咬合关系等,常常是复合性缺损,这使缺损的修复重建变得更为复杂和困难.目前,口腔颌面部肿瘤术后组织缺损常用的修复方法有胸大肌皮瓣、前臂皮瓣、腓骨肌复合瓣、股前外侧皮瓣,髂骨瓣[4-5,7-11]等.本组病例主要应采用了胸大肌皮瓣、前臂皮瓣、游离髂骨和口腔修复膜,取得了较好的修复效果.
胸大肌皮瓣属轴型复合肌皮瓣,可供利用的组织量大,血管恒定且较长,适合用于修复口角平面以下的口腔颌面部缺损.髂骨是下颌骨缺损的理想供骨区,游离髂骨移植骨块本身无血液供应,抗感染能力差,因此确保受区创面有良好的血运、术后创腔无感染是移植骨成活的关键.所以,胸大肌皮瓣常与游离髂骨联合应用修复口腔颌面部肿瘤术后的复合缺损.前臂皮瓣也是轴型游离皮瓣,可供切取的面积较大,血管走行变异小,皮瓣薄软、可塑性好,适用于舌再造或修复口腔颌面部粘膜皮肤缺损.
本组病例中,下颌牙龈癌8例、舌癌5例、颊癌2例、口底癌1例(共16例)均不同程度侵犯下颌骨,行肿瘤扩大根治时不同程度切除了下颌骨,还涉及皮肤、肌肉、粘膜、骨、舌体等复合组织缺损,组织缺损体积较大,故选择了胸大肌皮瓣并游离髂骨修复缺损,对舌缺损病例同期进行舌再造.其中1例下颌牙龈癌(T4N1M0)病例行扩大根治并胸大肌皮瓣修复,术后36h出现静脉回流障碍,经综合处置后稍缓解,但组织渗出液逐渐增加且由清亮变浑浊并出现血性渗出,至术后9天时患者感术区明显不适,低烧,皮瓣逐渐变暗紫色,组织渗出达150~200ml/天,浑浊,确认皮瓣部分坏死并感染.立即清除坏死皮瓣和髂骨,术中因翻起皮瓣时不慎导致颈内静脉破裂、大出血,钳夹止血时又导致血管再次损伤破裂,即刻压迫止血,精细解剖颈内静脉并结扎止血.颈内静脉管壁薄弹性较差,在感染环境中更会变得异常脆弱,极易破损导致大出血甚至危及生命,所以,一旦确认皮瓣坏死要及时清理,时间过长可能导致颈内静脉破裂并大出血,同时要避免翻瓣时动作粗暴,更不能轻易钳夹已经变性的血管壁,要细致精确地进行颈内静脉解剖游离,小裂口可以用0/7吻合线进行血管修补,无效时应立即行颈内静脉结扎止血.
1例颊癌、2例口底癌、1例舌癌、1例腭癌(T3N1M0)(共5例)因缺损未涉及下颌骨,故单纯用胸大肌皮瓣修复缺损,颊癌根治+胸大肌皮瓣修复病例,因皮瓣远端部分缺血坏死,皮瓣部分成活(约80%),经清创缝合后创口二期愈合.该病例缺损位置较高,且患者血管轴长度稍短,皮瓣复位时血管轴张力稍大影响血供,导致皮瓣末端坏死.所以,在口腔颌面部缺损位置较高、皮瓣血管轴变异较大时要合理选择修复皮瓣.对缺损范围小的下颌牙龈癌,可以采用局部黏膜瓣+髂骨移植修复.腭癌、上颌牙龈癌术后的上颌骨缺损创面、或者T1期的颊癌术后缺损可以用颊脂垫进行修复,也可以用口腔修复膜辅助.
口腔颌面部肿瘤根治术后经常会导致舌体缺损,严重影响患者生存质量.目前再造舌常用的方法有前臂皮瓣、胸大肌皮瓣等.本组29例病例中有14例进行了舌再造术,其中2例舌癌采用前臂皮瓣进行舌再造,5例牙龈癌、6例舌癌、1例口底癌采用胸大肌皮瓣进行舌再造.对于缺损体积较小且主要为舌体缺损的病例我们多采用前臂皮瓣修复并再造舌,对于缺损体积较大的病例,除了舌再造外还要有足够组织来充填修复周围的复合组织缺损,笔者多采用胸大肌皮瓣,但两者用于舌再造的临床效果是有差异的.笔者术后随访结果显示,前臂皮瓣再造舌的形态和活动度较好,胸大肌皮瓣再造舌的形态较臃肿、活动度较差,两者再造舌的感觉在6个月内较差,但随着时间的延长而逐渐改善.所以,如何选择舌再造的手术方法要综合分析、因人而异.
本组29例病例中有17例选择了髂骨进行下颌骨缺损修复,除1例因皮瓣坏死导致移植髂骨感染坏死被清除外,其它病例均达到较满意手术效果.髂骨常用于修复下颌骨缺损,并要根据缺损的部位、形态、大小,对游离髂骨进行初步塑形,使之与骨缺损部位相匹配,在确保咬合关系恢复的前提下进行内固定.遗留间隙可以用塑形髂骨时多余的骨碎片充填.自体髂骨游离移植修复下颌骨缺损手术操作简单,成功率高,供区愈后其功能无明显不良影响,对恢复面部外形及牙槽嵴的高度较满意.
4 结论
胸大肌肌皮瓣、前臂皮瓣、髂骨和颊脂垫等是口腔颌面部组织缺损修复重建的理想选择.
[1]邱蔚六.口腔颌面外科理论与实践[M].北京:人民卫生出版社,2000:555-558.
[2]严颖彬,彭歆,毛驰.口腔癌患者术后生存质量评价及影响因素分析[J].中国口腔颌面外科杂志,2012,10(4):316-321.
[3]孙坚,张志愿,张陈平,等.胸大肌皮瓣改良切取术临床比较[J].中华显微外科杂志,1998,21(2):109-111.
[4]杨何平,张洪武,王君,等.改良胸大肌岛状肌皮瓣与传统皮瓣对舌癌术后修复影响的对比研究[J].现代生物医学进展,2013,13(25):4950-4952.
[5]李小林,漆萍,巫国辉,等.前臂桡侧游离皮瓣再造舌[J].整形再造外科杂志,2005,2(1):56-58.
[6]严颖彬,毛驰,彭歆,等.97例口腔癌患者术前生存质量的初步评价[J].中国口腔颌面外科杂志,2009,7(5):411-417.
[7]张杰,孟箭,王育新,等.游离股前外侧皮瓣修复口腔颌面部术后缺损[J].中华口腔医学研究杂志(电子版),2013,7(2):52-54.
[8]白振西,刘彦普,彭品祥,等.带皮管蒂前臂皮瓣移植修复颌面部软组织缺损[J].中国美容医学,2001,10(6):498-500.
[9]李建虎,孙沫逸,郑军,等.改良前臂皮瓣在舌和口底联合缺损修复中的应用[J].中国美容医学,2010,19(10):1476-1478.
[10]石若梅,徐家友,张璐.游离腓骨移植修复下颌骨缺损的临床应用[J].中华显微外科杂志,2012,35(3):231-232.
[11]冼淡,莫础嘉,杜永军,等.多种区域组织瓣在口腔颌面部缺损修复中的应用分析[J].中国美容医学,2013,22(5): 535-538.
编辑/何志斌
Clinical research of reconstruction for oral and maxillofacial tumorectomy postoperative complex tissue defect
WAN Guan-qun,WU Guo-hui,LI Xiao-lin
(Department of Plastic and Maxillofacial Surgery,Jiangxi Provincial People's Hospital,Jiangxi Provincial Key Laboratory of Maxillofacial&Plastic and Reconstructive Surgery,Nanchang 330006, Jiangxi,China)
Absatract:Objective To explore the methods of reconstruction for oral and maxillofacial tumorectomy postoperative complex tissue defect.Methods Based on a retrospective study,the records of 29 patients admitted to our department with parallel immediate repair and functional reconstruction for oral and maxillofacial complex tissue defect resulting from oral cancer tumorectomy were analyzed. ResultsAmong the 29 patients,primary healing were showed in 23 patients with the flap survived. Partial avascular necrosis in the distal end and secondary healing of the incision were observed in a pectoralis major myocutaneous flap(PMMF),about 80%of which survived.In addition,one PMMF combined with flank bone transplant was removed because of Subtotal necrosis and infection. Secondary healing was found in 4 patients repaired with oral membrane,but no infection or necrosis. Satisfied appearance of tongue can be reconstructed by antebrachial flap,while swollen appearance by PMMF.Furthermore,fairly poor movement and sensation of tongue were got by both antebrachial flap and PMMF,which could gradually be improved with time-variation.Conclusion PMMF, antebrachial flap,flank bone and buccal pad are ideal choices for reconstruction of oral and maxillofacial complex tissue defect.
oralcancer;tissuedefect;pectoralismajormyocutaneousflap;antebrachialflap;reconstruction
R782
A
1008-6455(2015)06-0024-04
李小林,主任医师,科主任;研究方向:唇腭裂序列治疗、颌面部整形;E-mail:lxljpph@163.com
2014-08-19
2014-10-16

