逆行胰胆管造影术联合腹腔镜胆囊切除术治疗胆囊结石伴胆总管结石疗效观察
吴华,郭薇,简海
(广东省惠州市中信惠州医院,广东 惠州 516006)
近年来,胆囊结石在我国的发病率呈现逐年上升的趋势,女性的发病率高于男性,且随着年龄的增大,特别是40岁以上人群成为胆囊结石的高发人群[1]。胆总管结石是胆囊结石的一种,属于继发性结石,通常是因为患者胆道感染或者是胆囊内体积较小的结石上移嵌顿在胆囊管所导致的[2]。临床上主要采取手术外科治疗,传统开腹胆囊切除胆总管取石对患者创伤大,术后恢复时间长,极易造成炎症的感染。近年来,微创腹腔镜技术得以广泛应用,本文旨在探讨分析逆行胰胆管造影术联合腹腔镜胆囊切除术治疗胆囊结石伴胆总管结石临床疗效,为其推广提供一定的理论依据。
1 资料与方法
1.1 临床资料 选取2012年1月~2015年1月本院肝胆外科收治的104例胆囊结石伴胆总管结石住院患者作为研究对象,所有患者经临床、B超及进一步行内镜下逆行胰胆管造影术检查均符合《实用消化病学》[3]关于胆囊结石伴胆总管结石的诊断标准,排除严重心肝肾功能不全、血液免疫系统障碍、恶性肿瘤等患者。采用随机数字表法将患者随机分为实验组和对照组,每组52例,实验组患者男17例,女35例,年龄35~68岁,平均年龄(45.67±12.89)岁,结石平均直径(12.34±1.28)mm,其中腹痛32例,黄疸28例,发热22例。对照组患者男21例,女31例,年龄34~70岁,平均年龄(44.45±13.75)岁,结石平均直径(12.23±1.16)mm,其中腹痛30例,黄疸25例,发热27例。经统计学检验两组患者性别、年龄、结石大小、临床症状等基本情况差异无统计学意义(P>0.05),临床上具有可比性。两组患者术前知情同意,并报医院医学伦理委员会审查和备案。
1.2 手术方法 对照组:采取传统开腹胆囊管探查术,根据结石情况行胆囊切除术,切开胆管取出结石,放置引流管。实验组:采取逆行胰胆管造影术联合腹腔镜胆囊切除术,患者入室后静脉全身麻醉后取侧卧位,插入十二指肠镜至十二指肠乳头位置,胆囊管插管取出胆汁,将30%泛影葡胺注入后行胆囊管逆行胰胆管造影术,查看结石情况和胆囊管结石的存在情况,并确定其位置、大小、数量,先行十二指肠乳头切开,再用取石网篮和/或取石球囊取出结石。直径较大的结石,用碎石网篮碎石后取出。再次胆囊管造影,确认结石完全取出,术后复查血、尿淀粉酶,无异常者术后3d采取腹腔镜胆囊切除术。术后积极抗感染治疗,严密观察患者的生命体征[4-6]。
1.3 观察指标 观察记录并比较两组患者手术时间(min)、切口大小(cm)、出血量(ml)、排气时间(h)、住院时间(d);手术前和手术后7d采用酶联免疫试剂盒对患者血清学指标(hs-CRP、TNF-α、L-1β、IL-6、IL-8)进行检测并进行比较,同时观察并比较两组患者术后并发症(残余结石、胆管炎、胆漏、急性胰腺炎)发生情况。
1.4 统计学方法 采用SPSS 19.0统计软件对数据进行分析,计量资料(±s)表示,组内术前术后比较采用配对t检验,其余采用成组t检验,计数资料用n(%)表示,采用χ2检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者手术情况比较 两组患者手术时间差异无统计学意义(P>0.05),实验组患者切口大小、出血量、术后排气时间及住院时间较对照组患者均显著缩短,差异具有统计学意义(P<0.05),见表1。
2.2 两组患者手术前后血清学指标变化比较 术前两组患者血清学指标差异均无统计学意义(P>0.05),两组患者术后血清学指标较术前均有显著改变,实验组患者术后hs-CRP、TNF-α、L-1β、IL-6、IL-8均显著低于对照组患者,差异均具有统计学意义(P<0.05),见表2。
表1 两组患者手术情况比较 (±s)
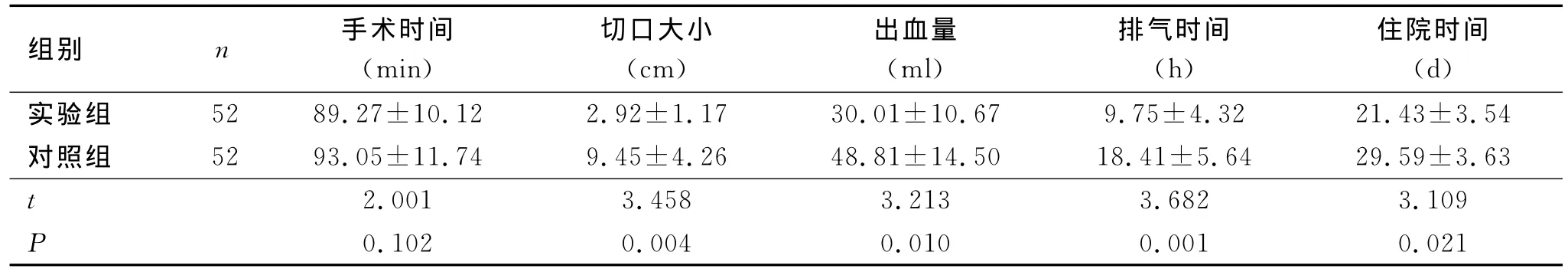
表1 两组患者手术情况比较 (±s)
组别 n 手术时间(min)切口大小(cm)出血量(ml)排气时间(h)住院时间(d).32 21.43±3.54对照组 52 93.05±11.74 9.45±4.26 48.81±14.50 18.41±5.64 29.59±3.63 t实验组 52 89.27±10.12 2.92±1.17 30.01±10.67 9.75±4 2.001 3.458 3.213 3.682 3.109 P 0.102 0.004 0.010 0.001 0.021
表2 两组患者手术前后血清学指标变化比较 (±s)
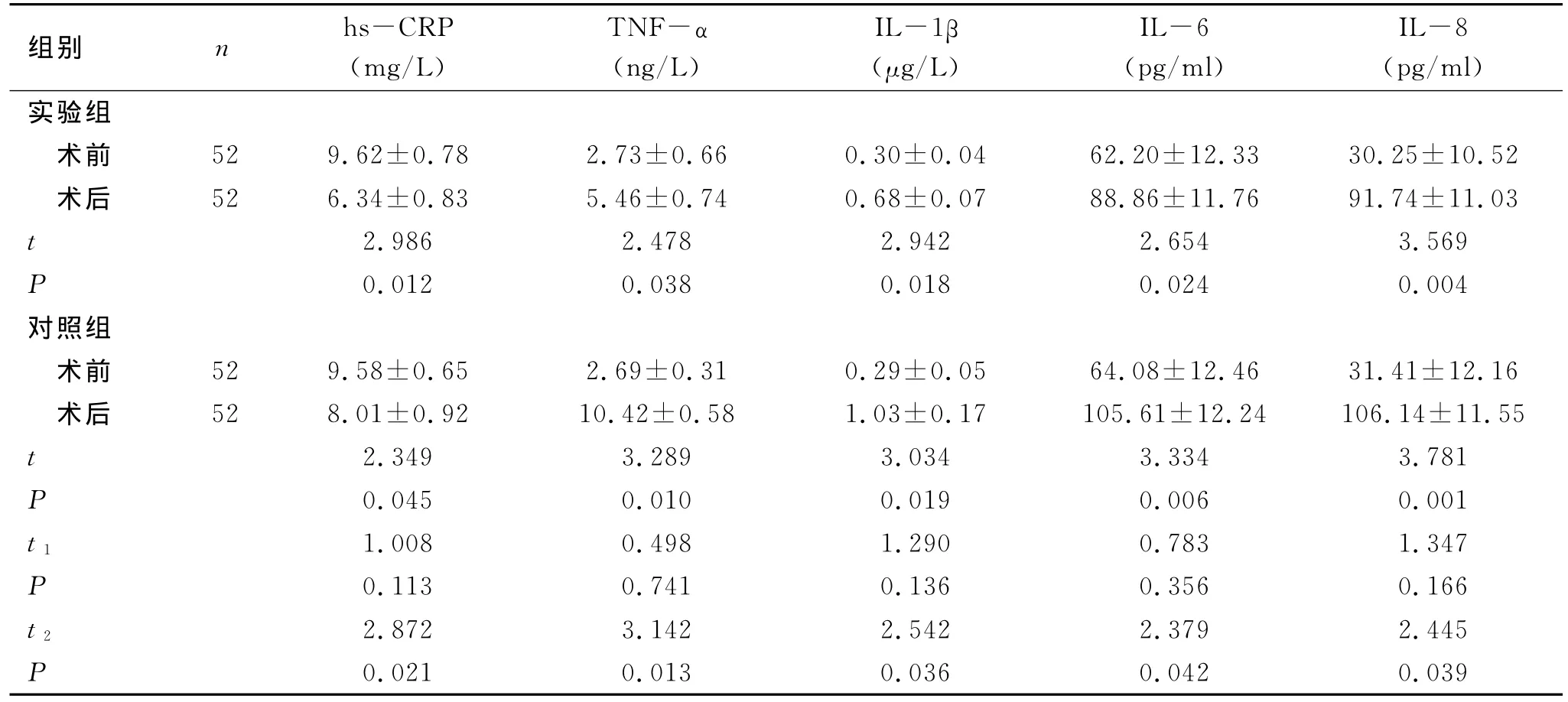
表2 两组患者手术前后血清学指标变化比较 (±s)
注:t表示本组术前术后比较,t1表示两组术前比较,t2表示两组术后比较
组别 n hs-CRP(mg/L)TNF-α(ng/L)IL-1β(μg/L)IL-6(pg/ml)IL-8(pg/ml)实验组术前 52 9.62±0.78 2.73±0.66 0.30±0.04 62.20±12.33 30.25±10.52术后 52 6.34±0.83 5.46±0.74 0.68±0.07 88.86±11.76 91.74±11.03 t 2.986 2.478 2.942 2.654 3.569 P 0.012 0.038 0.018 0.024 0.004对照组术前 52 9.58±0.65 2.69±0.31 0.29±0.05 64.08±12.46 31.41±12.16术后 52 8.01±0.92 10.42±0.58 1.03±0.17 105.61±12.24 106.14±11.55 t 2.349 3.289 3.034 3.334 3.781 P 0.045 0.010 0.019 0.006 0.001 t1 1.008 0.498 1.290 0.783 1.347 P 0.113 0.741 0.136 0.356 0.166 t2 2.872 3.142 2.542 2.379 2.445 P 0.021 0.013 0.036 0.042 0.039
2.3 两组患者术后并发症比较 实验组患者术后并发症发生率为7.67%,较对照组患者(25.00%)显著降低,差异具有统计学意义(P<0.05),见表3。
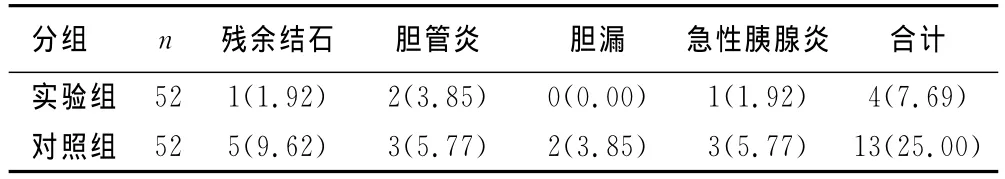
表3 两组患者术后并发症发生情况比较 (n,%)
3 讨论
近年来,随着人们经济收入的不断提高,生活水平不断的改善,膳食结构持续变化,较短的时间内摄入过多的高蛋白、高脂肪和热量的食物,导致我国胆囊结石的发病率呈现逐年上升的趋势[7]。患者出现黄疸、发热、腹绞痛等临床症状,若结石长时间嵌顿于胆囊管,造成胆囊管持续肿大,充满胆囊积液,临床上在患者右上腹可以触及到肿大的胆囊。严重的患者出现细菌感染,胆囊积脓,囊内压力不断升高,甚至引起胆囊壁坏疽与穿孔、胆囊周围脓肿、弥漫性腹膜炎等严重并发症,给患者的生命质量造成严重的影响[8]。临床常见危重病人胆汁流入腹腔,形成化脓性腹膜炎,患者极易休克,因此胆囊结石的治疗显得刻不容缓。传统开腹胆囊探查术,切除胆囊,胆总管切开取石,术中出血量大,患者术后恢复较慢,延长住院时间,存在较大的手术风险,特别是对于高龄患者危险性更大。逆行胰胆管造影术联合腹腔镜胆囊切除术,术中出血量减少,创伤小,体现该术式微创的特点,近年来被广泛地应用于腹部手术治疗中。本研究显示采取逆行胰胆管造影术联合腹腔镜胆囊切除术治疗的患者术中出血量降低,加快患者术后恢复,缩短住院时间,减轻患者的经济压力,并且术后并发症的发生率仅为7.69%,而传统开腹胆囊探查术治疗的患者术后并发症达到25.00%,与苏正、李红卫等[9-10]学者研究一致。林涛、秦胜利等[11-12]学者研究认为手术对患者机体的炎症状态具有显著影响,通过对比不同手术方法术前和术后患者IL-1β、IL-6、IL-8、TNF-α及hs-CRP指标的变化情况发现,逆行胰胆管造影术联合腹腔镜胆囊切除术治疗的患者机体炎性反应较低,这是因为微创手术对患者机体的刺激较小,机体炎性反应较弱,与本研究一致。
综上所述,逆行胰胆管造影术联合腹腔镜胆囊切除术治疗胆囊结石伴胆总管结石可降低术中出血量,缩短住院时间,减轻对机体的创伤,抑制患者的炎性反应,同时降低术后并发症的发生率,值得进一步在临床上推广。
[1] 曹学庆.腹腔镜胆囊切除联合内镜逆行胆管取石治疗胆囊结石合并继发胆总管结石的临床研究[J].中国实用医药,2013,10(3):65-68.
[2] El-Geidie AA.Laparoendoscopic management of con-comitant gallbladder stones and common bile duct stones:what is the besttechnique[J].Surg Laparosc Endosc Percutan Tech,2011,21(4):282-287.
[3] 于皆平,沈志祥,罗和生.实用消化病学[M].北京:科学出版社,1999:811.
[4] Sarlil,Iusco DR,Roncoronil.Preoperative endoscopic sphineterotomy and laparoscopie eholeeystectomy for the management of eholecystocholedocholithiasis:10years experience[J].World J Surg,2012,27(2):180.
[5] Canes D,Desai MM,Aron M,et al.Transumbilical singleport surgery;evolution And currenl status[J].Eur Urol,2011,54(5):1020-1029.
[6] 沈建伟,张立明,贾晓伟.内镜逆行胰胆管造影联合内镜和腹腔镜治疗胆囊结石合并胆管结石的临床研究[J].中国内镜杂志,2012,18(2):208-210.
[7] Medlicott SA,Guggisberg KA,Des Cteaux JG,et a1.EnterocolicLymphocytic Phlebitis:Statistical Analysis of Histology Features in Viableand Ischemic Bowel[J].Int J Surg Pathol,2012,14(3):200-205.
[8] Hammarstrom LE,Holmin T,Stridbeck H.Endoscopic treatment of bile duct calculi in patients with gallbladder in situ:long-term outcome and factors[J].Scand J Gastroenterol,2013,31(3):294-301.
[9] 苏正,刘波,刘建,等.胆囊切除术联合内镜下逆行性胰胆管造影术治疗胆囊结石合并胆总管结石患者[J].中华肝脏外科手术学电子杂志,2013,2(1):30-32.
[10] 李红卫,陈喜全.腹腔镜胆囊切除联合内镜逆行胆管取石治疗胆囊结石合并继发胆总管结石的临床研究[J].中国医学工程,2014,22(1):108-110.
[11] 林涛,周毅,姚茹,等.腹腔镜联合内镜逆行胰胆管造影术治疗胆囊结石合并胆总管结石的临床体会[J].腹腔镜外科杂志,2013,18(5):368-370.
[12] 秦胜利.逆行胰胆管造影术联合腹腔镜胆囊切除术治疗胆囊管结石的临床效果分析[J].现代预防医学,2013,39(5):1312-1314.

