痔上黏膜环切术联合直肠黏膜悬吊术治疗直肠前突的临床疗效分析
何海峰,应学清,吴方华
(衢州市衢江区人民医院,浙江 衢州324000)
痔上黏膜环切术联合直肠黏膜悬吊术治疗直肠前突的临床疗效分析
何海峰,应学清,吴方华
(衢州市衢江区人民医院,浙江 衢州324000)
目的观察痔上黏膜环切术(PPH)联合直肠黏膜悬吊术治疗直肠前突的临床疗效。方法选取本院2012年7月~2014年7月进行手术的直肠前突患者46例,将患者随机分成两组,其中对照组实行传统的经肛闭合性修补术治疗,观察组实行PPH联合直肠黏膜悬吊术治疗,观察两组患者的临床疗效。结果观察组患者在手术时间、术后住院时间、术中出血量方面明显优于对照组患者;观察组患者治疗后的有效率(91.30%)明显高于对照组(60.8%),差异具有统计学意义(P<0.05)。结论治疗直肠前突引起的出口梗阻型便秘,PPH联合直肠黏膜悬吊术具有手术操作简单,恢复时间短,安全性高等优点。
直肠前突;痔上黏膜环切术;直肠黏膜悬吊术
直肠前突(rectocele,RC)是临床上较常见的一种肛肠疾病,指直肠前壁的一部分向阴道方向突出,故也有“直肠阴道膨出”之称,是引起女性出口梗阻型便秘常见的病因之一。直肠前突是盆底松弛综合征,多见于女性,发病率极高,约为75%~81%[1]。外科手术是治疗直肠前突的主要方法。本院2012年7月~2014年7月进行手术的直肠前突患者46例,随机分成两组,其中对照组实行经肛闭合性修补术,观察组实行痔上黏膜环切术(PPH)联合直肠黏膜悬吊术治疗,两组进行比较,现报道如下。
1 资料与方法
1.1一般资料 选取本院2012年7月~2014年7月进行手术的直肠前突患者46例,均为女性,主要症状为排便困难、排便不尽、排便时间延长。将患者随机分成两组,其中对照组23例,年龄21~76岁,平均(53±2.3)岁,病程3~14年,平均(5.1±1.5)年;观察组23例,年龄21~73岁,平均(54±4.3)岁,病程4~15年,平均(5.4±1.6)年。两组基本资料比较,差异无统计学意义(P>0.05)。
1.2手术方法
1.2.1观察组 术前备皮,禁食,肠道准备,骶管麻醉或硬膜外麻醉,取折刀位,常规消毒铺巾,充分暴露肛门,导入环形扩肛器,移去内栓,固定扩肛器,距齿状线约4cm处用2-0普鲁林线直肠黏膜下荷包缝线1周,将吻合器砧头伸入荷包线上,收紧荷包并打结,经侧孔将缝线带出,向外适当牵拉,同时收紧吻合器,完成击发。旋开吻合器并退出,吻合口小出血点,予3-0可吸收线8字缝合止血,直肠前壁吻合口处从3点钟至9点钟顺时针连续锁边缝合悬吊黏膜,每次进针与出针距离约1.0cm,再从9点钟逆时针同方法缝至3点钟。检查阴道后壁黏膜完整并明显增厚。术中吻合完毕后,肛镜检查明显可见直肠黏膜均匀平坦,无松弛脱垂,手指按压直肠前壁,觉前壁较紧张,凹陷深度明显减轻。吻合器切除的组织,宽度均约3cm左右,悬吊2次约1.5cm,短缩直肠前壁黏膜约4.5cm。黏膜都完整,呈椭圆形,黏膜下均带有部分内括约肌层,术后病理:直肠粘膜慢性炎;黏膜下及部分肌层可及扩张静脉。手术平均约25分钟。术后6小时流质,次日半流质进食,肛门每天可用温开水坐浴保持干净,另静脉滴注抗生素预防感染。术后4~6天出院,嘱患者进行提肛训练,注意饮食调节,养成良好的排便规律,保持大便通畅。
1.2.2对照组 术前备皮,禁饮食,肠道准备,骶管麻醉或硬膜外麻醉,取折刀位,常规消毒铺巾,扩肛,用肛门拉钩牵开肛门,左手食指插入阴道做引导,用两把组织钳于齿线上1.5~2.0 cm直肠前壁处始交替向上纵行钳夹直肠黏膜,宽度以直肠前突凹陷两侧边缘为准,同时以2-0可吸收线由下向上行连续锁边缝合,直至直肠前突凹陷上缘为止,一般缝合4或5针。缝合时注意缝线不能穿透阴道后壁,缝合宜下窄中宽上窄,呈梭形,最后1针缝合的黏膜宜少,与正常组织间平稳过渡,以便减少排便时的阻力。缝合后能触到一呈梭形的坚固的黏膜肌柱,使前突消失。手术平均约45分钟。术后嘱患者禁食和禁水2天,肛门每天可用温开水坐浴保持干净,另静脉滴注抗生素预防感染和补充体液电解质等。术后8~10天出院,嘱患者进行提肛训练,注意饮食调节,养成良好的排便规律,保持大便通畅。
1.3观察指标 观察两组患者的手术时间、术中出血量、术后住院时间以及疗效。疗效判定标准[2]:(1)治愈:每天排便1~2次,5分钟排尽。直肠指诊直肠袋状凹陷消失,无粪块积存,肛管压力恢复正常。排粪造影:直肠功能解剖恢复,肛管狭窄消失,钡剂完全排空;(2)好转:2~3天排便1次,每次排便时间较前缩短,排便规律不十分明显,间断用泻药,偶有腹胀。直肠指诊直肠袋状凹陷消失,有少量的粪块积存,肛管压力恢复正常。排粪造影:直肠功能解剖恢复,肛管狭窄消失,钡剂基本排空;(3)无效:症状同术前。直肠指诊直肠袋状凹陷消失,壶腹部有粪块积存,肛管压力仍高。排粪造影:直肠功能解剖恢复,肛管仍有轻度狭窄,钡剂不能排空。
1.4统计学处理 统计分析时采用SPSS17.0软件分析,计量资料以()表示,两组计量资料比较采用t检验,两组计数资料比较采用χ2检验。
2 结果
2.1 手术时间、术中出血量、术后住院时间 两组患者在手术时间、术后住院时间、术中出血量方面比较,差异均具有统计学意义(P<0.05),见表1。
表1 两组手术时间、术后住院时间、术中出血量比较()
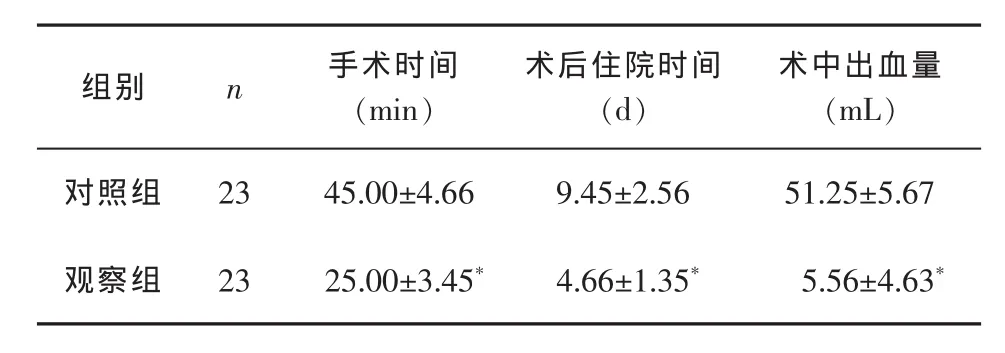
表1 两组手术时间、术后住院时间、术中出血量比较()
与对照组比较*P<0.05
组别 n 手术时间(min)术后住院时间(d)术中出血量(mL)对照组 23 45.00±4.66 9.45±2.56 51.25±5.67观察组 23 25.00±3.45*4.66±1.35*5.56±4.63*
2.2疗效 观察组治疗后的有效率(91.30%)明显高于对照组(60.8%),差异具有统计学意义(P<0.05),见表2。
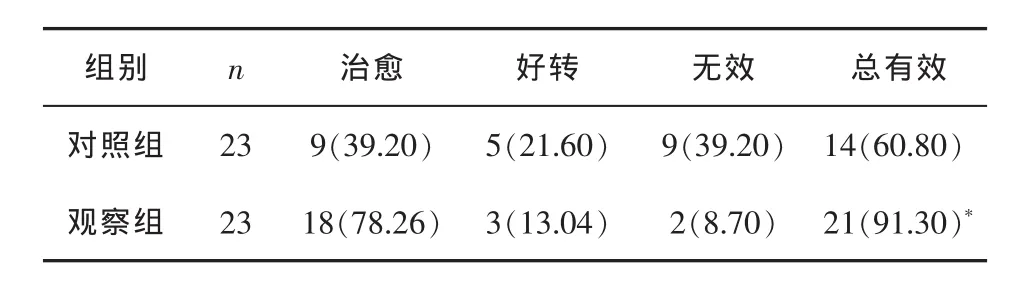
表2 两组治疗后疗效的比较(n,%)
3 讨论
目前认为造成直肠前突的主要原因是直肠阴道隔损伤、薄弱、松弛,远端直肠前壁经薄弱松弛区向阴道方向突出,排便时直肠内压转向阴道,粪便积存于前突囊袋内[3],使排便力线发生改变,有学者称之为“阴道疝”,其手术治疗有多种方式,目前临床上主要的方法为经直肠、阴道修补术、经肛吻合器直肠切除术(STARR)、补片修补术、吻合器痔上黏膜环切术(PPH)等,手术目的是修补薄弱缺损,消灭突出囊袋,加强直肠阴道隔强度及张力,恢复正常解剖生理结构,改善粪便下行时在肛管处的力学角度[4]。通过PPH联合直肠黏膜悬吊术(观察组)及传统的经肛闭合性修补术(对照组)治疗直肠前突的分析,观察组患者在手术时间、术后住院时间、术中出血量方面明显低于对照组患者,差异具有统计学意义(P<0.05)。观察组患者治疗后的有效率(91.30%)明显高于对照组(60.8%),差异具有统计学意义(P<0.05)。PPH联合直肠黏膜悬吊术治疗在临床上逐渐得到认可,不仅改进了手术的技术方法,同时又提高了术后患者的治疗有效率,减少术中及术后并发症的发生,是治疗直肠前突的理想手段。
PPH是目前国内外用于治疗重度痔脱垂的一种新方法,具有手术简单、创伤小、恢复快、疼痛轻等优点。本文根据其作用机制应用于中低位的直肠前突治疗,取得了很好疗效。PPH手术通过切除一定宽度的直肠黏膜及黏膜下层,缩小了直肠前突的宽度,前壁吻合口锁边缝合2次进一步缩小其宽度。PPH手术切除直肠黏膜及黏膜下组织同时实际上有部分肌层被切除并吻合(术后标本及病理组织学检查均有部分肌层组织)吻合口处愈合后,使黏膜下层与肌层瘢痕粘连,加强了直肠前壁抗张力的强度,从而相对加强直肠阴道膈,使直肠前壁的顺应性降低,前突深度变浅。故可改善直肠前突所致的症状。此外还可同时治疗直肠前突合并的直肠黏膜脱垂和痔等疾病[5]。
综上所述,PPH联合直肠黏膜悬吊术操作简单,出血少,住院日短,术后恢复快,术式安全可靠,疗效肯定,患者满意度高,在直肠前突诸多术式中值得推广。
[1] 张东铭.盆底肛直肠外科理论与临床.北京:人民军医出版社,2011:235
[2] 刘宝华.便秘的诊断及治疗.北京:军事医学科学出版社,2002:86
[3] 江从庆,钱群,胡金香,等.经肛门腔镜切割缝合器直肠前突修补术.中华胃肠外科杂志,2010,13(3):231
[4] 杨贵义,江从庆,陈炜,等.Bresler术治疗直肠前突和直肠黏膜内套叠引起的出口梗阻型便秘.中华普通外科杂志,2013,28(4):314
[5] 陈元森,祝建波,丰毅,等.PPH联合直肠闭式修补治疗直肠前突65例分析.医学信息杂志,2014,27(2):60

