小肠间质瘤穿破肠壁并感染的MSCT 表现1 例
李 敏,梁 璐,叶 伦,方宏洋
(解放军第452 医院CT 室,四川 成都 610061)
本刊网址:http://www.nsmc.edu.cn 作者投稿系统:http://noth.cbpt.cnki.net 邮箱:xuebao@nsmc.edu.cn
1 病例介绍
患者,男,38 岁。因下腹疼痛1 周,加重伴发热、畏寒、解柏油样便3 d 入院。体格检查:一般情况可,体温39℃,下腹轻压痛,并扪及大小约10 cm包块,质软,移动度差。实验室检查:WBC12 ×109/L,Hb87 g/L,大便隐血(+),小便常规、肝肾功能未见异常。
MSCT 检查所见:平扫(图1)见下腹部囊实性团块灶,边界可辨,范围约12 cm ×11 cm,壁厚不均匀,囊腔内见液气平及散在多个大小不等低密度气泡影,未见明显钙化及稍高密度出血区,邻近脂肪间隙清楚;增强动脉期(图2)见囊壁明显欠均匀强化,囊壁可见明显强化小供血动脉,囊内容物未见强化;门脉期(图3)囊壁呈持续较明显强化,冠状位MPR重组图像(图4)见下腹部囊实性团块灶与小肠分界不清楚,以近段肠管未见扩张及液气平。CT 诊断:下腹部囊实性团块占位灶(考虑肿瘤并感染)。
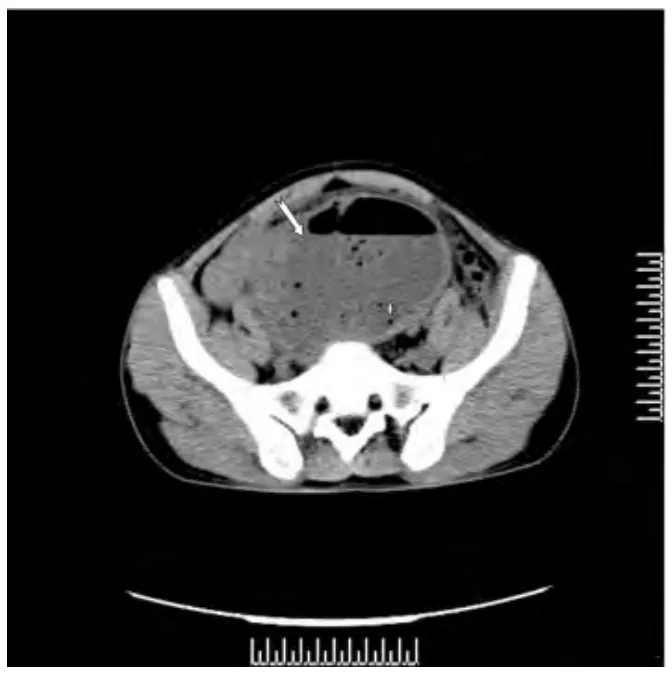
图1 CT 平扫轴位见下腹部囊实性团块灶,边界清楚,壁厚薄不均匀(燕尾箭),囊内见稍低密度液化坏死区 (十字箭)、极低密度气体影(弯箭)
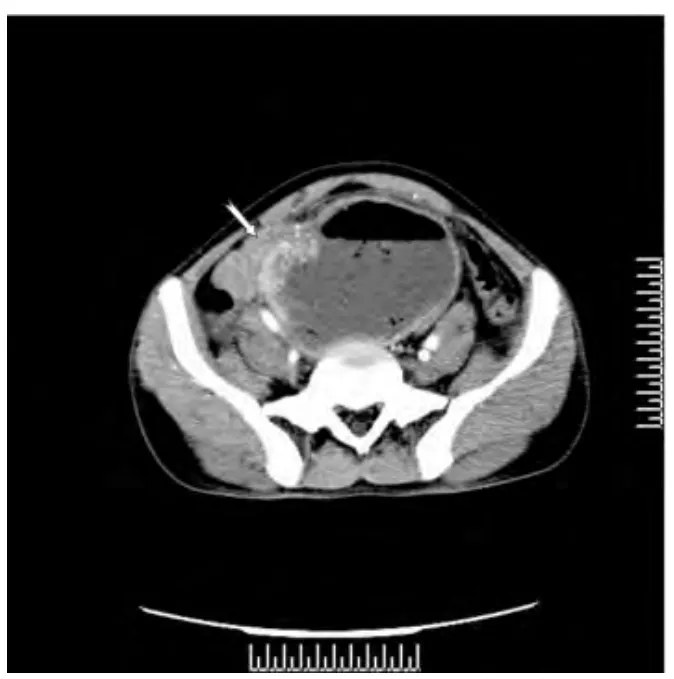
图2 CT 增强动脉期见囊壁不均匀较明显强化并点状明显强化供血动脉影 (燕尾箭),囊内液化坏死区未见强化
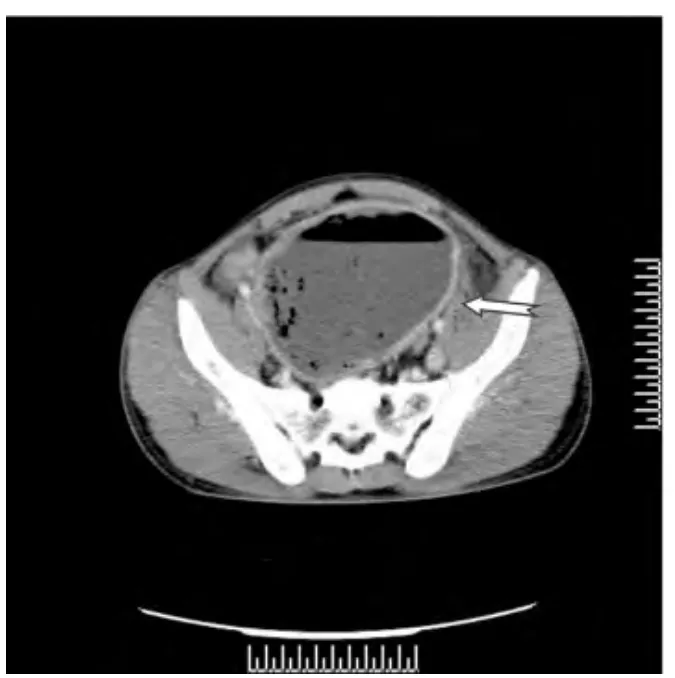
图3 CT 增强门脉期见囊壁持续较明显强化
手术所见:患者在全麻下行腹腔包块切除、小肠部分切除术。术中探查见下腹区直径约12 cm 囊实性团块,与小肠、乙状结肠、膀胱、大网膜黏连紧密,分离包块与周围黏连组织,切开囊壁(图5),囊壁厚薄不均匀,囊内为褐色液体,量约500 mL,完整切除囊实性团块并距离小肠破口处上下端约5 cm 游离肠系膜并切除该段小肠,行端段吻合术,术毕,患者安全返回病房。
病理及免疫组化:术后冰冻囊壁切片(图6)示囊壁由大量梭形细胞组成。免疫组化:CD117(+),CD34(+),SMA(+),余(-);病例诊断:小肠间质瘤。
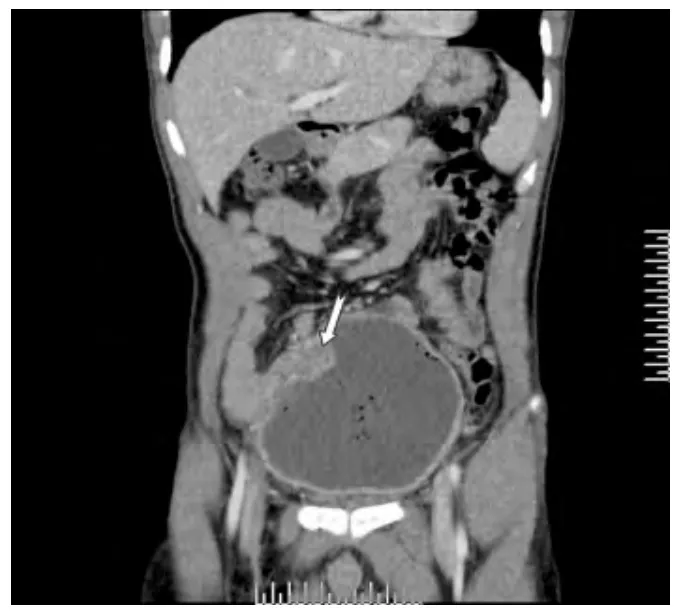
图4 CT 增强门脉期冠状位MPR 重组见囊壁与邻近小肠壁分界不清楚(燕尾箭)
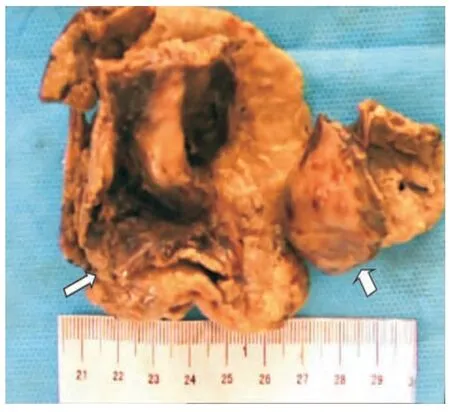
图5 术后大体标本,团块状囊壁厚薄不均匀(长箭),来源于小肠壁(短箭)
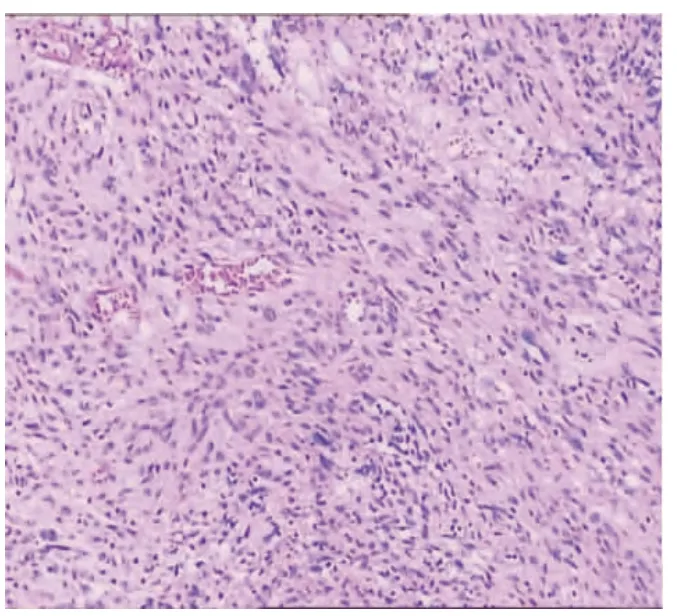
图6 术后囊壁冰冻切片(HE:10×10),瘤壁由大量梭形细胞组成。
2 讨论
胃肠道间质瘤(gastrointestinal stromal tumor,GIST)是消化道较为常见的间叶源性肿瘤,很长时间一直被诊断为消化道平滑肌/肉瘤或恶性神经鞘膜瘤[1],直至1983 年Mazur 及Clark 运用电镜及免疫组化技术重新评估并根据肿瘤的分化而提出GIST 的概念[2],目前已经公认这一概念。GIST 临床少见,占全部胃肠道肿瘤的0.1% ~0.3%,占肉瘤的5.7%。按发病部位依次为胃、小肠、结肠、直肠、网膜、腹膜后,根据肿瘤与胃、肠壁的关系可分为:①黏膜下型;②肌壁间型;③浆膜下型;④胃肠道外型。临床表现多、复杂且不典型。一般认为,瘤体大小在5 cm 以下者多为良性,发生在小肠、瘤体大于6 cm 伴有较明显坏死、囊变、出血者常为恶性[3]。CT 诊断GIST 一般较为困难,结合文献复习[4-6]笔者认为软组织密度结节或肿块灶,边界较为清楚、光整,较小结节状一般密度较为均匀,较大者多合并囊变、坏死、出血,钙化少见,增强CT 扫描肿瘤实性部分动脉期一般强化较为明显,门脉期持续或较动脉期强化明显为其常见CT 表现。本文报道病例表现为下腹部囊实型团块灶合并积气,壁厚薄不均匀,未见钙化及出血,类似间质瘤的MSCT 表现文献报道较少,诊断相对较为困难,结合临床、手术及病理所见:明显液化、坏死的间质瘤瘤体穿破载瘤小肠肠壁引发瘤体内感染、积气。
胃肠道间质瘤影像表现有一定的特征,CT、MRI对间质瘤的诊断价值优于B 超[7],但确诊需依靠病理。胃肠道间质瘤需与下列肿瘤区别:①平滑肌瘤、平滑肌肉瘤、神经纤维瘤、神经鞘瘤,胃肠道间质瘤的免疫组化不同于上述间叶源性肿瘤;②淋巴瘤,间质瘤常无腹腔、腹膜后、其它部位的淋巴结肿大;③肠道上皮恶性肿瘤及其它黏膜下类癌,多呈环形生长,较易出现肠道梗阻并肠旁淋巴结转移[8]。当CT表现为软组织密度结节或肿块灶,边界较为清楚、光整,较小结节状一般密度较为均匀,瘤体较大者合并囊变、坏死、出血,不明显钙化,增强CT 扫描动、门脉期囊壁持续或渐进性强化明显时,应考虑此疾病的可能性。瘤体穿破肠壁并发瘤体内感染、积气时诊断更具难度,尚需与腹腔脓肿等疾病相鉴别。目前对于GIST 的主要治疗方式仍以手术切除为主,并需要术后长期随访观察。
[1] 朱雄增,侯英勇.对胃肠道间质瘤的再认识[J].中华病理学杂志,2004,33(1):7 -9
[2] Mazur MT,Clark HB.Gastric stromal tumors.Reappraisal of histogenesis[J].Am J Surg Pathol,1983,7(6):507 -519
[3] 廖玉珍,张志强,王秋良,等.胃肠道间质瘤的CT 诊断价值[J].中国医学影像技术,2005,21(1):90 -92
[4] 陈广源,陈汉威,刘德祥,等.多层螺旋CT 诊断胃间质瘤的价值[J].实用医学影像杂志,2013,14(2):103 -106
[5] 郭建榕,蔡美花,蒋 铭.探讨胃肠道间质瘤的多层螺旋CT 表现及其诊断价值[J].四川医学,2012,33(11):2040 -2042
[6] 王关顺,刘云霞,李振辉,等.胃肠道外间质瘤的CT 和MRI 表现[J].临床放射学杂志,2013,32(1):76 -79
[7] 张 红,肖江卫,贺国斌.26 例胃肠间质瘤临床诊治中的体会[J].川北医学院学报,2012,27(2):145 -147
[8] 蒲洪山,赵彩霞,冯兴维.胃肠道间质瘤的临床与CT 表现[J].川北医学院学报,2009,24(2):162 -164

