血液透析患者动脉僵硬度的调查及危险因素分析
高卓 穆大为 张赤兵 白玲 伦立德
维持性血液透析患者动脉硬化情况普遍,心血管疾病风险较普通人群明显增高。研究发现,心血管疾病是导致维持性血液透析(MHD)患者死亡的首位病因[1]。动脉硬化是心血管事件的独立危险因素。动脉硬化后血管壁僵硬度增加、顺应性下降,容易导致心血管疾病发生。脉搏波速度(pulse wave velocity,PWV)是评估大动脉僵硬度的一个指标,研究表明它是心血管疾病危险及预后的重要预测因子[2]。而踝臂指数(anklebrachial index,ABI)被认为是诊断外周动脉疾病的最佳无创指标[3],是全身动脉粥样硬化及其严重程度的强预测因子[4]。本研究通过对维持性血液透析患者这一特殊人群进行检测动脉僵硬度:踝臂PWV和ABI,以及对相关因素的分析,观察维持性血液透析患者动脉僵硬度异常的发生率以及危险因素,从而对血液透析患者心血管疾病风险的早期预防干预提供合理的临床依据。
1 资料与方法
1.1 一般资料 选取2009年1月至2013年6月在我院血液净化中心维持性血液透析患者61例,其中男34例,女27例;平均年龄(58±14)岁;所有入选患者均为稳定的MHD患者,近期无感染及急性心脑血管疾病。透析龄1年以上,使用动静脉内瘘,平均透析治疗时间(75±10)个月;透析2~3次/周,4 h/次,使用一次性聚砜膜透析器,61例透析患者的原发病包括:糖尿病肾病20例,慢性肾小球肾炎24例,间质性肾炎6例,多囊肾2例,狼疮性肾炎2例,病因不详7例。同时选取确诊慢性肾脏病的非透析患者20例作为对照,2组患者在原发病种、年龄、性别比、体重等方面均相匹配。
1.2 方法
1.2.1 透析方法:所有入组透析患者每周透析3次,每次4.0~4.5 h。使用贝朗透析机,透析器为LOPS 15(聚砜膜),膜面积1.5 m2,一次性使用,使用碳酸氢盐透析液,血流量250~300 ml/min,透析液流速500 ml/min,尿素下降率(URR)>65%,人工肾脏的尿素氮清除系数(KT/V)≥1.2。观察期间,入组患者饮食摄入保持稳定,继续常规维持使用其他药物治疗,包括降压药、维生素、铁剂、促红细胞生成素等。
1.2.2 动脉硬化检测仪器及方法:采用全自动动脉硬化测定仪(欧姆龙公司生产BP-203RPEⅢ型),要求研究对象仰卧,用高精度的双层袖带测量双侧肱动脉和胫前动脉血压(收缩压、平均动脉压、舒张压和脉压差),通过自动波形分析仪记录肱动脉和胫前动脉的波形。BaPWV和ABI测定:双侧肱动脉和胫前动脉血压采样点之间的距离根据研究对象身高(H,单位cm)自动计算所得。BaPWV=L(血管长度)/ΔT(上臂~足首脉搏传导时间),ABI=胫前动脉收缩压/肱动脉收缩压,计算由仪器自动完成。检测指标均在研究对象至少休息10 min后测量。BaPWV根据不同的年龄段设置异常值标准;ABI≤0.9为异常,两侧肢体有一侧异常即为异常,一侧肢体ABI≤0.9即是诊断PAD的标准。
1.2.3 实验室检查:非透析患者禁食8~10 h后,次日清晨抽取空腹肘静脉血送检;透析患者于透析当天空腹至少10 h在内瘘动脉端取血送检。各项生化指标用日立7170A自动分析仪测定,检测白蛋白、血钙、血磷、总胆固醇、三酰甘油、高密度脂蛋白、低密度脂蛋白、血尿素氮、血肌酐,应用免疫透射比浊法测定超敏C反应蛋白,应用免疫法测定全段甲状旁腺素(iPTH)。检测结果为测量PWV、ABI近期测定值。
1.3 统计学分析 应用SPSS 13.0统计软件,计量资料以±s表示,组间比较采用t检验,计数资料比较采用χ2检验;寻找危险因素时用多元线性逐步回归,P<0.05为差异有统计学意义。
2 结果
2.1 临床资料比较2组患者临床资料比较发现,透析组患者低密度脂蛋白水平、超敏C-反应蛋白水平、血钙、血磷、钙磷乘积、甲状旁腺激素水平均较非透析组患者明显增高,差异有统计学意义(P<0.05);而且透析组患者双侧肢体踝臂PWV均值均高于非透析组患者,差异有统计学意义(P<0.05)。见表1。
表1 2组患者临床资料比较±s
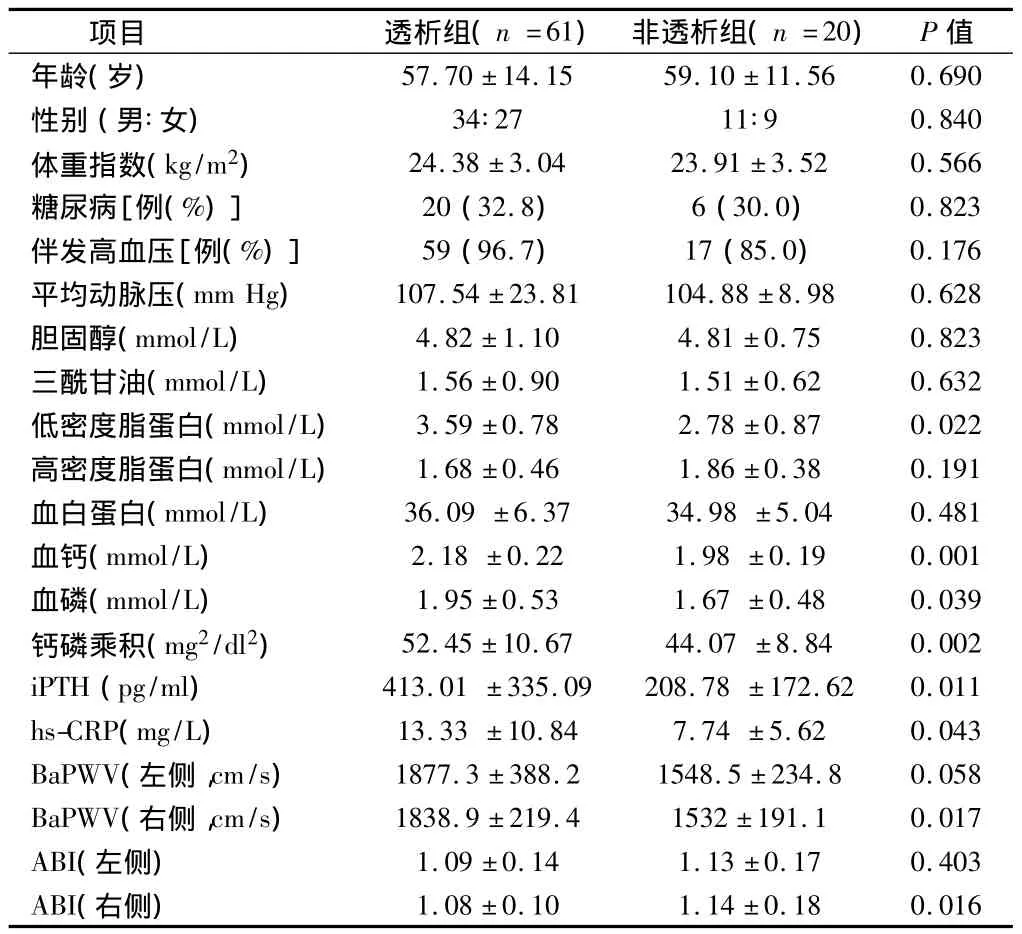
表1 2组患者临床资料比较±s
项目 透析组(n=61)非透析组(n=20)P值57.70±14.1559.10±11.560.690性别(男∶女)34∶2711∶90.840体重指数(kg/m2)24.38±3.0423.91±3.520.566糖尿病[例(%)]20(32.8)6(30.0)0.823伴发高血压[例(%)]59(96.7)17(85.0)0.176平均动脉压(mm Hg)107.54±23.81104.88±8.980.628胆固醇(mmol/L)4.82±1.104.81±0.750.823三酰甘油(mmol/L)1.56±0.901.51±0.620.632低密度脂蛋白(mmol/L)3.59±0.782.78±0.870.022高密度脂蛋白(mmol/L)1.68±0.461.86±0.380.191血白蛋白(mmol/L)36.09±6.3734.98±5.040.481血钙(mmol/L)2.18±0.221.98±0.190.001血磷(mmol/L)1.95±0.531.67±0.480.039钙磷乘积(mg2/dl2)52.45±10.6744.07±8.840.002 iPTH(pg/ml)413.01±335.09208.78±172.620.011 hs-CRP(mg/L)13.33±10.847.74±5.620.043 BaPWV(左侧,cm/s)1877.3±388.21548.5±234.80.058 BaPWV(右侧,cm/s)1838.9±219.41532±191.10.017 ABI(左侧)1.09±0.141.13±0.170.403 ABI(右侧)年龄(岁)1.08±0.101.14±0.180.016
2.2 2组BaPWV、ABI异常率比较 血液透析患者踝臂PWV异常率以及ABI异常率(即可诊断PAD的比率)均高于非透析患者,差异有统计学意义(P<0.05)。见表2。

表2 血液透析患者与非透析患者BaPWV、ABI异常率比较例(%)
2.3 透析组BaPWV、ABI异常率比较61例维持性血液透析患者按照是否伴有糖尿病分组,伴有糖尿病的血液透析患者踝臂PWV异常率、ABI异常率(即可诊断PAD的比率)明显高于不伴有糖尿病的透析患者。见表3。

表3 61例维持性血液透析患者BaPWV、ABI异常率比较例(%)
2.4 影响BaPWV的多元逐步回归分析 把透析组、非透析组2组患者有差异的化验指标(低密度脂蛋白水平、血钙、血磷、钙磷乘积、甲状旁腺激素水平、超敏C-反应蛋白水平)带入多元逐步回归分析,结果显示,低密度脂蛋白和超敏C-反应蛋白水平是BaPWV的危险因素。见表4。
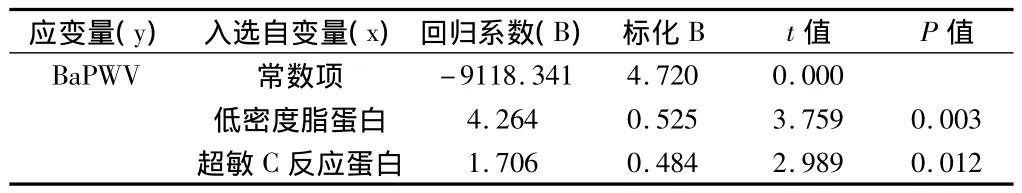
表4 血液透析患者患者BaPWV影响因素的多元线性逐步回归模型
3 讨论
大量的临床研究已经证实心血管疾病(CVD)发病率和病死率在维持性血液透析(MHD)患者中明显增高。文献报道心血管死亡约占MHD患者总病死率的50%左右,其发生心血管事件的风险是正常人3.5~50倍[5]。我国透析患者心血管疾病的病死率为47%,是导致慢性肾衰竭患者死亡的第一位原因[6]。目前,动脉僵硬度已经被认为是心脑血管疾病的独立危险因素。诸多研究证实,PWV和ABI对心血管高危人群的死亡率、心血管疾病发病率、冠脉事件和卒中有独立的预测价值,在评价心血管风险中起到关键作用[7-10],使用PWV和ABI指标检测动脉僵硬度已成为最重要的监测方法和研究手段[11]。
PWV是心脏每一次跳动泵出血液的冲击波动传到动脉末梢的传导速度,是判断早期动脉硬化程度的一个无创性检测指标。近年来提出PWV波速度是评价血管硬度的较好指标。Blacher等[12]对530名高血压患者所做的研究提示,PWV>13 mPs作为心血管疾病发生危险性的强预测因子具有很高的应用价值。随着PWV的升高,患者心肌梗死、冠心病、中风、心血管疾病(CVD)以及CVD病死率都随之上升。
本研究发现:维持性血液透析患者的BaPWV平均数值明显高于非透析的慢性肾脏患者群,而且BaPWV异常率明显增高。这一结果证实了血液透析患者确实更容易发生心血管疾病;另外研究也发现,伴有糖尿病的透析患者,其BaPWV异常率增高显著,几乎40%的伴有糖尿病的透析患者起码有一侧肢体BaPWV数值异常。这一结果提示我们,对于维持性血液透析患者,监测其动脉僵硬度尤其重要,特别是伴有糖尿病的透析患者,应及早采取措施控制动脉硬化的进展。
为明确影响维持性血液透析患者BaPWV的相关因素,我们进行了多元线性回归分析,分析结果显示低密度脂蛋白水平、C-反应蛋白水平是动脉僵硬度增加、PWV异常的独立危险因素,而且维持性透析的患者与非透析的慢性肾脏病患者相比较,低密度脂蛋白、C-反应蛋白平均水平也明显增高。这一结果提示我们,在今后的临床工作中,加强透析患者血脂的管理,控制微炎症状态的形成可能至关重要。
ABI是一种有效的反映下肢动脉硬化闭塞症(PAD)血液动力学改变的检测指标,ABI反映管腔的状态,是反映下肢动脉狭窄的敏感指标,提示了主动脉、股动脉和踝动脉的整体僵硬度。ABI的测量近年来已作为筛查外周动脉疾病的重要手段。ABI用于慢性肾功能不全患者下肢PAD的筛查不仅避免创伤和造影剂的肾毒性,而且敏感性和特异性均达95%[13]。有研究显示:40岁以上的肾功能不全患者中下肢PAD患病率为24%[14]。国外研究显示:ABI异常对慢性肾功能不全血液透析患者的病死率和心血管病死率也有一定的预测价值,ABI<0.9的血液透析患者死亡的风险增加4倍,心血管死亡的风险增加5.9倍[15]。
本研究也显示:维持性血液透析患者的ABI异常率明显高于非透析的慢性肾脏病患者,能够诊断下肢动脉硬化闭塞症的血液透析患者比例为11.5%;伴有糖尿病的透析患者能够诊断下肢动脉病的比例高达30%。
总之,充分关注维持性血液透析患者动脉僵硬度情况,早期识别透析患者动脉硬化的危险因素,早期采取干预措施,有利于阻止或延缓透析人群动脉硬化进程。从而改善其心血管预后,减少急性心血管事件的发生。尤其对于伴有糖尿病的透析患者,更需要我们早期干预治疗,及时去除危险因素,改善动脉硬化。
1 McCullough PA,Jurkovitz CT,Pergola PE,et al.Independent components of chronic kidney disease as a cardiovascular risk state:Result from the Kidney Early Evaluation Program(KEEP).Arch Intern Med,2007,167:1122-1129.
2 Cohn JN,Dup rezDA,Grandits GA,et al.Arterial elasticity as part of a comprehensive assessment of cardiovascular risk and drug treatment.Hypertension,2005,46:217-220.
3 Hirsch AT,Haskal ZJ,HertzerNR,等著.杨金刚,王建旗,李觉,等编译.外周动脉疾病诊疗指南.上海:同济大学出版社,2006.2,17,42-45.
4 韩雅蕾,胡大一.踝臂指数对冠心病患者冠状动脉粥样硬化及心血管事件的预测价值.中国民康医学杂志,2006,18:340-343.
5 陈江华.提高血液透析患者长期生存率所面临的挑战.中华肾脏病杂志,2006,22:133-134.
6 中华医学会肾脏病分会透析移植登记工作组.1999年度全国透析移植登记报告.中华肾脏病杂志,2001,17:77-78.
7 Tomiyama H,Koji Y,Yambe M,et al.Braehial2ankle pulse wave velocity is a sim ple and independent predictor of prognosis in patients with acute coronary syndrome.Circ J,2005,69:815-822.
8 Lee AJ,Price JF,RusseⅡMJ,et al.Imp roved p rediction of fatal myocardial infarction using the ankle2brachial index in adtion to conventional risk factors:The Edinburgh Artery Study.circulation,2004,110:3075-3080.
9 Hansen TW,Staessen JA,T0rp-Pedersen C.Prognostic vslus of ateric pulse wave velocity as index of arterial stiffness in the general population.Circulation,2006;133:664-670.
10 Yuanxi XU,Yongquan WU,Dayi HU,et al.The predictive value of brachial-ankle pulse wave velocity in coronary atherosclemsis and peripheral artery diseases in urban Chinese patients.Hypertens Res,2008,31:l079-1085.
11 魏万林,刘文,张薇,等.无创评估大动脉僵硬度方法的临床研究进展.临床荟萃,2008,25:225-227.
12 Blacher J,Fouriner V,Asmar R,et al.Aortic pulse wave velocity as a marker of atherosclerosis in hypertension.CVR,2001,7:420-425.
13 Hiatt WR.Medical treatment of peripheral arterial disease and claudication.N Engl J Med,2001,344:1608-1621.
14 Hare A,Glidden DV,Fox CS,et al.High prevalence of peripheral arterial disease in persons with renal insufficiency.Circulation,2004,109:320-323.
15 Ono K,Tsuchida A.Ankle-brachial blood pressure index predicts allcause and cardiovascular mortality in hemodialysis patients.J Am Soc Nephrol,2003,14:1591-1598.

