脾脏破裂的超声诊断及部分漏误诊病例原因分析
姚显明,何茂春,李 玲
(苍溪县人民医院特检科,四川 广元 628400)
脾脏破裂是临床常见的急腹症之一,在腹部闭合性损伤中居首位[1]。脾脏破裂病情凶险,早期诊断对挽救患者生命具有非常重要意义。通过对我院3年来确诊为脾脏破裂的患者术前超声诊断声像图、术后病理诊断及门诊超声随访进行回顾性综合对比分析,总结经验教训,旨在提高超声对脾脏破裂的诊断准确率。
1 资料与方法
1.1 临床资料
本组病例78例,为我院2010年1月至2012年12月住院患者,确诊脾破裂患者75例(其中男性59例,女性16例,年龄4~82岁,平均年龄45岁)。本组有明确的外伤史75例,无明确外伤史3例。
1.2 仪器与方法
使用SIEMENS-X300PE、东芝SSD-580型彩色多普勒超声诊断仪及便携式B超诊断仪,探头频2.5~6.0 MHz。患者中除2例为前列腺术前超声检查发现自发性脾脏破裂,其余为急诊彩超或床旁超声检查,来院时间10 min至2 h不等。仰卧位探查,必要时辅以右侧卧位。常规行全腹检查,多切面观察脾脏、肝脏及肾脏,重点观察脾脏大小形态、包膜连续性和实质内回声情况、脾脏周围及腹腔有无积液。
2 结果
78例患者中,2例脾脏破裂合并肝破裂及左肾破裂来院20 min后死亡(未手术),急诊手术69例,7例保守治疗。1例刀伤怀疑脾脏破裂者随访1 d 后确诊为脾破裂并腹腔大量积液及2例保守治疗失败后转为手术治疗(由中央型脾破裂转变成真性脾破裂并出现中量腹腔积液)。本组78例患者经手术及超声随访确诊脾脏破裂75例,超声诊断正确70例,超声误诊3例,漏诊1例,部分漏诊1例。腹腔积液72例。
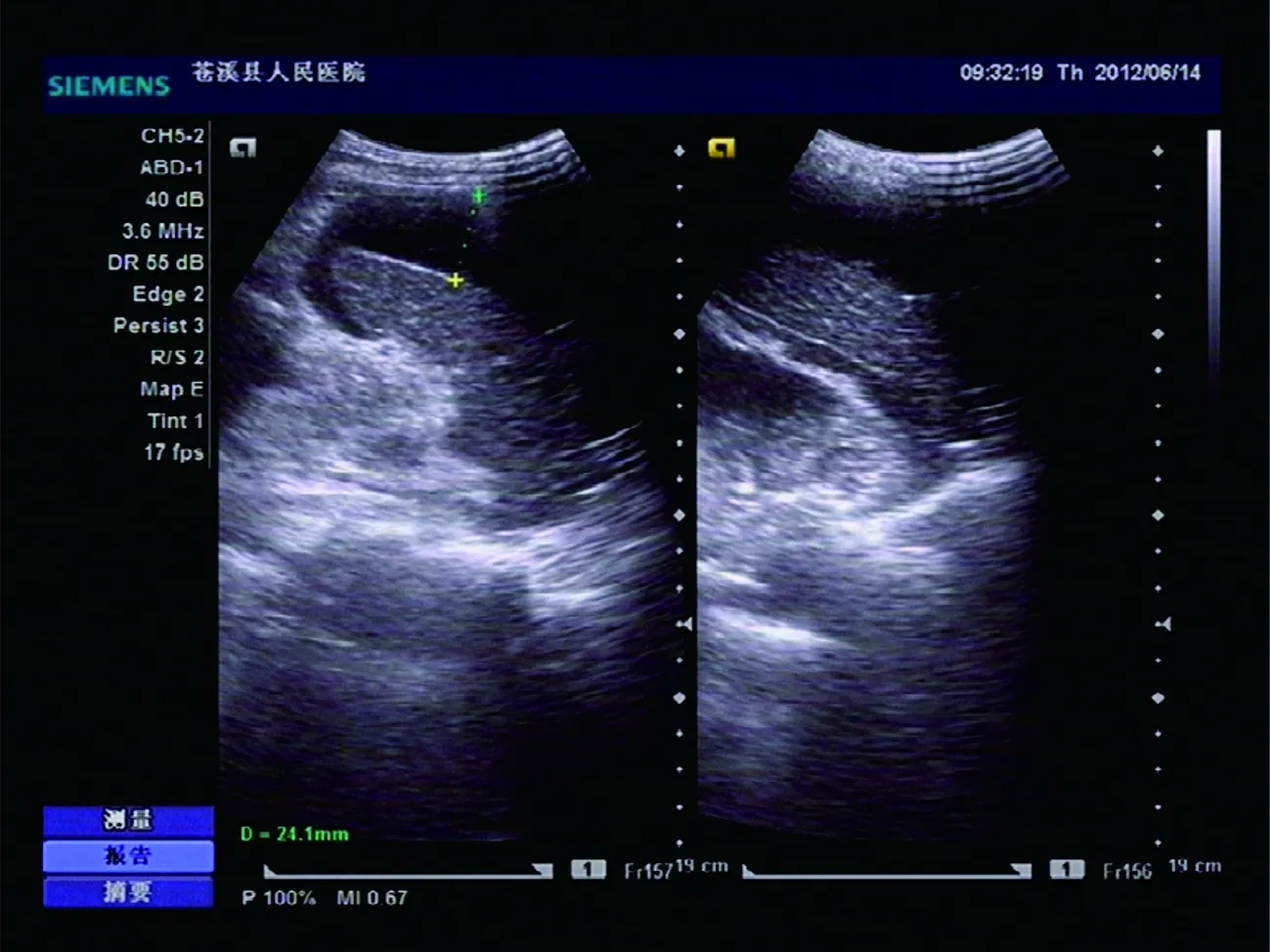
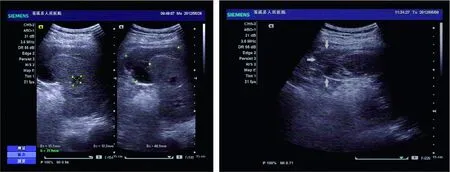
漏误诊情况如下:病例1,外伤后B超发现腹腔积液,脾脏上极实质回声减弱。术中见肝脾未见异常,系肠系膜上小血管破裂,腹腔积血。病例2,外伤后彩色多普勒超声检查见腹腔积液,肝脾未见异常。术中脾脏腹侧面见宽约2 cm、深约2 cm破裂口,破口呈线状,边缘较整齐,见活动性出血。病例3,外伤后5 h床旁超声检查见脾脏一长约1.5 cm裂口,腹腔积液约4.0 cm。术中见:肝脾未见异常,子宫体表面及卵巢上见小破口,有活动性出血,乙状结肠破裂并腹腔积液。病例4,无明确外伤史,左上腹剧痛无法平卧2 h。急诊超声检查见:脾脏大小正常,周围见宽约1.1 cm无回声区包绕(图1),腹腔内未见确切游离液性暗区。超声提示脾脏包膜下积血。次日超声复查见无回声区扩大,下腹腔内见深约3.0 cm液性暗区。急诊术中见:脾脏未见异常,胃体后壁见大小约0.5 cm破口,脾脏周围与膈肌间隙见黄色黏稠脓胎附着,不易剥落。术后诊断:胃穿孔、脾脏周围与膈肌间隙积脓、腹腔积液。病例5,有外伤史,急诊超声发现脾脏实质内见大小约1.0 cm无回声区,超声提示中央型脾脏破裂。患者20 d后复查见脾脏上极包膜下见不规则无回声区,长约6.7 cm,宽约3.2 cm,其内见线条状高回声,实质内见范围约1.5 cm×1.2 cm无回声区(图2A),调阅首次超声图像发现脾脏上极外缘范围约2.0 cm×1.0 cm稍高不均质回声区(图2B),手术证实为包膜下积血,但检查者漏诊。
3 讨论
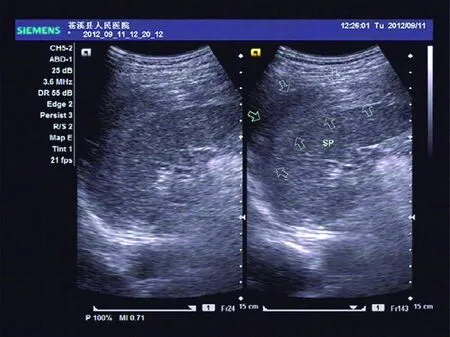
脾破裂分为外伤性脾破裂、自发性脾破裂及医源性脾破裂。外伤性脾破裂占脾破裂总数的85%~90%,而脾破裂占闭合性腹部外伤的20%~40%[2-3]。根据病理及破裂位置又分为真性脾破裂、中央型脾破裂及脾包膜下破裂,而真性脾破裂最常见[4-8]。本组确诊病例中有明确外伤史75例,无明确外伤史3例。脾破裂因破裂部位及范围大小表现各异。真性脾破裂和中央型脾破裂可表现为脾脏形态失常或正常,体积增大或正常,实质内见不均匀高回声区、弱回声区、无回声区或混合性回声区,边界不规则。两者区别在于前者有脾包膜破裂,多数病例伴有腹腔积液。包膜下脾破裂外形失常或正常,体积增大,包膜下见“月牙形”高回声(图3)、弱回声或无回声,部分因血肿压迫可使脾脏表面凹陷。需要注意的是中央型和包膜下脾破裂可因出血增多致包膜破裂而成为真性脾破裂。
我们调阅超声检查图像资料、术后病理及超声随访后分析,病例1,误诊原因是因为脾脏上极受肺气及肋骨干扰,把伪像误认为是脾脏破裂。病例2,是破裂口整齐,出血直接排入腹腔,未在脾脏实质内形成血肿而漏诊。病例3,是把脾脏切迹误认为是破裂口。病例4,是因胃穿孔致脾脏与膈肌间出现局限性脓肿,超声检查时只注意到脾脏周围的声像改变。虽患者起病急无发烧症状,但忽略了患者无外伤史、不能平卧及疼痛难忍拒按等临床表现,未给予仔细分析而出现误诊。病例5,是因破裂口位于脾脏边缘,血肿呈高回声,检查时因经验不足只注意到实质内部回声的变化,把脾脏上极边缘处的高回声血肿误认为脂肪等组织而漏诊。
通过对75例脾破裂回顾性分析,总结出如下几点经验:(1)要多切面仔细扫查,必要时变换体位、嘱患者深吸气使脾脏位置相对下移减少肺气干扰及避开肋骨等措施尽量减少盲区及伪像。细心观察,避免把脾切迹误认为破裂口。脾切迹边缘整齐光滑,而脾脏破裂口不整齐以及破裂口周围实质回声改变有助于辨别诊断。对脾脏线性破裂的诊断有很大难度,因裂口边缘较整齐,实质内回声无明显改变,出血直接进入腹腔,可结合腹腔穿刺及剖腹探查明确诊断。有条件的医院可开展超声造影,提高脾脏破裂的检出率[9-11]。超声造影时可见造影剂从破裂口处流出进入包膜下或腹腔,并可清晰显示破裂口,脾切迹无造影剂溢出。(2)不仅要详细检查,还要结合病史、症状体征及腹腔穿刺以减少漏误诊的发生。初次检查未发现脾脏破裂的患者要注意复查,把前后检查的超声图像对比分析,对有些假阴性患者及迟发型脾破裂可提高检出率。外伤患者要常规检查是否有腹腔积液,对发现腹腔积液的患者应再次重点观察肝脾等实性器官有无破裂声像表现。(3)超声诊断脾破裂时还要与脾囊肿、脾梗死、脾脏肿瘤等鉴别。另外我们发现部分中央型脾破裂口小时可出现较小的无回声区,彩色多普勒血流显像(color doppler flow imaging,CDFI)见无回声区内出现彩色血流信号(图4),不要误认为是脾内的正常血管。
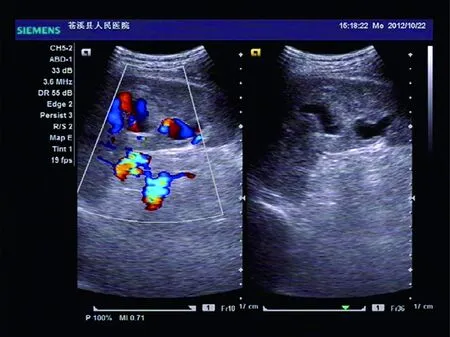
这与外伤所致假性动脉瘤或动静脉瘘有关[12-14],形成假性动脉瘤时,CDFI示瘘口处为连续双向血流,脉冲多普勒示瘘口处为连续性双向频谱,血流速度减低或不明显,阻力指数可增高。形成动静脉瘘时CDFI示瘘口处为连续性单向血流,脉冲多普勒示瘘口处高速湍流样连续性单向频谱,阻力指数低。
总之,超声检查具有无创、方便、敏感性高及可重复性好等优点,是影像学检查中诊断闭合性腹部损伤的首选方法。检查中要仔细观察器官声像图改变、结合病史及相关临床资料做出准确诊断,最大限度减少漏误诊的发生,及时准确为临床诊断及治疗方案选择提供重要依据。
【参考文献】
[1] 王纯正,徐智章.超声诊断学[M].第2版,北京:人民卫生出版社,2004.179
[2] 徐智章,主编.现代腹部超声诊断学[M].第2版,北京:科学出版社,2008.225-227
[3] 昊在德.外科学[M].第6版,北京:人民卫生出版社,2003.425
[4] 李 娜,丁 晶,朱昱思,等.脾脏破裂超声图像特点分析(附120例)[J].临床超声医学杂志,2009,11(3):211-212
[5] 钟 海,施平声.外伤性脾破裂87例临床分析[J].川北医学院学报,2003,18(3):130-131
[6] 刘覃俊.超声诊断脾脏破裂58例分析[J].中华综合临床医学杂志,2006,8(3):30
[7] 马 珊.超声诊断脾脏破裂声像图特点分析[J].昆明医学院学报,2010,31(10):142-143
[8] 高 宏,高 赢,许颖婷,等.超声诊断闭合性脾脏破裂临床分析[J].黑龙江医学,2010,34(5):371-372
[9] 张惠琴,梁峭嵘,唐 杰,等.超声造影在脾脏诊断及随访中的价值[J].中国超声医学杂志,2007,23(10):777-779
[10] 黄春燕,梁 彤,梁峭嵘,等.超声造影在脾脏外伤诊断中的价值[J].临床超声医学杂志,2008,10(5):228-230
[11] 霍敏中,梁 彤.超声造影在脾脏外伤鉴别诊断中的价值[J].临床超声医学杂志,2010,12(5):337-338
[12] 周 超,胡 苏.超声诊断脾脏外伤致脾动静脉瘘2例[J].中国医学影像技术,2008,24(Suppl.1):204
[13] 夏 栋,沈海平.增强CT在创伤性内脏假性动脉瘤诊断中的价值[J].浙江创伤外科,2012,17(6):851-852
[14] 段云友,刘 禧,袁丽君,等.多普勒超声对创伤性动静脉瘘的诊断及鉴别诊断[J].中华超声影像学杂志,2004,13(11):825-827

