急性心肌梗死患者急救绿色通道运行现状分析及对策
赵树娟 ,孙 晔 ,张 华 ,柴枝楠 ,张国虹 ,王婷婷 ,许春娟
(中日友好医院 a.急诊科;b.护理部,北京 100029)
早期经皮冠状动脉介入治疗(percutaneous transluminal coronary intervention,PCI) 可最大限度地改善急性心肌梗死 (acute myocardial infarction,AMI)患者的预后,而患者从进入医院到首次球囊扩张(door to baloon,DTB)的时间与院内病死率明显相关[1]。急性心肌梗死绿色通道是指医院接诊急性心肌梗死进入医院到首次球囊扩张时间≤90 min,从而使急性心肌梗死患者得到及时救治[2]。绿色通道的开通反映了现代治疗心肌梗死的最新策略,及多部门间的协作能力,是医院医疗、科研及管理水平的综合体现,急诊护士在绿色通道运行中起着重要作用。本研究旨在以急性心肌梗死患者的抢救时间分布为线索,了解我院急性心肌梗死绿色通道的实际运行现状及急诊护士在绿色通道运行中的作用,从而探讨畅通急性心肌梗死绿色通道的对策。
1 对象与方法
1.1 研究对象 选择2012年1月—2013年2月,我院急诊抢救室收治的符合急性心肌梗死诊断标准,并通过急性心肌梗死绿色通道紧急送入导管室或CCU的患者。
1.2 资料收集方法 根据我院急性心肌梗死急救绿色通道救治流程自行设计数据收集表,回顾性查找急性心肌梗死患者的门急诊病历,详细摘抄患者信息:姓名、性别、年龄等一般资料;急性心肌梗死首发症状、急性心肌梗死发作时间、就诊时间、就诊方式等就诊情况;特别护理记录单及病程记录上所记录的各抢救环节的时间信息。
1.3 调查指标 急性心肌梗死发作时间、心电监测时间、吸氧时间、第1张心电图的时间、静脉采血时间、静脉通路建立时间、静脉用药时间、口服给药时间、低分子肝素注射时间、心内科会诊时间、急诊总停留时间、患者从进入医院到首次球囊扩张的时间。
1.4 统计学方法 将所获取的数据资料全部录入SPSS 16.0,利用中位数、四分位数间距、频数及率进行统计描述。
2 结果
2.1 研究对象的基本资料及首发症状 符合纳入标准的患者共205例,其中可获得门急诊病历的为194例,男性154例(占79.4%)、女性40例(占 20.6%);年龄(59.4±12.6)岁,其中 30~39 岁 8 例(占 4.1%),40~49岁 44例(占 22.7%),50~59岁 51例(占 26.3%),60~69岁 48例(占24.7%),70~79岁 30例(占 15.5%),80~89岁 11例(占 5.7%),90岁以上 2例(占 1.0%);112例患者(占57.7%)由急救车直接送入抢救室,82例患者(占42.3%)自行就诊并经分诊及诊室初步诊断后送入抢救室;首发症状为胸痛并向颈、肩及背部等处放射的患者为56例(占28.9%),单纯胸痛患者为39例(占20.1%),胸痛伴胸闷患者为31例(占16.0%)(见表1);急性心肌梗死症状出现时间四分位数间距为 2~8 h,(11.6±27.7)h, 中位数为 4 h;61例患者(占31.4%)转入CCU,133例患者(占68.6%)转入导管室;急诊停留期间,2例发生室性颤动,3例发生呼吸心跳骤停,1例发生心动过缓,经有效抢救后4例转入导管室,2例转入CCU。

表1 急性心肌梗死患者首发症状(n=194)
2.2 急性心肌梗死患者急诊停留时间 急性心肌梗死患者在急诊总停留时间的中位数为70 min,四分位数间距为(52.8~97.8)min;经急诊抢救室转入导管室行PCI治疗的患者的进入医院到首次球囊扩张时间的中位数为65 min,四分位数间距为(50.0~85.0)min;转入导管室及CCU的急性心肌梗死患者急诊停留时间的分布,见表2。
2.3 急性心肌梗死患者抢救时间分布情况 自行就诊的患者从分诊台到抢救室的时间中位数为5 min,四分位数间距为(3.8~6.0)min。全部急性心肌梗死患者的心电图、静脉通路建立、口服用药(阿司匹林、波立维)及皮下注射低分子肝素等重要抢救措施的实施地点见表3;各项抢救措施的时间分布见表4、表5(各项抢救措施时间以患者进入急诊科为起点计算)。
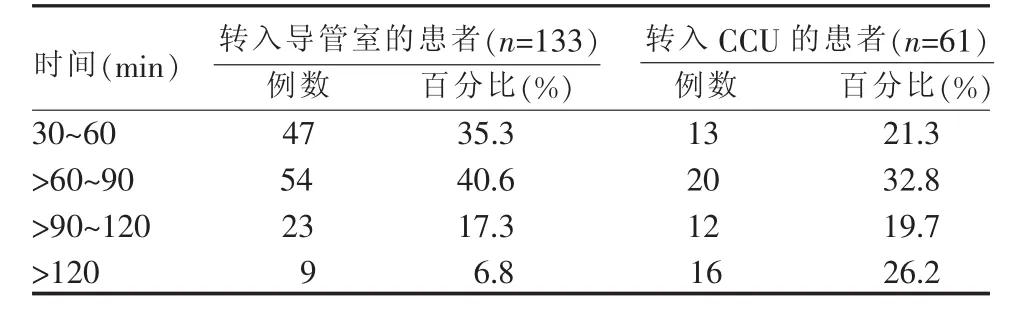
表2 急性心肌梗死患者急诊总停留时间
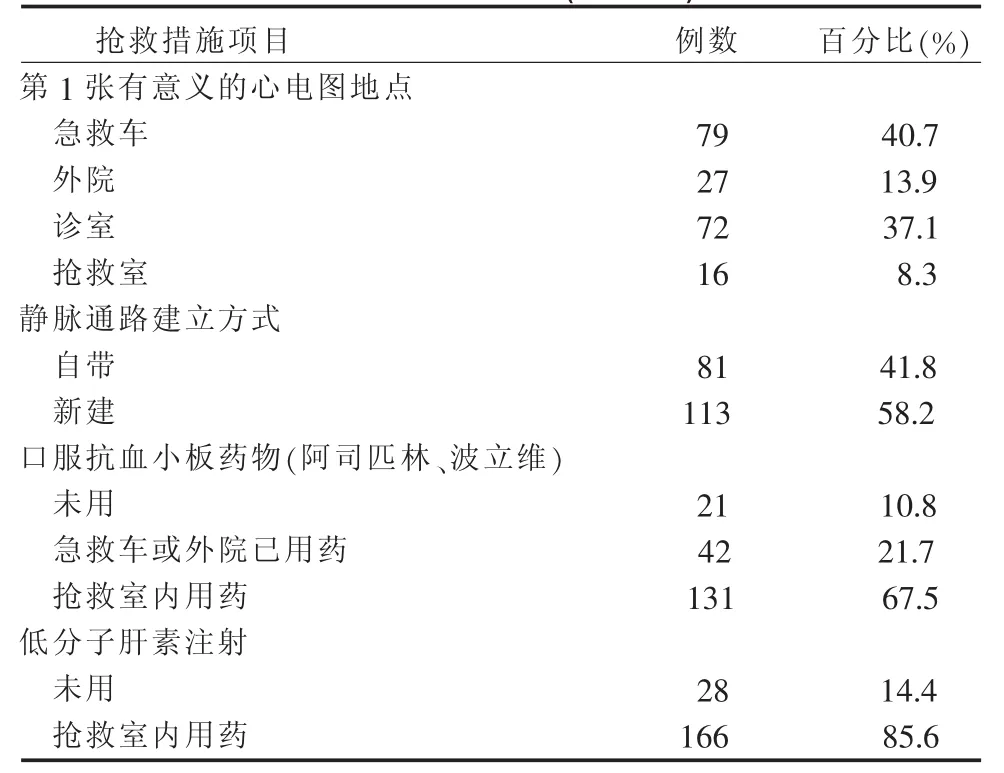
表3 急性心肌梗死患者重要抢救措施实施地点等情况(n=194)

表4 转入CCU监护的急性心肌梗死患者抢救时间分布(n=61)

表5 转入导管室行紧急经皮冠状动脉介入治疗的急性心肌梗死患者抢救时间分布(n=133)
3 讨论
3.1 我院急性心肌梗死绿色通道运行现状评价
3.1.1 急性心肌梗死患者的救治符合急性心肌梗死绿色通道的时间要求,我院急性心肌梗死绿色通道运行良好 我国卫生部医管司于2011年颁布的《三级综合医院评审要素与方法说明》对急诊绿色通道的相关评价标准中,要求急性心肌梗死患者到达医院后应在10 min内完成首次心电图检查,获得心肌酶检测报告的时间应小于60 min,给予阿司匹林及氯吡格雷口服药的时间应在心电图后10 min以内。急性心肌梗死患者在“绿色通道”停留时间,A级为优秀(小于60 min),B级为良好(小于90 min),从而使发生急性心肌梗死的患者得到最及时的静脉溶栓或急诊PCI治疗[2]。2012年1月—2013年2月,我科所接收的全部急性心肌梗死患者的急诊总停留时间中位数为70 min;转入导管室行冠脉造影及PCI治疗的133个急性心肌梗死病例,其进入医院到首次球囊扩张时间中位数为 65 min,四分位数间距为(50.0~85.0)min,进入医院到首次球囊扩张时间A级为47例(35.3%),B级 54例(40.6%),即共有 101例(75.9%)急性心肌梗死患者的救治符合急性心肌梗死绿色通道的时间要求,我院急性心肌梗死绿色通道运行良好。同时,本研究结果还表明,准确高效的护理工作是急性心肌梗死绿色通道畅通无阻的重要因素之一,我院急诊护士在接收急性心肌梗死患者后立即给患者以心电血压监测及适当流量的氧气吸入,遵医嘱留取静脉血标本并立即送检,3 min内完成心电图检查,10 min内建立外周静脉通路并按医嘱静脉用药,18 min内给患者口服抗凝、抗血小板药物,30 min内予以皮下注射低分子肝素,完成急诊相关必要治疗后,抢救室护士为拟进入导管室行介入治疗的患者做好备皮等术前准备,并随同医生共同将患者送入导管室,保障了患者各个抢救环节的畅通,为患者的冠脉再通争取了宝贵的时间,这有赖于对急诊护士的系统化培训、规范化的护理路径及制度流程的制定和使用、科学化的科室管理及医务人员不断强化的时间意识和主动性[3-5]。
3.1.2 我院急性心肌梗死绿色通道的运行虽已逐步改进,但仍与美国有差距,其通畅程度仍需进一步改善 国外研究者对29 222例ST段抬高性心肌梗死患者的研究表明,进入医院到首次球囊扩张时间与院内病死率明显相关,如进入医院到首次球囊扩张时间≤90 min,院内病死率仅为3%,而在91~120 min、121~150 min和>150 min治疗病死率分别为4.2%、5.7%和7.4%[6]。因此,国内外都将进入医院到首次球囊扩张时间作为评价医院急性心肌梗死救治水平的直接标准[7],我院急性心肌梗死绿色通道的运行虽已逐步改进,但仍与美国有差距,其通畅程度仍需进一步改善。美国心脏协会 (American Heart Association,AHA)对美国急性心肌梗死患者救治2005年与2010年的比较结果表明,2010年美国已有91%急性心肌梗死患者的进入医院到首次球囊扩张时间控制在90 min之内 (2005年44%);70%进入医院到首次球囊扩张时间小于75 min(2005年27%),进入医院到首次球囊扩张时间的中位数从96 min下降至64 min[8]。在对急性心肌梗死患者的救治中应始终保持“时间就是心肌,时间就是生命”的理念,这也对急诊护士提出了更高更新的要求。
3.2 急性心梗绿色通道运行中存在问题的干预对策
3.2.1 缩短患者院外时间延误是加快绿色通道运行的前提 从患者出现急性心肌梗死症状开始到来我院就诊的时间中位数为4 h,而国外研究者已经证实非ST段抬高性心肌梗死患者从出现症状到PCI治疗的时间小于3 h则其病死率和心衰的发生率处于较低水平,而且这个时间的长短直接影响着急性心肌梗死患者结局的好坏[9]。因此,缩短院外时间延误是急性心肌梗死急救绿色通道运行的前提,将“绿色通道”起点延伸至患者发病时刻意义重大。分析患者院外时间延误的原因及解决对策为:(1)患者缺乏心肌梗死相关知识,不了解及时就医对其预后的重要意义。因此,在建设绿色通道的同时,护理人员应重视对社区人群的健康教育,指导其准确识别急性心肌梗死症状,提高其对急性心肌梗死的重视程度,并及时选择合适的医院就诊,以缩短心梗患者的院前时间延误,提高救治成功率。(2)首诊医院没有PCI能力及资格,医生诊断能力有限,不能及时有效地判断病情并做出正确决策,从而造成转诊时间延误。应加强对基层医师及护理人员的培养,提高其对急性心肌梗死患者的诊断能力和急救意识,减少时间的浪费。
3.2.2 加强急救中心与急诊科沟通协作,以增进配合 本研究数据显示,由急救中心送入我院的112例患者中,仅有79例(40.7%)患者在急救车上做了心电图检查,仅有81例(41.8%)患者在院前已建立静脉通路,急救中心在转运心肌梗死患者时大多不提前电话通知我院急诊科。对于由急救中心负责院前急救的地区,如果急救中心在第一时间为患者做心电图检查,并建立有效的静脉通路,可以促进医生尽早做出明确诊断并保障患者早期药物治疗的顺利进行;急诊科在接收患者前,如若收到急救中心的通知则可以根据患者病情提前准备好相关仪器设备,及做好人员准备,并提前联系心内科医生,从而缩短患者救治中各个环节的时间。这提示临床需进一步加强与急救中心的沟通协作,确保绿色通道畅通。
3.2.3 加强急诊科与心内科的配合,缩短入导管室前的等待时间 我院心内科医生来会诊时间中位数为20 min,原因包括急诊医师未及时约请会诊及会诊医师会诊不及时2个方面。因此,应加强对急诊科医师的培训,增强其病情诊断能力,以缩短约请心内科会诊的时间,同时应强化心内科会诊医师的时间观念;通过抢救时间分布可见我急诊科可以在较短的时间内对急性心肌梗死患者实施全部抢救措施,但患者进入导管室之前的等待时间即导管室的准备时间却较长,这是进入医院到首次球囊扩张时间的一个关键影响因素,急诊科与心内科之间的配合有待进一步加强。国外有研究者提出急救中心在院前直接通知导管室做好准备可大大缩短进入医院到首次球囊扩张时间[10]。各医院可借鉴国外先进经验,加强急诊与心内科以及导管室的配合,接到急救中心电话后,在患者未进入急诊前就启动导管室的准备工作,从而为患者争取更多的时间。
3.2.4 建立进入医院到首次球囊扩张时间监控及反馈机制,加强质控及监管 我院尚未建立进入医院到首次球囊扩张时间监控及反馈机制,缺乏相应的质量控制和监管,不利于医务人员及管理者了解绿色通道运行现状,相关制度和流程缺乏持续改进和更新。急性心肌梗死绿色通道的运行中,急诊护士的基本任务不仅是完善各项准备,及时准确地配合患者抢救,帮助急性心肌梗死患者安全迅速地转运到导管室或CCU,还应对进入医院到首次球囊扩张时间做好监控,协调各环节间的快速衔接,建议通过计算机软件或网络随时监控急性心肌梗死患者紧急救治中各个重要环节的耗时情况及患者在绿色通道中的总停留时间[7],更直接地发现并分析和改进影响绿色通道畅通的环节、制度及流程等影响因素,以保障绿色通道的畅通无阻。
[1]杨易兴,林兆奋,赵 良,等.关于加强二三级医院急诊绿色通道建设的指导意见[J].中国急救医学,2003,23(5):1333.
[2]中华人民共和国卫生部医管司,中国医院协会.三级综合医院评审要素与方法说明[M].北京:人民卫生出版社,2011:39-40.
[3]程宝珍,张小红,牛 娟.急诊全程优化护理在抢救AMI患者中的应用[J].护理学杂志,2012,27(5):9-11.
[4]陈湘玉,沈 红,曹巧兰.护理路径在急诊冠状动脉介入治疗绿色通道中的效能初探[J].护理研究,2010,24(3):790-792.
[5]王桂美,邬培英,窦桂珍.开通AMI绿色通道护理模式的探讨[J].护士进修杂志,2011,26(11):979-980.
[6]McNamara R L,Wang Y,Herrin J,et al.Effect of Door-toballoon Time on Mortality in Patients with ST-segment Elevation Myocardial Infarction[J].J Am Coll Cardiol,2006,47(11):2180-2186.
[7]沈卫峰.《急性ST段抬高型心肌梗死诊断和治疗指南》解读[J].国际心血管病杂志,2010,37(6):321-323.
[8]Krumholz H M,Herrin J,Miller L E,et al.Improvements in Door-to-Balloon Time in the United States,2005 to 2010[J].Circulation,2011,124(9):1038-1045.
[9]Shiomi H,Nakagawa Y,Morimoto T,et al.Association of Onset to Balloon and Door to Balloon Time with Long Term Clinical Outcome in Patients with ST Elevation Acute Myocardial Infarction Having Primary Percutaneous Coronary Intervention:Observational Study[J].BMJ,2012,344(23):3257.
[10]Nallamothu B K,Bradley E H,Krumholz H M.Time to Treatment in Primary Percutaneous Coronary Intervention[J].N Engl J Med,2007,357(16):1631-1638.

