PCN应用于肾脏开放手术后复发结石病例的疗效评估
张慧民 裴 琼 崔海军 王 琳 刘建辉 高 彬 才胜勇 陈沛林
(唐山工人医院泌尿外一科,河北 唐山 063000)
在治疗上尿路结石中,经皮肾镜取石术(PCN)作为腔内泌尿外科技术的一个重要部分,逐渐取代传统开放手术,是治疗复杂性肾结石首选微创方法〔1〕。与开放手术相比具有创伤小、恢复快等优点,如既往行开放手术术后复发结石,由于手术所致瘢痕、周围组织粘连及肾脏与周围脏器关系变化,或患者本身身体条件不能耐受较大创伤,而增加二次开放手术难度及风险。本文就唐山工人医院采用PCN技术治疗既往有开放手术复发结石患者,与同期无开放取石患者相比进行对照观察。
1 资料与方法
1.1 临床资料 选择2010年1月至2012年1月我院198例行PCN患者,分为既往有肾开放手术病史组(有开放手术史组)46例,无手术病史组(无开放手术组)98例两组肾结石患者(基本情况见表1)。患者在接受PCN手术前均行泌尿系彩超、双肾CT及静脉尿路造影(IVU)评价结石大小、位置及评估肾分泌功能。既往有开放手术患者需行腹部CT检查三维成像,以明确肾脏及周围脏器关系。
1.2 手术方法 患者均采用腰硬联合麻醉方式,手术均逆行留置输尿管F5导管,以便形成“人工肾盂积水”,以有利于穿刺。并应用B超行定位引导穿刺。在11肋间或12肋下缘肩胛线和腋后线范围内选择最佳穿刺角度。将18G穿刺针穿入肾盏,证实进入到目标肾盏或结石后留置硬导丝,沿导丝由 F8筋膜扩张器扩张通道F16~18,置入 F9.8输尿管镜观察,看清结石后使用瑞士EMS弹道碎石系统碎石,必要时沿硬导丝继续扩张到“标准通道”〔2〕以利于冲洗液的循环和已碎结石排出,冲洗、钳夹加快结石排出。根据结石情况建立通道数量,待肾盂无残存结石后,找到输尿管肾盂连接处向输尿管内置入斑马导丝,沿斑马导丝置入F6输尿管支架管。留置 F16肾造瘘管。术后3~7 d复查腹平片(KUB),必要时复查CT等,指导下一步治疗。术后需行2次手术,间隔7~10 d。术后2 w拔出肾造瘘管(若穿刺通道出血造瘘管留置时间可延长)。
记录手术时间、残石率、住院时间,术后复查血常规及白细胞介素-6(IL-6),若结石>5 mm残留结石被认为为结石未取净〔3〕。必要时2次手术治疗或可配合ESWL治疗。一般在术后2~4 w拔出输尿管支架管。
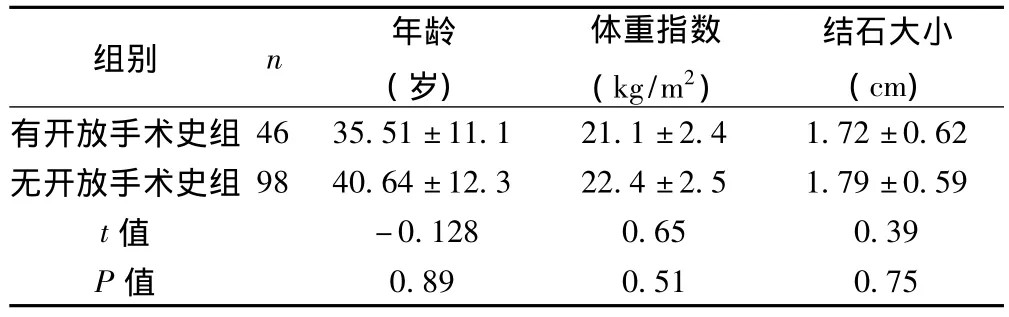
表1 患者基本情况
1.3 统计学方法 应用SPSS13.0统计软件进行分析,计量资料用±s表示(非正态分布数据计算位数M),组内正态分布数据比较采用方差分析,两两比较采用LSD法,非正态分布数据采用个相关样本的非参数检验(Friedman检验),两两比较采用相关样本非参数检验;组间正态分布数据比较采用成组t检验,非正态分布数据采用两独立样本非参数检验。计数资料采用非校正及校正χ2检验。
2 结果
所有患者均为Ⅰ期穿刺成功。在有开放手术史组中有2例因穿刺后出血影响手术而改为Ⅱ期取石治疗。在2次干预治疗中有开放手术史组有5例再次行PCN,8例行体外震波碎石治疗。而无开放手术史组中5例再次行 PCN,6例行体外震波碎石治疗。再经过2次干预治疗后拔出输尿管支架管时复查(结合 B超和 CT检查)清石率两组分别为91.1% 和93.8%。术后住院时间和患者术后开始下床活动时间均无差别。术后为了患者安全避免术后拔管时间无特殊原因均在术后2 w拔出。其中有开放手术史组1例在拔造瘘管后造瘘口出血,行肾动脉栓塞。穿刺过程中未出现损伤胸膜及肠道等。手术时间、取石率、住院时间,血常规血红蛋白(Hb)变化及术后1 h C反应蛋白(CRP)变化差异均无统计学意义(P<0.05)。见表2。
表2 两组治疗情况(±s)

表2 两组治疗情况(±s)
组别 n 手术时间(h) 住院时间(d) 取石率(%) 术后Hb变化(g/L) CRP变化(uIU/ml)有开放手术史组 46 1.43±0.89 10.16±2.99 94.1 17.04±6.31 11.05±2.75无开放手术史组 98 1.24±0.78 11.05±2.75 96.8 13.93±5.93 10.16±2.99 t(χ2) -0.75 1.01 -0.52 -1.77 1.01 P值0.45 0.34 0.47 0.88 0.34
3 讨论
目前PCN技术在主要城市已逐步成熟,但在周边地区仍然是不是轻而易举就能做到的。结果,许多肾结石病人仍然应用传统开放性手术治疗。但肾结石的复发率较高,一些人需要接受二次手术。
PCN是治疗肾结石的主要方法,不仅减少痛苦,还可以控制治疗费用。建立经皮肾镜工作的通道是PCN的关键步骤。由于曾行肾脏开放取石患者,手术创伤所造成肾脏周围组织的粘连及手术瘢痕形成,肾脏内部血管及集合系统解剖位置变化,甚至一些肾盏流出道梗阻,导致一些目标肾盏不能显影,这使给选择建立通道位置及穿刺扩张过程造成很大困难〔4,5〕。二次手术中穿刺最主要的困难来自通道的扩张,建议采用肋间通道进入肾脏〔6〕。
在穿刺过程中,由于瘢痕硬化可导致扩张通道时,改变穿刺方向,造成通道的丢失,容易出现副损伤,在寻找结石过程中,镜体的摆动,肾盏容易撕裂〔7〕。因B超引导穿刺部位选择远离瘢痕区,增加了多通道的几率,进而也增加了穿刺出血几率。而且内部结构例如肠道移位更增加了穿刺点的选择困难。必要时可通过改变穿刺体位(如侧卧位或斜侧卧位)来避开瘢痕或肠道。穿刺成功后置入导丝,并应用 B超来动态观察导丝的方向,穿刺扩展的过程中也应用B超适时监测,保证筋膜扩张器的穿刺扩张的方向。筋膜扩张扩张要旋转推进,减少扩张阻力。由于肾脏周围组织结构粘连及肾脏集合系统狭窄等变化,避免在碎石过程中减少镜体的摆动,所造成肾盏撕裂,必要时可建立多通道。手术前所留置F5输尿管即可形成人工肾积水,可以阻止结石移入输尿管内及方便寻找肾盂输尿管连接部。
PCN治疗复杂复发结石患者有独特优势,特别是有肾开放手术病史后的复发结石。不仅减少手术风险,而且在治疗费用上也明显降低。所以PCN在治疗既往有肾开放手术史结石患者的理想方法。本研究也证实了其安全性和临床疗效。
1 Yuhio MP,Ko R.The current status of percutaneous nephrolithotomy in the management of kidney stones〔J〕.Minerva Urol Nefrol,2008;60(3):159-75.
2 曾国华,李 逊,何朝辉,等.微创经皮肾取石术和和传统经皮肾镜取石术对肾皮质损伤的比较〔J〕.中华实验外科杂志,2004;21(12):1551-2.
3 Rana AM,Mithani S.Tubless percutaneous nephrolithotomy:call of the day〔J〕.J Endourol,2007;21(2):169-72.
4 Lojanapiwat B.Previous open nephrolithotomy:does it affect percutaneous nephrolithotomy tech-niques and outcome〔J〕?J Endourol,2006;20(1):17-20.
5 Kurtulus FO,Fazlioglu A,Tandogdu Z,et al.Percutaneous nephrolithotomy:primary patients versus patients with history of open renal surgery〔J〕.J Endourol,2008;22(12):2671-5.
6 Margel D,Lifshitz DA,Kugel V,et al.Percutaneous nephrolithotomy in patients who previously underwent open nephrolithotomy〔J〕.J Endourol,2005;19(10):1161-4.
7 Gupta NP,Mishra S,Nayyar R,et al.Comparative analysis of percutaneous nephrolithotomy in patients with and without a history of open stone surgery:single center experience〔J〕.J Endourol,2009;23(6):913-6.

