髌股关节炎诊断及治疗的研究进展
刘继军 武琪 王永贵 武永刚
(内蒙古巴彦淖尔市医院脊柱关节科,内蒙古临河015000)
髌股关节炎是一种常见疾病,是膝关节疼痛的常见原因,以女性多见[1,2]。一项针对100具年龄≥65岁尸体的研究发现,髌股关节炎的发病率高达79%[3]。由于髌股关节结构复杂、病因多样,以及对软骨再生和膝关节生物力学的认知不足,髌股关节炎一直被认为难以治愈。膝外翻和髌骨或滑车先天性发育不良可加速髌股关节炎发生,胫骨旋转不良及不典型增生、股四头肌受力方向异常也会影响其进展[4]。目前,髌股关节炎的治疗方案很多,如何根据每个病例的特点选择适当的治疗方法尤为重要。本文对髌股关节炎诊断、治疗等相关问题作一综述。
1 病因
髌股关节是一个独特而复杂的结构,由静态元素(韧带和骨骼)和动态元素(神经肌肉系统)组成,内、外侧髌股关节和韧带维持关节的静态稳定[5]。下肢力线包括膝关节内、外翻,股、胫骨对线及股骨旋转,均可影响关节的稳定性。膝关节与骨盆的位置关系是另一个膝关节的稳定因素。因此,髌股关节异常可能与一种或多种因素相关[6]。髌骨的关节软骨与其他关节相似,包括固体相和流体相,其中流体相主要由胶原蛋白及葡萄糖胺聚糖组成。当关节面处于负载状态时,流体相逐渐分配至固体相[7]。任何引起流体相损失的因素均可导致胶原纤维更高的应力和更大的脆性,最终导致关节软骨破坏[8]。
髌股关节炎主要是由于滑车和髌骨磨擦造成的髌股关节软骨缺损,磨损最常见于髌骨外侧面[6],说明髌骨外侧面比中央或内侧面更容易超负荷。髌股关节炎可由横向小关节排列不齐或倾斜引起,髌骨轨迹异常导致膝前疼痛、髌骨半脱位或倾斜、异常Q角或股骨远端旋转;引起髌股关节炎的原因还包括滑车发育不良、Q角增大继发软组织劳损、股内侧肌发育不良合并外侧髌股韧带挛缩、内侧髌骨韧带缺如等[9]。髌骨和滑车关节内骨折是髌股关节炎的危险因素之一,这类髌股关节炎的进展速度很快。其病因还包括关节不稳定、骨关节炎、炎症性关节炎、肥胖及遗传因素[10]。
2 临床表现
髌股关节炎并无特征性症状,膝前疼痛是患者最常见的主诉。上下楼梯、爬山、从坐姿站立、跪或蹲均可能导致疼痛加剧,有时可听到摩擦音或捻发音,有时出现病变髌骨、滑车摩擦所致的骨性绞锁现象。Iwano等[11]评估患者的7项活动能力,计算其日常生活活动(activities of daily living,ADL)评分。如无不适症状,每项得2分;出现症状但不明显,得1分;出现症状且严重,得0分,7项最高14分(表1)。4分以下诊断为髌股关节炎合并股骨胫骨关节病;5~9分,诊断为单纯髌股关节炎。而ADL评分与影像学表现和疾病严重程度并无明显相关性。
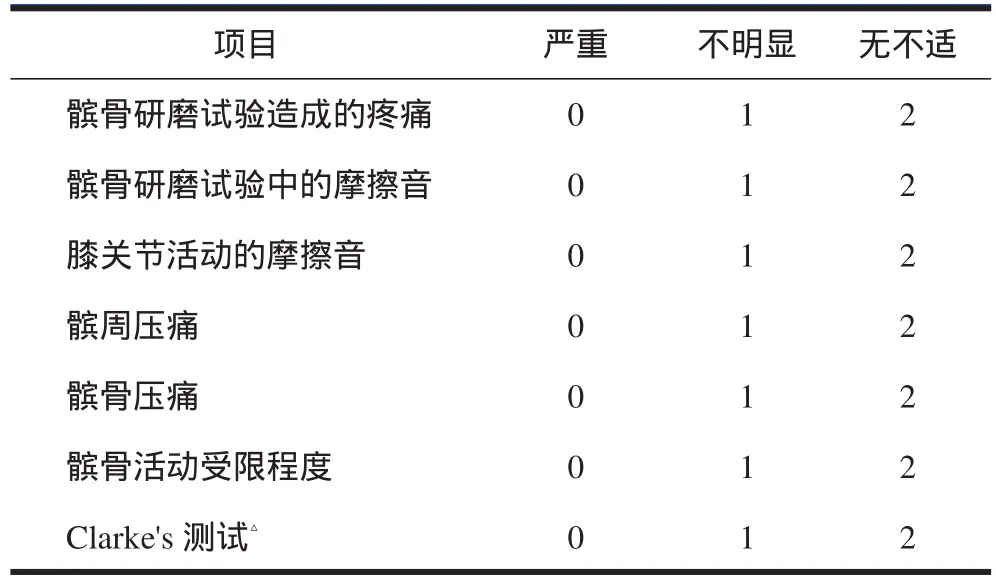
表1 ADL评分标准
上述体征往往不具有特异性,同样可提示有髌骨软化和关节腔积液。Leslie和Bentley[12]报道,如股四头肌肌腱比正常增加2 cm提示关节腔积液;髌骨下捻发音是髌骨软化症的重要临床表现。髌骨内侧或外侧压痛(检查者将手指放在髌骨外侧或内侧缘,以适当力量按压髌骨引起髌股关节疼痛)是髌股关节炎的重要体征[13],关节病变的部位可根据屈膝时在髌股关节表面施加压力引起疼痛的部位确定。此外,应注意观察患者的站立姿势和步态,以确定是否存在高位髌骨和外翻足,某些情况下可能是膝前疼痛的原因。
3 诊断
3.1 XX线片检查
站立负重侧位X线片可以发现髌骨的增生及软骨损伤,但不能详细评价髌股关节内外侧间隙的损伤程度;同时结合45°Rosenberg相[14]以及标准Merchant轴位相可评估髌股关节及股骨胫骨关节,因为股骨和胫骨之间的间隙未被遮挡;25°~30°轴位片可评估近端髌股关节及髌骨和滑车之间的接触面积。根据45°轴位相,髌股关节炎的严重程度分为4级:1级,关节间隙变窄接近3 mm;2级,关节间隙略<3 mm,没有骨性接触;3级,小于关节面1/4的骨性接触;4级,整个关节面的骨性接触。
3.2 其他影像学诊断方法
CT检查可发现髌骨外侧半脱位或股骨滑车发育不良髌股关节炎的轨迹异常信号[15]。关节镜检查可发现髌股关节炎髌骨及股骨滑车软骨退变、磨损或伴有髌骨外侧移位。膝关节MRI能精确和直观地反应髌股关节软骨损伤情况,对髌股关节炎的诊断具有较高的准确率。在诊断或鉴别其他间隙病变的时候,MRI和关节镜检查有很高的准确性。
3.3 鉴别诊断
诊断髌股关节炎时还应与腰椎间盘突出症,神经瘤和肌腱炎进行鉴别。①腰椎间盘突出症:腰痛伴有下肢放射痛,膝关节X线片检查多无异常表现,腰椎CT及MRI可明确诊断。② 神经瘤:神经瘤多位于肢体肿物,神经支配的肢体远侧常有麻木、疼痛、感觉过敏等症状,MRI检查可明确诊断。③ 肌腱炎:腱鞘炎有关节或关节附近的触痛,常伴有关节疼痛及关节僵直,限制了受累关节的运动,体检及X线片可明确诊断。④类风湿关节炎或莱姆病:髌股关节炎也可呈现其他炎症性关节炎的症状,可通过血清学检测确诊。
4 治疗
4.1.1 保守治疗
保守治疗是单纯髌股关节炎的首选治疗方法[16]。减轻体重有助于减少髌韧带的负载。加强股四头肌功能锻炼、伸展髌骨外侧韧带及限制膝关节活动范围均可缓解症状。避免爬楼梯、下蹲、跳跃,服用非甾体类抗炎药(NSAIDS),关节腔内注射玻璃酸钠可以减轻疼痛[17]。氨基葡萄糖对软骨有营养作用[18]。保守治疗虽无法确保治愈,但减轻髌骨负荷及按摩可缓解疼痛[19]7个月保守治疗效果不佳,可考虑手术治疗。
4.2.2 手术治疗
4.2.1 伸膝结构调整:即软组织调整,主要包括减轻髌骨外侧韧带的张力、稳定髌股关节及重建髌骨内侧韧带。如果髌骨不稳定,软组织调整在髌股关节炎治疗中的效果则无法确定。髌骨内侧韧带被认为是维持髌股关节稳定性的重要结构,对预防髌骨外侧脱位起重要作用[5]。吴志强等[20]对髌股关节炎患者23例26膝进行髌骨外侧支持带松解、内侧支持带紧缩联合胫骨结节旋转内移术,术后Q角、适合角、髌骨倾斜角等指标恢复正常范围,临床效果满意。因为髌骨外侧韧带的作用力方向是后外侧,故使用该技术来改善髌股关节疼痛的方法可行。髌骨外侧韧带松解可以在开放手术或关节镜下进行,适应于轻度髌股关节炎和髌骨倾斜或半脱位,但术前需制定完整的治疗方案。
4.2.2 胫骨结节截骨术:通过减轻髌股关节压力来改善症状。Carofino和Fulkerson[21]报道50例髌股关节炎患者,其中17例22膝采用胫骨结节截骨术,19膝平均术后随访6.5年,Lysholm平均分为83分,良好12膝,一般6膝,差1膝。胫骨结节截骨术治疗髌骨远端关节软骨病变和年轻髌股关节炎患者效果明显,但该手术可能引起膝关节过度内翻,导致膝关节内侧压力增加,最终引发严重的骨关节炎[22]。
4.2.3 自体软骨细胞和自体骨膜移植(autologous chondrocyte implantation,ACI):采用自体软骨细胞移植术前,首先要准确分析导致关节炎的病因,准确的诊断和评估对手术成功非常重要[23]。在自体软骨细胞移植术中合并髌骨轨迹调整非常重要。Peterson等[24]在17例自体软骨细胞移植患者中通过髌骨轨迹调整11例获得成功。自体软骨细胞移植的成功与髌骨轨迹、功能锻炼、关节稳定性、软骨缺损的大小及部位、软骨缺损的严重程度,以及是否有继发性骨关节炎有重要关系。髌骨外侧面或髌骨下极的病变相对髌骨近端和内侧关节面的病变可以获得更好的效果。如力学轴线偏差超过2°或软骨缺损较大(5~7 cm2),在进行负重区软骨细胞移植之前应先行外翻或内翻截骨术。总之,软骨缺损较轻、面积较小,髌骨轨迹无异常或术中可以纠正,关节对位良好是ACI的适应证。
张雪华等[25]对30例髌股关节炎患者行自体骨膜移植术后7年的随访结果显示,良好或优秀95.6%;差4.4%。自体骨膜移植术可以改善髌股关节炎的症状,是髌骨关节炎治疗的新方法,但修复的软骨是否与原有的软骨具有同样的性能还有待于进一步研究观察。
4.2.4 髌骨切除:髌骨及软骨缺损是髌骨关节炎慢性疼痛的根源,因此可能通过切除髌骨来缓解疼痛。Weaver等[26]报道纵行髌骨半切、全切,以及改良Trillat法治疗力线不良髌股关节炎的效果良好。而这种方法的并发症在其他研究中也被报道。Lennox等[27]报道83例髌股关节炎中25例(54%)通过髌骨切除术以及股四头肌加强术缓解疼痛,但可能导致伸膝受限和伸膝不全,还可能由于髌腱与滑车长时间接触导致滑车磨损。其适应证包括:①伸膝结构正常,同时股骨滑车正常的严重髌股关节炎;②严重髌骨粉碎性骨折,无法达到解剖复位;③髌骨形态正常,但有严重的髌骨软化;④伸膝结构调整后效果不佳,髌骨切除术作为补救措施。
4.2.5 髌股关节置换术:MCKeever[28]完成首例髌股关节置换术(patella femoral arthroplasty,PFA)。在早期试验阶段,由于对伸膝结构缺乏认识、材料的耐磨性差,以及适应证选择存在偏差,疗效较差。随着假体设计及材料的改进[29],股骨假体凸浅而宽,增加了髌骨与股骨滑车之间的稳定程度;髌骨假体中间的特殊凹陷,避免膝关节屈曲时与股骨髁发生碰撞。解决了早期聚乙烯磨损以及力线不良的潜在风险,可降低并发症发生率并增加膝关节活动度。Gao等[30]对平均年龄53.7岁的11例PFA患者随访2年,术后疼痛明显减轻,关节功能显著改善,WOMAC疼痛评分降低7.5分,功能评分提高5.1分,AKS疼痛降低23.9分,功能评分提高44.3分。Charalambous等[31]报道51例行PFA的髌股关节炎患者的8年失败率为63%,大部分由于聚乙烯材料磨损、碰撞,以及未受累的间室力线延长不良导致关节炎恶化。
PFA适用于年轻的、不需要全膝关节置换(total knee arthroplasty,TKA)的单纯髌股关节炎患者[32],且PFA与TKA相比,保留了膝关节的生物功能,同时保留了半月板和交叉韧带,随着对髌股关节炎的长期研究和假体材料、设计的不断改进,PFA将成为治疗单纯髌骨关节炎的有效手段[33]。
4.2.6 TKA:已被认为是老年髌股关节炎的有效治疗方法[34],Pilling等[35]对53例行TKA的老年髌股关节炎患者平均随访7.4年,症状均获得显著改善,髌前疼痛维持在7%。对于老年髌股关节炎患者,TKA比PFA有更好的效果[36]。因此,TKA是治疗老年髌股关节炎的方法可靠,而缺点是手术创口较大、组织损伤广泛。
综上所述,髌股关节炎可以根据其症状和体征制定多种治疗方案,而在制定髌股关节炎的治疗计划之前,应首先确定髌股关节炎是单纯还是合并膝骨关节炎,膝前疼痛是原发性还是继发性。对于髌股关节炎的治疗仍在不断研究中,并以取得一定进展,但治疗方法尚未达成共识。目前认为,足够强度的股四头肌是取得良好治疗效果的基础。通过改进PFA技术[37],将尽可能避免采用TKA方法,而对于老年髌股关节炎患者,TKA是一种可行的治疗选择。
[1]Sarda PK,Shetty A,Maheswaran SS.Medium term results of Avon patellofemoraljoint replacement.Indian Orthop,2011,45(5):439-444.
[2]Duncan R,Peat G,Thomas E,et al.Incidence,progression and sequence of development of radiographic knee osteoarthritis in a symptomatic population.Ann Rheum Dis,2011,70(11):1944-1948.
[3]Arendt EA,Fithian DC,Cohen E.Current concepts of lateral patella dislocation.Clin Sports Med,2002,21(3):499-519.
[4]Amin S,Baker K,Niu J,et al.Quadriceps strength and the risk of cartilage loss and symptom progression in knee osteoarthritis.Arthritis Rheum,2009,60(1):189-198.
[5]Arendt EA,Fithian DC,Cohen E.Current concepts of lateral patella dislocation.Clin Sports Med,2002,21(3):499-519.
[6]Saleh KJ,Arendt EA,Eldridge,et al.Symposium.Operative treatment of patellofemoral arthritis.Bone Joint Surg Am,2005,87(3):659-671.
[7]Dejour D,Le Coultre B.Osteotomies in patello-femoral instabilities.Sports MedArthrosc,2007,15(1):39-46.
[8]Ateshian GA,Hung CT.Patellofemoral joint biomechanics and tissue engineering.Clin Orthop Relat Res,2005,(436):81-90.
[9]Teichtahl AJ,Wluka AE,Cicuttini FM.Frontal plane knee alignment is associated with a longitudinal reduction in patella cartilage volume in people with knee osteoarthritis.Osteoarthritis Cartilage,2008,16(7):851-854.
[10]Minas T,Bryant T.The role of autologous chondrocyte implantation in the patellofemoral joint.Clin Orthop Relat Res,2005,(436):30-39.
[11]Iwano T,Kurosawa H,Tokuyama H,et al.Roentgenographic and clinical findings of patellofemoral osteoarthrosis.With special reference to its relationship to femorotibial osteoarthrosis and etiologic factors.Clin Orthop Relat Res,1990,(252):190-197.
[12]Leslie IJ,Bentley G.Arthroscopy in the diagnosis of chondromalacia patellae.Ann Rheum Dis,1978,37(6):540-547.
[13]Grelsamer RP.Patellar malalignment.Bone Joint Surg Am,2000,82-A(11):1639-1650.
[14]Rosenberg TD,Paulos LE,Parker RD,et al.The forty-five-degree posteroanterior flexion weight-bearing radio-graph of the knee.J Bone Joint Surg Am,1988,70(10):1479-1483.
[15]Cibere J,Zhang H,Thorne A,et al.Association of clinical findings with pre-radiographic and radiographic knee osteoarthritis in a population-based study.Arthritis Care Res,2010,62(12):1691-1698.
[16]Grelsamer RP,Stein DA.Patellofemoral arthritis.J Bone Joint Surg(Am),2006,88(8):1849-1860.
[17]朱明生.关节腔注射玻璃酸钠治疗髌股关节骨关节炎1180例临床观察.中国医药指南,2010,8(15):201-202.
[18]Anderson JW,Nicolosi RJ,Borzelleca JF.Glucosamine effects in humans:a review of effects on glucose metabolism,side effects,safety considerations and efficacy.Food Chem Toxicol,2005,43(2):187-201.
[19]桂建礼,郭建峰,王金霞.推拿治疗髌骨软化症及髌股关节炎.按摩与导引,2009,25(1):39.
[20]吴志强,李震.联合平衡术治疗髌股关节不稳定症.中国骨伤,2008,21(12):937-938.
[21]Carofino BC,Fulkerson JP.Anteromedialization of the tibial tubercle for patellofemoral arthritis in patients 50 year.J Knee Surg,2008,21(2):101-105.
[22]Kuroda R,Kambic H,Valdevit A,et al.Articular cartilage contact pressure after tibial tuberosity transfer.A cadaveric study.Am J Sports Med,2001,29(4):403-409.
[23]Vasiliadis HS,Lindahl A,Georgoulis AD,et al.Malalignment and cartilage lesions in the patellofemoral joint treated with autologouschondrocyteimplantation.KneeSurg Sports Traumatol Arthrosc,2011,19(3):452-457.
[24]Peterson L,Minas T,Brittberg M,et al.Two-to 9-year outcome after autologous chondrocyte transplantation of the knee.Clin Orthop Relat Res,2000,(374):212-234.
[25]张雪华,于至悌,曲振海,等.自体骨膜移植治疗髌股关节炎.中国矫形外科杂志,2002,9(4):338-339.
[26]Weaver JK,Wieder D,Derkash RS.Patellofemoral arthritis resulting from malalignment.A long-term evaluation of treatment options.Orthop Rev,1991,20(12):1075-1081.
[27]Lennox IA,Cobb AG,Knowles J,et al.Knee function after patellectomy.A 12-to 48-year follow-up.Bone Joint Surg Br,1994,76(3):485-487.
[28]McKeever DC.Patellar prosthesis.J Bone Joint Surg Am,1955,37-A(5):1074-1184.
[29]Kooijman HJ,Driessen AP,van Horn JR.Long-term results of patellofemoral arthroplasty.A report of 56 arthroplasties with 17 years of follow-up.Bone Joint Surg Br,2003,85(6):836-840.
[30]Gao X,Xu ZJ,He RX,et al.A preliminary report of patellofemoral arthroplasty in isolated patellofemoral arthritis.Chin Med J(Engl),2010,123(21):3020-3023.
[31]Charalambous CP,Abiddin Z,Mills SP,et al.Thelow contact stress patellofemoral replacement:high early failure rate.Bone Joint Surg(Br),2011,93(4):484-489.
[32]李其一,林进,翁习生.髌股关节置换术治疗严重髌股关节炎的中远期疗效.中华骨科杂志,2010,30(6):539-540.
[33]张民,吕智.髌股关节置换(一).实用骨科杂志,2011,17(12):1150.
[34]Li B,Bai L,Fu Y,et al.Comparison of clinical outcomes between patellar resurfacing and nonresurfacing in total knee arthroplasty:retrospective study of 130 cases.Int Med Res,2012,40(5):1794-1803.
[35]Pilling RW,Moulder E,Allgar V,et al.Patellar resurfacing in primary total knee replacement:a meta-analysis.J Bone Joint SurgAm,2012,94(24):2270-2278
[36]宋伟,秦四清,姚建锋,等.严重膝骨性关节炎人工全膝关节置换术后生存质量评价.中国骨与关节外科,2010,3(5):379-383.
[37]Van Jonbergen,Hans-Peter W,Poolman,et al.Isolated patellofemoral osteoarthritis.Acta Orthop Scand,2010,81(2):199-205.

