经皮椎体后凸成形术治疗骨质疏松性椎体空腔样骨折与无空腔样骨折
杨惠光,张云庆,刘 勇,邓雄伟,周 枫,骆文兴,陈 亮,杨惠林
1895 年德国外科医生Kümmell 首次描述一类特殊的骨质疏松性椎体空腔样骨折[1]。此后的100多年,椎体空腔样骨折引起了众多学者的关注,关于此类疾病的外科治疗仍存在争议。20 世纪90 年代,椎体成形术(percutaneous vertebroplasty,PVP)以及椎体后凸成形术(percutaneous kyphoplasty,PKP)成为治疗骨质疏松性椎体压缩骨折的有效方法[2-3]。本研究通过对照研究,比较分析骨质疏松性椎体空腔样骨折与无空腔样骨折行PKP 治疗的疗效差异。
1 资料与方法
1.1 一般资料
伤椎呈空腔样骨折患者(A 组)27 例,男8 例,女19 例;年龄为59~87 岁,平均71.3 岁;伤椎分别为T101 例、T115 例、T1212 例、L17 例、L22 例。术前CT 示13 例椎体前壁破裂,9 例椎体前壁合并上下终板裂缝,5 例患者椎体后壁破裂。伤椎压缩程度平均为43.7%。A 组所有患者术前X 线片上表现为裂隙状低密度透光影,CT 可见椎体内空腔样改变。MRI T1 加权像上表现为与低信号区界限分明的更低信号区,T2 加权和STIR 像上见椎体内局限高信号改变,与周围低信号区域有明确的分界带。
伤椎无空腔样骨折患者(B 组)27 例,男9 例,女18 例;年龄为56~82 岁,平均69.7 岁;伤椎分别为T102 例、T113 例、T1214 例、L16 例、L22 例。术前CT 示8 例椎体前壁破裂,5 例椎体前壁合并上下终板裂缝,14 例患者椎体周壁完整。伤椎压缩程度平均为45.3%。
1.2 手术方法
患者取过伸俯卧位,全身麻醉后脊柱后凸畸形处以适当力度按压复位,C 形臂X 线机体外透视确定伤椎,采用双侧椎弓根入路,根据椎体压缩程度采取不同的进针点,全程C 形臂X 线机动态透视,确认穿刺针在椎弓根内,对于A 组患者尽可能将穿刺针置入椎体空腔处,到达椎体前壁3~4 mm 处停止。球囊扩张满意后透视下注入骨水泥,对于合并椎体周壁及上下终板破裂者,首先将调制成团状的骨水泥注入,封堵破裂处,再将团状早期拉丝后期的骨水泥注入。待骨水泥凝固以后转杆、压实、拔出工作管道。B 组手术方式基本同上。术后正规行抗骨质疏松治疗,根据术前病情,术后酌情早期在腰围保护下下床活动。
1.3 评价方法
采用疼痛视觉模拟量表(visual analogue scale,VAS)评分[4]和Oswestry 功能障碍指数(Oswestry disability index,ODI)[5]评估2 组患者腰背疼痛和生活能力改善情况,测量并计算椎体前缘高度的恢复和局部后凸角(Cobb 角)的矫正情况。记录并计算2 组患者骨水泥的注入量,术后常规行X 线及CT检查,观察骨水泥充盈和渗漏情况。
伤椎前缘相对高度=(伤椎前缘高度/伤椎上下椎体前缘高度的平均值)×100%。
1.4 统计方法
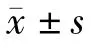
2 结 果
2 组患者均顺利完成手术,手术切口均Ⅰ期愈合,术后48 h 内疼痛缓解或消失,未出现脊髓神经损伤、肺栓塞等并发症。2 组术前、术后、末次随访VAS 评分、ODI、椎体前缘相对高度、伤椎后凸角、骨水泥注入量结果见表1。2 组间术前、术后、末次随访时VAS 评分和ODI 差异无统计学意义(P >0.05)。2 组间术前椎体前缘相对高度和伤椎后凸角差异无统计学意义(P >0.05),A 组术后及末次随访时椎体前缘高度的恢复及伤椎后凸角的矫正优于B 组,2 组间差异有统计学意义(P<0.05)。B 组骨水泥注入量小于A 组,2 组间差异有统计学意义(P<0.05)。A 组3 例(11.1%)发生骨水泥椎间隙渗漏,B 组2 例(7.4%)发生骨水泥椎弓根内渗漏,2组间差异无统计学意义(P >0.05)。A 组和B 组各有1 例在术后8 个月和1 年出现邻近节段再骨折,再次行PKP。典型病例影像学资料见图1。

表1 2 组统计数据Tab.1 Statistical data of 2 groups
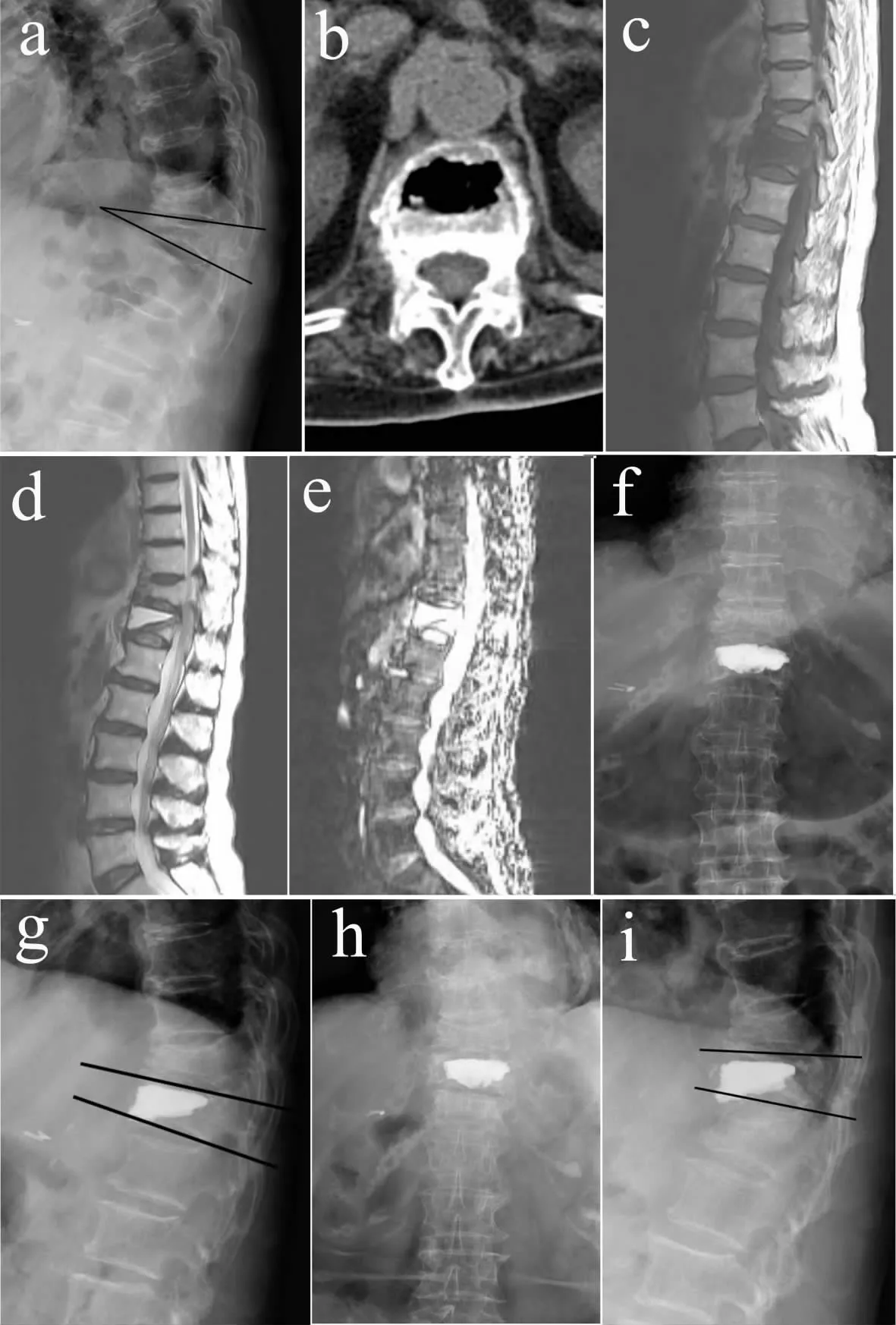
图1 典型病例影像学资料Fig.1 Radiologic data of a typical patient
3 讨 论
德国外科医生Kümmell 于1895 年首次报道了骨质疏松性椎体骨折伴空腔形成。此后众多学者对此类疾病进行诊疗方面的报道,关于椎体内空腔形成的病因文献中说法不一,如椎体裂隙[6-7]、椎体真空[8]、椎体骨不愈合[9-10]等,此类疾病影像学上均表现为骨折椎体内空腔形成,本文以“椎体空腔样骨折”来描述此类特殊的骨质疏松性椎体骨折。
对于骨质疏松性椎体空腔样骨折的治疗,有学者采用后路椎体内植骨结合内固定融合术,疗效可靠,但是手术技术要求高,操作复杂,对于骨质疏松患者,内固定失败的风险较高[11]。国外学者采用PVP 治疗此类疾患,术后疼痛均得到明显的缓解,部分恢复椎体高度,改善脊柱的矢状序列,他们认为骨折椎体内存在的空腔对于PVP 或PKP 有着重要的意义[2-3]。Martin 等[12]对椎体空腔组和非空腔组行PVP 治疗,发现2 组患者疼痛缓解度接近,椎体空腔组后凸畸形平均矫正3.66°,骨水泥渗漏率为18.2%。非空腔组后凸畸形矫正仅0.59°,骨水泥渗漏率高达46%。PVP 对压缩椎体的复位和防止骨水泥渗漏方面作用有限。近年来开展的PKP,通过球囊辅助复位,低压力下注入骨水泥,骨水泥渗漏率低,同时能够更好的恢复椎体高度和矫正后凸畸形,临床疗效优于文献报道的PVP[13]。本研究中所有患者均采用PKP 治疗,术后2 组患者腰背痛均得到明显的缓解,但是A 组患者椎体高度的恢复和后凸畸形的矫正方面优于B 组患者,此外A 组患者骨水泥注入量大于B 组。结合文献报道及本研究的结果,认为原因在于A 组患者椎体内空腔样骨折可能累及到椎体前后壁,椎体骨折处假关节形成,再加上球囊的扩张作用,使得复位效果更加明显。此外椎体内空腔经球囊复位后使得骨水泥的注入量更多,足量的骨水泥注入有助于椎体高度的恢复和后凸畸形的矫正。
PKP 常见的并发症是骨水泥渗漏,如椎管内渗漏、肺部栓塞等,将导致严重后果。本研究中共5 例患者出现椎间隙或椎弓根内渗漏,均无临床症状。A 组3 例骨水泥渗漏患者均为椎间隙渗漏,B 组2例为骨水泥顺工作通道渗漏。分析2 组患者骨水泥渗漏原因,A 组椎体空腔样骨折往往合并上下终伴的裂隙,同时骨水泥注入量较多,引起了骨水泥向邻近椎间隙的渗漏。B 组早期手术经验不足,拔出工作套管过早,导致未凝固的骨水泥顺着工作通道渗漏。尽管2 组患者骨水泥渗漏均未引起症状,但是椎间隙骨水泥渗漏可能导致椎间盘的退变[14]。顺工作通道渗漏的骨水泥可能通过破裂的椎弓根渗漏入椎管内,引起严重的后果。所以术前CT 检查很有必要,一旦发现椎体终板及周壁裂隙骨折,术中要增加透视次数,全程监视骨水泥的注入,同时确保穿刺针位置准确,对于合并椎体周壁及上下终板破裂的患者可采用杨惠林等[15]提出的分次调制,分次灌注骨水泥的技术,可以有效防止骨水泥的渗漏。
Wiggins 等[16]研究发现,PVP 后椎体空腔组疼痛缓解度低于椎体非空腔组,但是差异无统计学意义。他还认为仅仅对椎体内空腔进行骨水泥填充是不够的,对于部分患者,可能会继发椎体未填充部分再骨折,引起腰背痛的复发,所以理想的结果是骨水泥完全充盈椎体内空腔及椎体的剩余部分。但是盲目的通过扩张球囊达到椎体空腔的完全充盈,会引起椎体裂隙的增加、骨水泥渗漏、球囊破裂等并发症。本研究中A 组患者均采用术中多次透视,确保穿刺针位于椎体空腔内,尽量使得骨水泥在椎体内达到满意的弥散。术后2 组患者腰背痛都得到较好的缓解。本研究认为对于椎体内空腔样骨折患者,在避免骨水泥渗漏的前提下,尽可能的使椎体得到满意的填充,以获得较好的临床效果,避免椎体再骨折,提高远期临床疗效。
总之,骨质疏松性椎体空腔样骨折与无空腔样骨折行PKP 治疗均可获得良好的临床疗效。骨质疏松性椎体空腔样骨折术后椎体高度的恢复和后凸畸形的矫正更显著,但是远期疗效尚需进一步随访。
[1]Steel HH.Kümmell’s disease[J].Am J Surg,1951,81(2):161-167.
[2]van der Schaaf I,Fransen H.Percutaneous vertebroplasty as treatment for Kummell’s disease[J].JBR-BTR,2009,92(2):83-85.
[3]Grohs JG,Matzner M,Trieb K,et al.Treatment of intravertebral pseudarthroses by balloon kyphoplasty[J].J Spinal Disord Tech,2006,19(8):560-565.
[4]Huskisson EC.Measurement of pain[J].Lancet,1974,2(7889):1127-1131.
[5]Fairbank JC,Couper J,Davies JB,et al.The Oswestry low back pain disability questionnaire[J].Physiotherapy,1980,66(8):271-273.
[6]Lane JI,Maus TP,Wald JT,et al.Intravertebral clefts opacified during vertebroplasty:pathogenesis,technical implications,and prognostic significance[J].AJNR Am J Neuroradiol,2002,23(10):1642-1646.
[7]吴爱悯,倪文飞,池永龙,等.经皮后凸成形术治疗骨质疏松性椎体骨折合并椎体内裂隙征的疗效及并发症分析[J].脊柱外科杂志,2012,10(1):25-28.
[8]Sarli M,Pérez Manghi FC,et al.The vacuum cleft sign:an uncommon radiological sign[J].Osteoporos Int,2005,16(10):1210-1214.
[9]Hasegawa K,Homma T,Uchiyama S,et al.Vertebral pseudarthrosis in the osteoporotic spine[J].Spine (Phila Pa 1976),1998,23(20):2201-2206.
[10]杜伟,刘建青,沈炳华,等.经皮后凸成形术治疗陈旧不愈合骨质疏松性椎体压缩性骨折[J].脊柱外科杂志,2010,8(3):148-152.
[11]Kim DH,Silber JS,Albert TJ.Osteoporotic vertebral compression fractures[J].Instr Course Lect,2003,52:541-550.
[12]Krauss M,Hirschfelder H,Tomandl B,et al.Kyphosis reduction and the rate of cement leaks after vertebroplasty of intravertebral clefts[J].Eur Radiol,2006,16(5):1015-1021.
[13]Liu JT,Liao WJ,Tan WC,et al.Balloon kyphoplasty versus vertebroplasty for treatment of osteoporotic vertebral compression fracture:a prospective,comparative,and randomized clinical study[J].Osteoporos Int,2010,21(2):359-364.
[14]陈亮,杨惠林,唐天驷.椎体后凸成形术骨水泥椎间隙内渗漏的随访分析[J].中华骨科杂志,2008,28 (12):1015-1018.
[15]杨惠林,牛国旗,王根林,等.椎体后凸成形术治疗周壁破损的骨质疏松性椎体骨折[J].中华骨科杂志,2006,26(3):165-169.
[16]Wiggins MC,Sehizadeh M,Pilgram TK,et al.Importance of intravertebral fracture clefts in vertebroplasty outcome[J].AJR Am J Roentgenol,2007,188:634-640.

