股骨干骨折交锁髓内钉内固定术后骨折不愈合的治疗分析
李长红
股骨干骨折是临床上最常见的骨折之一,多为高能量损伤,常伴有较严重的软组织损伤,给治疗带来一定困难,常有骨折不愈合发生。随着外科内固定技术及内固定材料的不断发展,交锁髓内钉内固定治疗股骨干骨折的优点已经得到共识,目前是治疗股骨干骨折的首选。与钢板内固定相比,由于髓内钉是骨干轴心的中心性固定,固定力学更合理,内固定失效率明显降低,然而由于种种原因导致股骨干骨折交锁髓内钉内固定术后骨不连并不少见[1],较早期的文献报道不愈合率高达11.6%[2]。我们对2006年2月-2011年11月收治并获得随访的28 例股骨干骨折交锁髓内钉内固定术后发生骨折不愈合病例,对其不愈合的原因、治疗方法及疗效进行回顾性分析,初步探讨股骨干骨折交锁髓内钉内固定术后骨折不愈合的原因、治疗方法及再手术疗效,为提高交锁髓内钉内固定治疗股骨干骨折的愈合率提供经验,现报道如下。
l 资料与方法
1.1 一般资料 本组28 例股骨干骨折交锁髓内钉内固定术后发生骨折不愈合患者中,男24 例,女4 例;年龄18~60 岁,平均年龄(34±12.7)岁。受伤原因:车祸14 例,高处坠落伤8 例,重物砸伤5 例,其他1 例。开放性骨折3 例,均为GustiloⅡA型。骨折分型C型8 例,B型13 例,A型7 例;转子下骨折11 例,中下段骨折10 例,中段骨折7 例,其中合并其他伤11 例。不愈合时间8~24 个月,平均(10.5±3.2)月。初次手术均为交锁髓内钉内固定,采用切开复位19 例,有钢丝环扎固定的3 例;骨折复位不良8 例,髓内钉相对过细3 例;伴随糖尿病等慢性消耗性疾病3 例;再次手术中发现软组织嵌入3 例。根据髓内钉固定后不愈合的X线表现,其中骨端肥大型9 例,骨端萎缩型19 例。5 例内固定失效,包括锁钉断裂退出及主钉断裂。
1.2 治疗方法 本组28 例均行手术治疗。对内固定失效的病例,均给予更换内固定,同时行自体髂骨植骨处理,有时可混合自体腓骨或异体骨植骨;对于萎缩型骨折不愈合者,根据原髓内钉固定的可靠程度来判断是否更换内固定,如果断端骨缺损明显,需要更换内固定,常规行断端清理咬除硬化骨后取髂骨充分植骨,必要时取自体腓骨段支撑植骨;3 例股骨中下段骨折不愈合的患者,属于简单骨折,因髓内钉与髓腔匹配性差,更换有限接触加压钢板内固定同时髓内腓骨段植骨,髓外自体髂骨充分植骨;对于肥大型骨不愈合者,尽量不更换内固定,用锁定钢板单皮质螺钉固定稳定骨折端,骨折端清理后360°充分植骨,对于对位不良或断端嵌入软组织的病例,均给予更换更粗一号的髓内钉或有限接触加压钢板,不管更换内固定与否,植骨必须充分,如果自体髂骨有限,可混合异体骨植骨。如骨断端骨质硬化严重,可适当短缩(<2 cm)消除硬化骨质,更换内固定,充分植骨。
1.3 术后处理 术后切口置引流管闭式引流24~72 h;常规用抗生素预防感染治疗1~2 d,术后第2 天行股四头肌等长收缩运动,预防深静脉血栓形成,以患肢不负重功能锻炼为主;术后1、2、3、6、9 个月拍片检查骨折愈合情况,指导患肢功能恢复,骨折断端有连续的骨痂后开始患肢负重活动。
2 结果
28 例患者均进行再次手术治疗,手术治疗方法包括骨折断端的清理、更换内固定或增加内固定物来维持和稳定骨折端、充分植骨等,植骨包括自体髂骨、同种异体骨和自体游离腓骨段;术后获得8~24 个月随访,平均(14.2±2.6)月;骨折愈合时间为5~12 个月,平均愈合时间(5.3±1.5)月,愈后下肢功能良好。
典型病例: 患者,男性,52 岁,车祸致右股骨上段粉碎性骨折(图1)。行切开复位钢丝环扎及髓内钉内固定,术后切开甲级愈合拆卸,定术后9月复查拍片骨折仍未愈合,骨折断端吸收硬化,诊断骨折不愈合(图2)。再次手术见骨折端硬化,断端间瘢痕组织填充,骨折端稳定,去除钢丝,单纯清理断端后自体髂骨及同种异体骨充分植骨,术后半年复查拍片见骨折愈合(图3)。
3 讨论
对于股骨干骨折的治疗方法有很多种。加压钢板内固定是髓外固定的代表,但钢板固定需要切开复位,破坏骨折端血运,影响骨折愈合,同时钢板内固定属于偏心固定,内定易疲劳失效。交锁髓内钉属于骨干轴心的中心性固定,骨折固定后对力学的传导是应力分享式的,且髓内钉本身所受到的弯曲应力较小,对肢体的生物力学干扰少;可以闭合复位内固定,最大限度地保护骨折端血运,加上骨折固定后不是坚强的内固定,骨折断端可存在微小的活动,有利于骨痂的形成,有利于骨折的愈合,减少内固定失败的危险,目前已成为治疗下肢骨干骨折的首选方法。由于各种原因导致髓内钉内固定术后骨折不愈合也经常见到,除患者本身的因素外,人为因素占主导地位。
3.1 髓内钉固定术后骨折不愈合及骨折延迟愈合的原因 导致骨折不愈合的原因有患者自身的因素,也有人为因素。自身原因主要有患糖尿病等慢性消耗性疾病和较重的原始损伤。本组3 例患者换糖尿病导致骨折不愈合;原始损伤严重不仅造成骨折的粉碎,同时累及骨折周围的软组织,导致在骨折修复的过程中重建血供的速度减慢,骨折愈合过程延缓[3]。Shin等[4]对一组成人股骨干骨折髓内钉固定术后患者随访2年发现,骨折的愈合时间随分型的加重而延长,骨折不愈合率随分型的加重而升高。本组骨折分型B、C型骨折占74%。人为因素包括切开复位导致的软组织损伤、骨折复位不良、感染及内固定选择不合适等。本组病例19 例采用切开复位髓内钉内固定,大部分为萎缩型骨折不愈合,切开复位对骨膜的过度剥离,部分骨折端用钢丝环扎,势必造成骨折端血运破坏较大,易造成骨折不愈合。髓内钉属于微创固定设计,与开放复位是不相容的,扩髓及髓内钉造成髓内血运的破坏,开放复位过程造成骨外膜血运的破坏,内外夹功之下做成骨折部位缺血,不利于愈合。有资料显示髓内钉固定手术切开复位骨折不愈合率是闭合复位的4.3 倍[5]。骨折复位的不良主要表现为骨折端过度分离和断端嵌入软组织。本组有3 例再次手术证实骨折断端嵌入软组织,其中2 例为闭合复位术后,断端间软组织阻碍骨痂的连接,导致骨折不愈合;本组中有9 例相对简单骨折手术后早期X线显示骨折间隙较宽,被认为是骨折端过度分离,1例转子下骨折闭合复位因髓内钉开口问题,骨折对位对线不良,骨折未愈合;根据Perren应变理论[6],简单骨折应用非坚强固定时会产生较大的应变,所以当应用髓内固定简单骨折时对复位要求较高。骨折的治疗是在保护血运和恢复机械结构之间的一种平衡,骨折端良好的对位是保障骨折愈合的条件之一。髓内钉过细导致固定不够稳定,断端活动度较大,难以形成连续的骨痂,导致肥大型骨折不愈合,本组1 例系股骨中断骨折,髓内钉相对过细和患肢过早负重活动导致内固定断裂(主钉),骨折未愈合;1 例为中下段A3 型骨折,骨折端髓腔相对较大,断端相对不稳定导致不愈合,二次手术用加压钢板内固定及植骨后顺利愈合。
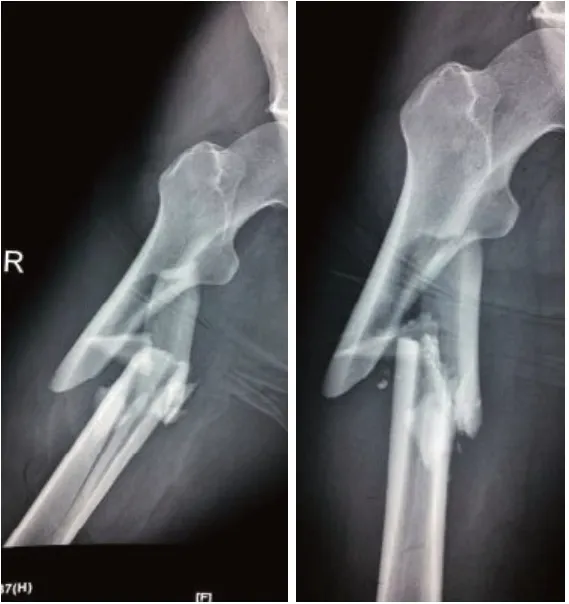
图1 术前X光片
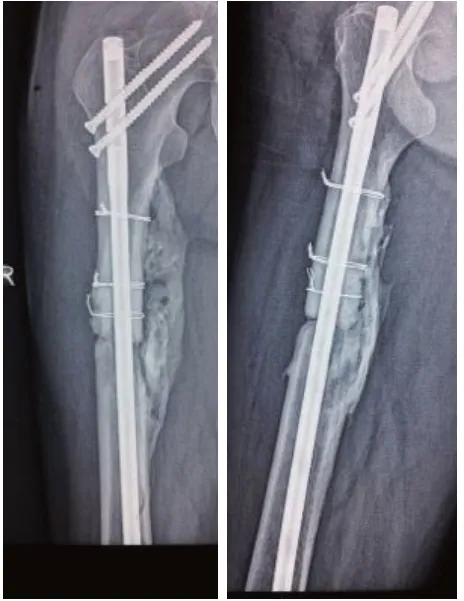
图2 开放复位髓内钉内固定术后9 个月X光片

图3 再次手术断端清理植骨术后半年
3.2 髓内钉固定术后骨折不愈合及延迟愈合的治疗方法 对于肥大型骨折不愈合患者行患肢外固定,骨折可能愈合,但是固定时间可能较长,有关节强直、肌肉及骨萎缩等并发症,仍有不愈合可能,患者难以接受,所以,手术治疗骨折不愈合具有明显优势。具体手术方法要根据骨折不愈合的病因及骨折不愈合的类型进行分析而制定个性化的治疗方案,对于骨折端固定不稳造成的肥大型骨折,骨折端血运尚好,治疗相对容易,可闭合更换较粗型号的扩髓髓内钉治疗,骨折多可愈合,本组有2 例采用此法治疗,骨折顺利愈合;锁定钢板单皮质螺钉固定稳定骨折端及植骨治疗也是很有效的方法[7];局部血运破坏引起的骨折不愈合必须切开行骨折端清理,去除断端间的软组织及硬化骨,充分植骨是金标准;对于中下段简单骨折因髓腔较大,髓内固定相对稳定性差,行动力加压钢板内固定及植骨治疗可取得较好的疗效,本组病例二次手术采用钢板内固定植骨治疗,均愈合顺利,与髓内固定无差异;因本组无感染病例,暂不讨论感染性骨不愈合的治疗。
总之,导致股骨干骨折交锁髓内钉固定术后骨折不愈合的原因比较复杂,既有患者自身因素,又存在医源性因素。初期治疗应根据不同的患者行个性化治疗,髓内钉治疗股骨干骨折有较多优势,但还不能完全替代传统的动力加压钢板治疗方法;如发生不愈合,应根据每例骨折不愈合的原因特点制定适当的手术方案,再次手术治疗后能够取得满意疗效。
[1]杨衡,王军,张定伟,等.抗旋钢板治疗股骨干骨折髓内针术后肥大型骨不连临床疗效分析[J].当代医学,2013,19(2):33.
[2]李衡,张奉琪,任栋,等.股骨干骨折带锁髓钉固定术后骨折不愈合的治疗[J].中华骨科杂志,2005,25(8):476-480.
[3]危杰,刘!,吴新宝,等译.骨折治疗的AO原则[M].2 版.上海:上海科学技术出版社,2010:286-287.
[4]Shin YW,Sung YB,Choi JY et al.Analysis of Risk Factors for Nonunionafter Intramedullary Nailing of Femoral Shaft Fracture in Adult[J].J Korean Fract Soc,2011,24(4):313-320.
[5]罗先正,邱贵兴,梁国穗.髓内钉内固定[M].2 版.北京:人民卫生出版社,2008:152,173.
[6]Perren SM,Cordey J.The concept of interfragmentary strain.Current Concepts of intemal fixation of fractures[M].Springer.New York:Berlin Heidelberg,1980:9-14.
[7]王国平,朱泳,鲍荣华,等.单皮质锁定钢板配合中药治疗股骨干骨折交锁髓内钉固定术后不愈合[J].中医正骨,2012,24(5):57-59.

