微量注射泵对人工气道持续湿化的效果
曾 媛,卢才菊
(南昌大学第一附属医院呼吸内科,南昌330006)
气管插管和气管切开是呼吸支持治疗的重要手段,由于人工气道的建立可使人体防御屏障破坏,呼吸道黏膜及黏液纤毛系统受损,造成分泌物积聚,黏液变稠,利于细菌繁殖,诱发肺部感染[1]。进行气道湿化有利于减少黏膜同支气管壁的黏着性,湿化支气管内分泌物,增加吸入气体的湿度和润滑支气管壁的作用,能促进痰液稀释和排出。目前临床上人工气道湿化是作为人工气道建立后呼吸道管理的关键,目的是维持呼吸道的正常生理需求,并在此基础上保证分泌物的引流通畅。人工气道建立后,如果气道湿化不足,则引起纤毛搏动频率下降或停止,纤毛系统清除异物的能力大大减低,以致黏膜上皮细胞有不同程度的病理改变,数小时内黏膜即可出现急性炎症改变,糜烂、溃疡形成及炎性浸润,时间久造成继发感染,甚至引起坏死性气管炎、支气管炎[2]。由此可见,气道护理是护理的重要工作内容之一,而采用微量输液泵进行持续气道湿化有其独到的优点[3-5],如注入湿化液量稳定、速度缓慢、能持续地注入呼吸道,且省时省力等。本研究对40例插管或气道切开患者采用微量泵进行持续气道湿化,取得良好效果。报告如下。
1 资料与方法
1.1 临床资料
选择2011年1—12月南昌大学第一附属医院收治的80例插管或气道切开患者,男48例,女32例,年龄38~75岁,平均61岁。将80例患者按随机数字表法分为2组:研究组40例,慢性阻塞性肺疾病16例,慢性支气管炎24例,插管34例,切开6例,气管插管或切开持续时间30~54 d;对照组40例,慢性阻塞性肺疾病14例,慢性支气管炎26例,插管35例,切开5例,气管插管或切开持续时间29~57 d。2组患者在年龄、性别、病情方面相比差异无统计学意义(P>0.05)。
1.2 湿化气道方法
2组的湿化液配制方法相同,灭菌用注射蒸馏水。
研究组采用 EXADROP(R)型精密输液器(德国产)与消毒后的湿化液瓶连接,排气后将头皮针插入呼吸机专用三通管吸痰口胶塞内,对停用呼吸机仍保留人工气道者则将头皮针针头剪掉,然后将其软管插入气管导管内6~8 cm,并用胶布固定于导管外周,拨动调速刻度盘,调节湿化速度为2~4mL·h-1,并固定湿化液瓶高度,使用中还可根据痰液的黏稠度随时调整湿化液速度,但最大速度不超过15mL·h-1。
对照组用5mL注射器抽取3~5mL湿化液,取下针头,患者吸气时,将湿化液沿管壁四周匀速注入,每1 h推注1次,也可根据患者痰液的黏稠情况调整湿化液量和间隔时间。
1.3 观察指标与评定标准
连续观察10 d。观察2组的湿化效果[包括痰痂形成(吸痰时吸出痰痂或拔管时发现痰痂堵塞管腔)及湿化程度],相关并发症[包括肺部感染(体温升高、痰量增加,胸部X线片示肺叶、段分布炎性浸润影,血常规示白细胞计数和中性粒细胞增高)、气管黏膜出血(吸痰时发现痰中带血丝或血痰)、刺激性咳嗽(气道湿化过程发生连续性咳嗽或呛咳)],吸痰次数,吸痰时及吸痰后2、5min血氧饱和度。
湿化程度分为3种:1)湿化不足:吸痰管插入困难,痰黏稠、量少、不易吸出,肺部呼吸音粗或有干啰音;2)湿化良好:吸痰管插入顺利,痰液稀薄、量适中、易吸出,肺部呼吸音清晰;3)湿化过度:吸痰管插入顺利,痰液呈泡沫状或水样、量多、吸之不尽,肺部有大量湿啰音。
1.4 统计学方法
2 结果
2组湿化效果比较见表1,相关并发症发生率比较见表2,对吸痰次数和血氧饱和度的影响见表3。
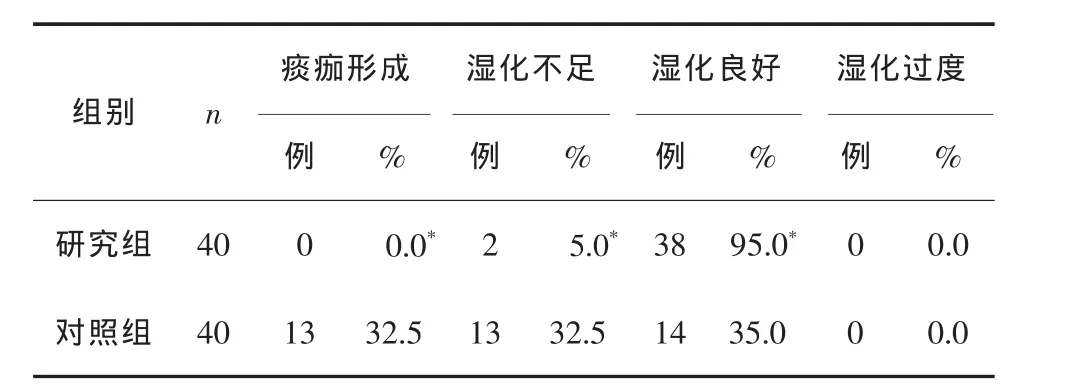
表1 2组湿化效果比较
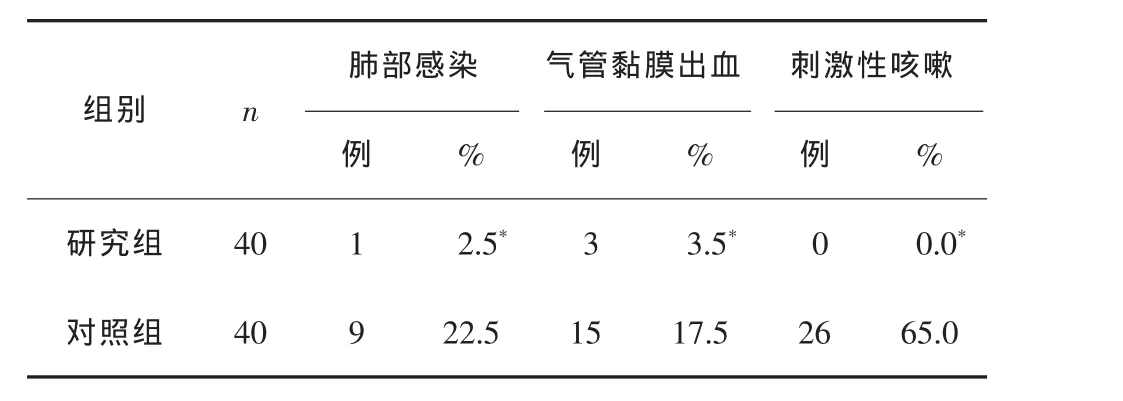
表2 2组相关并发症发生率比较
表3 2组对吸痰次数和血氧饱和度的影响±s
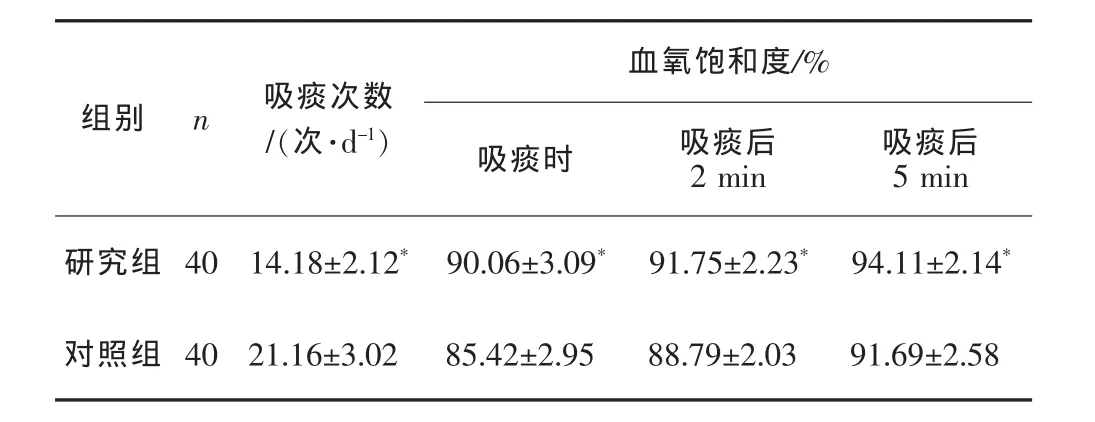
表3 2组对吸痰次数和血氧饱和度的影响±s
*P<0.01与对照组比较。
血氧饱和度/%组别n 吸痰次数/(次·d-1) 吸痰时 吸痰后2min吸痰后5 min研究组对照组40 40 14.18±2.12* 90.06±3.09*21.16±3.02 85.42±2.95 91.75±2.23* 94.11±2.14*88.79±2.03 91.69±2.58
3 讨论
间断或定时传统湿化法可在一定程度上缓解人工气道干燥、失水,但仍存在一些不足:1)不能满足人工气道持续湿化的要求;2)每次注入气道内滴药量大(3~5 mL),易引起患者刺激性咳嗽,导致呼吸急促,心率加快;3)由于刺激性咳嗽容易将部分湿化液咳出,影响湿化效果,使痰液黏稠甚至形成痰痂不易吸出,阻塞气道;4)由于痰液黏稠,不易吸出,增加吸痰次数及延长时间,导致气道黏膜出血;5)由于痰痂阻塞气道,影响正常呼吸功能,容易导致细菌侵入,增加肺部感染率;6)护理工作程序烦琐。
微量注射泵推注法相比传统湿化法,具有如下优点:1)湿化液量极少,且是沿着内套管管壁缓慢均匀流入气道,对气道无刺激或刺激小;2)符合人体气道持续湿化要求,可使人工气道保持良好的持续湿化状态,减少痰液黏稠度,痰液稀薄,患者能自行咳出,不易形成痰痂,保证气道通畅;3)减轻了吸痰的刺激,减少吸痰次数,吸痰时间相对缩短,减少了对气管黏膜的损伤与气道出血;4)减少肺部感染的发生,使分泌物引流通畅;5)微量注射泵湿化是一个密闭的不易污染的过程,避免了交叉感染的发生,减少了感染的机会。
本研究结果显示:1)研究组40例患者通过微量泵持续对气道湿化效果明显,未发现痰痂形成的病例,且取得良好湿化效果的占95.0%,而对照组有32.5%的病例形成了痰痂,且取得良好湿化效果的仅占32.5%,研究组湿化效果明显优于对照组(P<0.01)。2)研究组肺部感染率、气管黏膜出血率、刺激性咳嗽率分别为2.5%、3.5%、0.0%,而对照组分别为22.5%、17.5%、65.0%,研究组并发症发生率均显著低于对照组(P<0.01)。3)研究组的日吸痰次数明显少于对照组(P<0.01),血氧饱和度明显高于对照组(P<0.01)。因此,微量注射泵持续气道湿化优于传统间断、定时湿化法。
在实际工作中,笔者体会到进行微量注射泵持续气道湿化应注意以下几个事项:1)所有用品及操作均应遵守无菌原则。2)随时观察微量注射泵及输液恒温器的工作性能,若输液恒温器发生故障,则达不到温化的作用,若微量注射泵发生故障,则可出现2种情况:一是实际推注速度大于设置推注速度,出现湿化过度,痰液过于稀薄,吸痰次数增加,不仅增加护理工作量,而且加重低氧血症的发生,严重者出现肺水肿甚至发生窒息;二是实际推注速度小于设置推注速度,出现湿化不足,痰液黏稠易形成痰痂或痰栓,增加肺部感染的几率。3)随时观察湿化用的头皮针软管有无脱出,若脱出,则不但达不到湿化效果,而且不利于保持床单的清洁干燥。4)吸痰前后应加大氧流量,减少低氧血症的发生,密切观察生命体征,发现异常及时处理。5)湿化液量应根据室温、体温、空气湿度、患者出入量的多少、痰液的量和性质作适当调整。在给患者呼吸道湿化护理后,注意观察痰液的量、色、味和黏度。若患者痰液稀薄,容易吸引或咳出,听诊气管内无干鸣音或大量痰鸣音,呼吸通畅,患者安静,表示湿化满意;若患者痰液过度稀薄,听诊气管内痰鸣音多,频繁咳嗽,甚至诱发支气管痉挛,须经常吸痰,表示湿化过度,此时须减少湿化液量;若患者痰液黏稠,不易吸引或咳出,听诊气管内有干鸣音,导管内可形成痰栓,从而引起低通气,气道阻力增加和气道陷闭,表示湿化不足,此时需增加湿化液量。
[1]毛丽英.气道湿化液保存方法和使用时间的探讨[J].安微医药,2007,11(9):849-850.
[2]施毅,宋勇.呼吸衰竭基础与临床[M].北京:人民军医出版社,1998:71.
[3]蒋冬梅,唐春炫.ICU护士必读[M].长沙:湖南科学技术出版社,2004:125.
[4]宋志芳.现代呼吸机治疗学[M].北京:人民军医出版社,2002:236-244.
[5]王静.微量输液器持续气道湿化临床效果观察[J].护理与临床,2007,10(11):913-914.

