UBM检查在急性闭角型青光眼伴有睫状体脱离患者中的应用
【摘要】 目的:探讨超声生物显微镜(UBM)检查在急性闭角型青光眼伴有睫状体脱离患者中的应用。方法:回顾性选取2021年1月—2024年1月南昌大学抚州医学院收治的98例急性闭角型青光眼伴有睫状体脱离的患者为观察组,并选择本院正常人群98例作为对照组。均使用UBM检查,比较两组的眼部解剖结构,睫状体脱落状态。结果:观察组角膜厚度、晶状体厚度均大于对照组,眼轴长度较短于对照组,前房深度、睫状体晶状体距离、小梁睫状体距离均小于对照组(Plt;0.05)。两组巩膜厚度、巩膜形态比较,差异均有统计学意义(Plt;0.05)。观察组均存在回声区,对照组均不存在回声区(Plt;0.05);观察组全周脱离占比为51.02%、象限脱离占比为48.98%,对照组无脱离,两组脱离状态比较,差异有统计学意义(Plt;0.05)。结论:使用UBM检查能够清晰检查眼部解剖结构,睫状体脱落状态,为急性闭角型青光眼伴有睫状体脱离患者提供诊断依据。
【关键词】 UBM检查 急性闭角型青光眼 睫状体脱离
Application of UBM Examination in Patients with Acute Angle-closure Glaucoma with Ciliary Detachment/DONG Zeya, HU Piaopiao. //Medical Innovation of China, 2025, 22(02): -130
[Abstract] Objective: To investigate the application of ultrasonic biological microscopy (UBM) examination in acute angle-closure glaucoma with ciliary detachment. Method: A total of 98 patients with acute angle-closure glaucoma with ciliary detachment admitted to Fuzhou Medical College of Nanchang University from January 2021 to January 2024 were retrospectively selected as the observation group, and 98 normal population cases were selected as the control group. UBM examination was used to compare the ocular anatomy and ciliary detachment status of the two groups. Result: Corneal thickness and lens thickness in observation group were higher than those in control group, axis length was shorter than that in control group, anterior chamber depth, ciliary lens distance and trabecular ciliary distance were lower than those in control group (Plt;0.05). There were significant differences in scleral thickness and morphology between the two groups (Plt;0.05). There was echo region in the observation group, but no echo region in the control group (Plt;0.05). The weekly detachment accounted for 51.02% in the observation group and 48.98% in the quadrantal detachment, while no detachment was observed in the control group, the difference between the two groups was statistically significant (Plt;0.05). Conclusion: UBM examination can clearly examine the anatomical structure of the eye and the cycloid state, and provide diagnostic basis for acute angle-closure glaucoma with ciliary detachment.
[Key words] UBM examination Acute angle-closure glaucoma Ciliary detachment
First-author's address: Department of Eye, Ear, Nose and Throat, Fuzhou Medical College of Nanchang University, Fuzhou 344000, China
doi:10.3969/j.issn.1674-4985.2025.02.029
青光眼是一种眼部疾病,主要特征为视神经损伤和视野缺损,是全球第二大致盲眼病,它通常与眼内高压相关,但眼压正常也可能发生青光眼[1]。急性闭角型青光眼通常是由于房角突发性关闭造成的,眼压急剧升高,表现为剧烈眼痛、眼红、视力下降、头痛甚至恶心呕吐[2]。而睫状体脱离是指睫状体与其周围组织之间的分离,这种情况在急性闭角型青光眼中较为常见,睫状体脱离可能是由于眼内压力过高,导致睫状体与其周围的巩膜和脉络膜分离,患者可能长期无明显症状,直到视野严重受损或有其他眼科检查发现问题时才会被发现[3]。急性闭角型青光眼伴有睫状体脱离未及时诊断和治疗可能会导致永久性视神经损伤。为了患者眼部健康,目前选择一种科学合理的诊断方法十分迫切。超声生物显微镜(UBM)检查是一种特殊的超声技术,主要用于眼科领域,它可以对活体人眼的解剖结构进行实时观察和研究。UBM的分辨力可以达到普通光学显微镜的水平,提供了一种无创性的对眼部房角、睫状体的解剖结构进行高分辨图像的方法[4]。本文应用UBM对急性闭角型青光眼伴有睫状体脱离患者检查,现报道如下。
1 资料与方法
1.1 一般资料
回顾性选取2021年1月—2024年1月南昌大学抚州医学院收治的98例急性闭角型青光眼伴有睫状体脱离的患者作为观察组,另选择本院健康人群98例作为对照组。纳入标准:观察组确诊为急性闭角型青光眼伴有睫状体脱离,单眼患病;对照组眼部健康;年龄45~65岁。排除标准:全身或局部有严重炎症;心脏疾病;耦合剂过敏;血液类疾病,骨髓抑制等;肾脏等器官不全;严重高血压;失访。本研究经南昌大学抚州医学院医学伦理委员会批准。
1.2 方法
采用UBM技术对两组进行眼部解剖结构、睫状体脱落状态检查。两组采用同一台仪器检查,仪器型号为Eye Cubed UBM,仪器厂家为眼科联合(Eye Cubed)公司。检查时尽可能保证客观环境温度一致。
1.2.1 准备工作 (1)确保检查环境的温度在5~40℃,湿度在30%~80%,远离强磁场和电场,避免日光直接照射;确保检查环境和设备符合要求,包括检查电源线和设备的连接线是否正确连接,以及设备的清洁和维护状态。(2)受试者准备:受试者通常采取仰卧位,医生核对受试者信息,并向受试者解释检查过程及注意事项,以消除受试者的紧张情绪,医生会向受试者的眼睛内滴入表面麻醉剂,以降低角膜的敏感性。(3)选择合适的眼杯:根据受试者的睑裂大小选择合适的眼杯,并将其放置在受试者的眼睑内。(4)填充耦合剂:向眼杯内填充适当的耦合剂,常用的耦合剂包括隐形眼镜护理液、甲基纤维素溶液或灭菌注射用水。(5)进行UBM检查:嘱咐受试者注视自己的手指尖,改变手的位置以调整眼位,医生会使用探头进行超声扫描,根据病情需要做任意切面的探查,房角的扫描方式有放射状和水平状,需做360°全周扫描,并记录钟点位获取高清图像。(6)图像采集:在发现病变或其他重要结构时,医生会使用脚踏控制板冻结UBM图像,并进行图像采集。(7)检查结束后的处理:检查结束后,医生会取出眼杯,并向受试者的眼内滴入抗生素1或2滴,以预防交叉感染。
1.2.2 注意事项 在进行UBM检查时,为确保图像的清晰度和检查的准确性,应该避免探头接触到角膜,并且超声束必须垂直于被检查部位。此外,还需要注意去除探头上的气泡,以获得最清晰的图像。在评估UBM图像时,应注意角膜前后弹力层线是否清晰,虹膜的色素上皮层和晶体前表面反射线是否清晰,以及晶体前表面与虹膜后表面是否相切等。
1.3 观察指标
(1)比较两组角膜厚度、晶状体厚度、眼轴长度。(2)比较两组巩膜厚度、巩膜形态。(3)比较两组睫状体晶状体距离、小梁睫状体距离。(4)比较两组是否存在无回声区。(5)比较两组睫状体脱离状态(全周脱离、象限脱离)。
1.4 统计学处理
本研究数据采用SPSS 21.0统计学软件进行分析和处理,计量资料以(x±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料以率(%)表示,采用字2检验。以Plt;0.05为差异有统计学意义。
2 结果
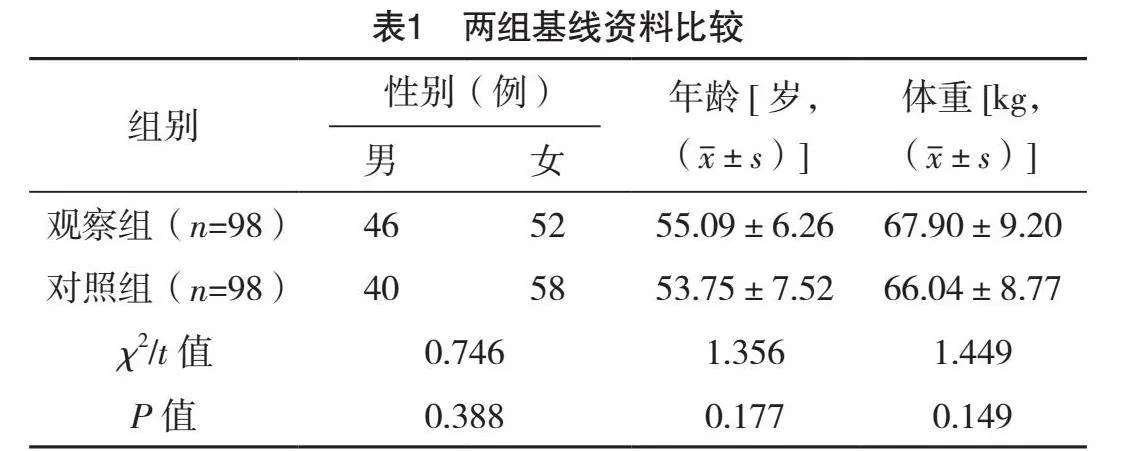
2.1 两组基线资料比较
两组基线资料比较,差异均无统计学意义(Pgt;0.05),有可比性,见表1。
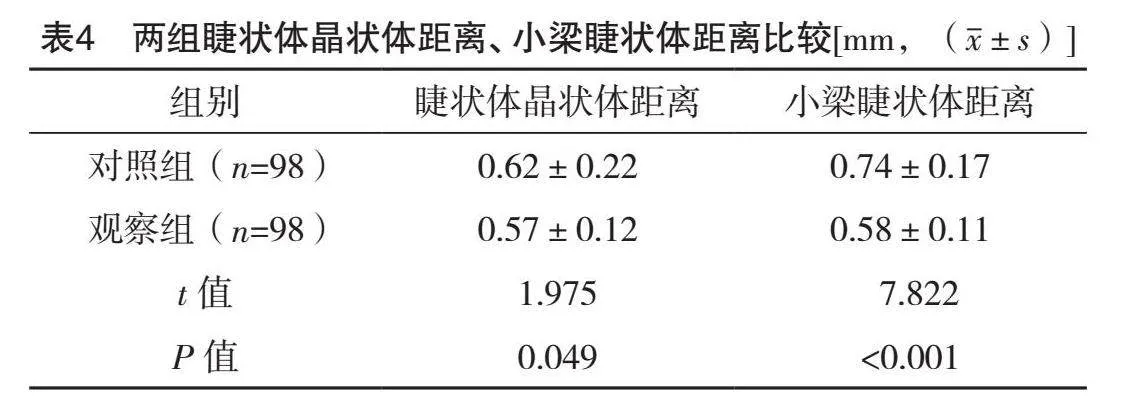
2.2 两组角膜厚度、晶状体厚度、眼轴长度、前房深度比较
观察组角膜厚度、晶状体厚度均大于对照组,眼轴长度短于对照组,前房深度小于对照组(Plt;0.05),见表2。
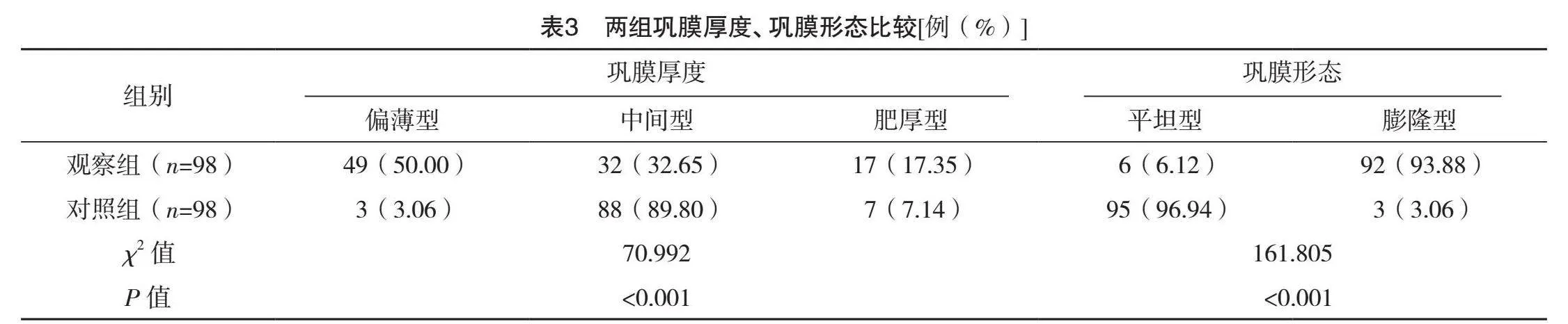
2.3 两组巩膜厚度、巩膜形态比较
两组巩膜厚度、巩膜形态比较,差异均有统计学意义(Plt;0.05),见表3。
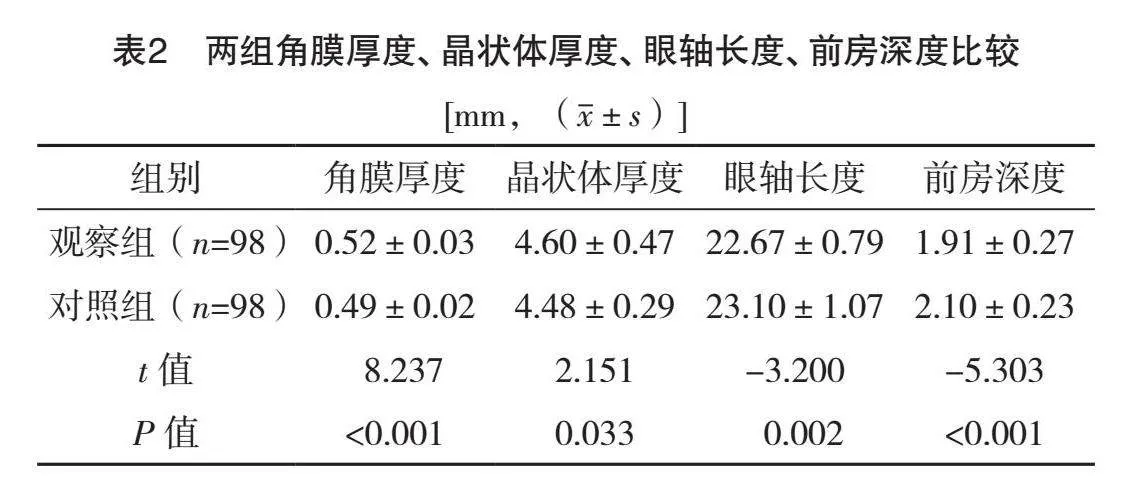
2.4 两组睫状体晶状体距离、小梁睫状体距离比较
观察组睫状体晶状体距离、小梁睫状体距离均小于对照组(Plt;0.05),见表4。
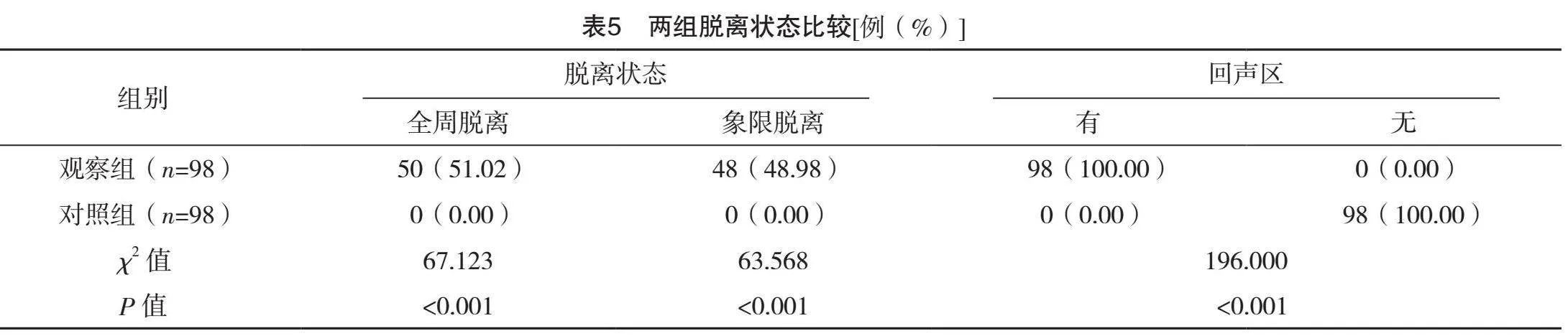
2.5 两组睫状体脱离状态、有无回声区比较
观察组均存在回声区,对照组均不存在回声区(Plt;0.05);观察组全周脱离占比为51.02%、象限脱离占比为48.98%,对照组无脱离,两组脱离状态比较,差异有统计学意义(Plt;0.05)。见表5。
3 讨论
急性闭角型青光眼是一种常见的急性眼病,其特点在于眼内压力的急剧升高[5]。闭角型青光眼患者急性发作多源于慢性眼病,在经历急性发作后,可能会出现一段时间的低眼压期,这时如果使用缩瞳剂或其他降眼压药物,可能会致使眼压急剧下降,使得原本就处于高眼压状态下的眼部组织更加不稳定,从而导致睫状体脱离[6-7]。急性闭角型青光眼伴有睫状体脱离未及时诊断和治疗会导致一系列严重的后果,如持续的眼压升高和睫状体脱离可能导致视神经受损,进而出现视野缺损,同时急性闭角型青光眼和睫状体脱离均可能会引起患者出现持续且加重的眼痛,甚至会引发头痛、恶心等全身症状,严重影响患者生活,如不及时治疗,可能会导致视神经萎缩,最终造成永久性视力丧失[8-10]。相关研究显示,UBM检查能够提供高分辨率的图像,清晰显示房角、角膜、虹膜等眼部结构,尤其在青光眼诊断中,能够准确评估房角的形态和功能[11-12]。UBM检查通过提供高分辨率的眼前段结构图像,帮助医生更加精确地识别青光病的早期变化,特别是在其他影像学检查无法显示的情况下。UBM检查可以揭示青光病相关的解剖异常,如小梁网形态的改变、房角的开放程度及周边虹膜的形态变化,这些信息对于确定青光病的类型和严重程度至关重要[13]。此外,UBM检查技术的发展也改善了治疗计划的制定。通过UBM检查得到的高清图像,医生可以更好地了解青光病患者的个体差异,从而制定更为个性化的治疗方案[14]。例如,在考虑手术干预时,UBM提供的详细解剖信息可以帮助医生预测手术风险和可能的效果,进而做出更为明智的治疗决策。
本研究采用UBM检查对患者进行角膜厚度、晶状体厚度、眼轴长度、前房深度比较,结果显示急性闭角型青光眼伴有睫状体脱离患者角膜厚度、晶状体厚度较大,眼轴长度较短、前房深度较小。有研究表示,闭角型青光眼患者晶状体较正常人厚度增加[15],这与本研究结果一致,角膜厚度增加、晶状体厚度增加是闭角型青光眼部分特征。有研究表明,急性闭角型青光眼前房更浅,房角更为狭窄、前房结构更拥挤、房角关闭发生率更高[16],这与本研究结果一致,前房深度较小是急性闭角型青光眼部分特征。采用UBM检查对患者进行巩膜厚度、巩膜形态比较,急性闭角型青光眼伴有睫状体脱离患者巩膜厚度偏薄型、中间型较多,巩膜形态膨隆型较多。对照组少部分患者巩膜膨隆,可以看出随着年龄增加,部分正常人群生理性瞳孔阻滞力升高,从而导致巩膜形态为膨隆型。对于急性闭角型青光眼患者,主要是由于晶状体增大与巩膜靠近,瞳孔阻滞力升高,房水进入前房受限,引起后房压力增高,巩膜向前膨隆,从而导致巩膜形态为膨隆型[17]。其他研究表示,慢性闭角型青光眼患者发病主要由于巩膜长期慢性肥厚堆积于房角引起房角慢性关闭[18]。这表明巩膜厚度偏薄型、中间型,巩膜形态膨隆型,是诊断急性闭角型青光眼的重要特征。
采用UBM检查对患者睫状体晶状体距离、小梁睫状体距离进行比较,结果显示急性闭角型青光眼伴有睫状体脱离患者睫状体晶状体距离、小梁睫状体距离相对较小。说明睫状体晶状体距离、小梁睫状体距离相对较小是诊断急性闭角型青光眼的重要特征。有研究表示,急性闭角型青光眼存在睫状体增高、增厚特征[19]。采用UBM检查判断患者是否存在回声区,急性闭角型青光眼伴有睫状体脱离患者均存在回声区,对照组均无回声区,表明是否存在回声区可作为诊断患者是否睫状体脱落的重要标准。其他研究表示,既往诊断为慢性闭角型青光眼患者,较长时间从事重物体力活动,眼压增高,出现急性发作高眼压状态,从而导致睫状体脱落[20]。采用UBM检查患者脱离状态,急性闭角型青光眼伴有睫状体脱离患者全周脱离50例、象限脱离48例,对照组无脱落。这说明UBM检查是一种使用高频超声波进行眼部检查的技术,它可以提供关于眼部结构的高分辨率图像,从而更好判断患者眼部状况。
综上所述,使用UBM检查能够清晰检查眼部解剖结构,睫状体脱落状态,为急性闭角型青光眼伴有睫状体脱离患者提供诊断依据,UBM检查也存在一些局限性,UBM检查依赖于操作者的技术和经验,不同的操作者可能会有不同的解读结果,这在一定程度上影响了检查的一致性和可靠性。
参考文献
[1]程欢欢,胡城,孟京亚,等.穿透性黏小管成形术治疗原发性闭角型青光眼的初步疗效观察[J].中华眼科杂志,2019,55(6):448-453.
[2]邓智会,王晓莉,蔡方荣,等.原发性急性闭角型青光眼患者房水中CXCR2和bFGF表达与小梁切除术后预后的关系[J].国际眼科杂志,2023,23(9):1517-1521.
[3]叶国宁,田朋飞,张敏,等.玻璃体切除术联合睫状体光凝治疗外伤性青光眼[J].国际眼科杂志,2018,18(3):556-558.
[4]刘鹏飞.眼内异物的UBM和彩色多普勒超声检查诊断[J].中华眼外伤职业眼病杂志,2016,38(3):188-192.
[5]刘湘云,郑艳瑾,杨建辉,等.飞秒激光辅助超声乳化联合房角分离术治疗原发性急性闭角型青光眼合并白内障[J].国际眼科杂志,2023,23(6):963-966.
[6]黄楚开,王蔷,张铭志,等.主导眼和非主导眼与慢性原发性闭角型青光眼严重程度的关联性分析[J].中华实验眼科杂志,2020,38(5):410-414.
[7]王礼明,东莉洁,刘勋,等.急性原发性闭角型青光眼急性发作期房水蛋白质组学分析[J].中华眼科杂志,2019,55(9):687-694.
[8]邓德勇,于丹丹,彭涛,等.超声乳化联合人工晶状体植入治疗急性闭角型青光眼[J].国际眼科杂志,2014,14(1):83-85.
[9]勾明宝,赵全良,袁芳,等.原发性急性闭角型青光眼患者视神经的评估[J].国际眼科杂志,2023,23(8):1390-1394.
[10]卢尹悦,黄清清,缪晓翠.原发性急性闭角型青光眼急性发作期视网膜血管密度特征分析[J/OL].创伤与急诊电子杂志,2023,11(1):23-27[2024-05-10].https://d.wanfangdata.com.cn/periodical/Ch9QZXJpb2RpY2FsQ0hJTmV3UzIwMjQxMTA1MTcxMzA0EhJjc3lqamR6enoyMDIzMDEwMDQaCDQ0cmFhb3R5.DOI:10.16746/j.cnki.11-9332/r.2023.01.004.
[11] HE M J,JIANG Y Z,HUANG S S,et al.Laser peripheral iridotomy for the prevention of angle closure: a single-centre, randomised controlled trial[J].The Lancet,2019,393(10181):1609-1618.
[12]李爱林,郭黎霞,吕爱国,等.急性闭角型青光眼睫状体解剖特征的测量分析[J].眼科,2019,28(1):29-33.
[13]丁波,过贵元,孙桂珍,等.UBM检查对原发性闭角型青光眼房角关闭的诊断价值[J].现代中西医结合杂志,2016,25(3):304-306.
[14]尚彦霞,赵迷英,王艳辉,等.外伤性睫状体分离综合治疗的临床研究[J].河北医药,2020,42(8):1185-1188.
[15]杨悦,赵军梅.闭角型青光眼隐匿性晶状体悬韧带异常患者白内障术后的屈光误差分析[J].中华眼外伤职业眼病杂志,2023,45(7):481-486.
[16] HARUNA Y,YOKO I,CHIE S,et al.Ultrasound biomicroscopy in infants with congenital corneal opacity and its correlations with clinical diagnosis and intraocular pressure[J].Nippon Ganka Gakkai Zasshi,2015,119(1):16-21.
[17]赵柳宁,邓娟,王忠浩,等.超声生物显微镜和房角镜判断窄房角结果一致性分析[J].中国实用眼科杂志,2011,29(8):802-805.
[18]朱芹,欧阳珊,李睿姝,等.原发性慢性闭角型青光眼房角粘连与视野缺损的关系[J].中国实用眼科杂志,2011,29(12):1319-1321.
[19]宫琳,王金锐,傅培,等.超声生物显微镜观察睫状突形态与青光眼的关系[J].中国医学影像技术,2010,26(4):651-654.
[20]甄小妹,胡法娟,崔明伟,等.慢性闭角型青光眼急性发作合并睫状体脉络膜脱离一例[J].山东医学高等专科学校学报,2023,45(3):195-196.
(收稿日期:2024-05-27) (本文编辑:马娇)

