NLR、PLR对2型糖尿病肾病的预测价值
[摘要]"目的"探讨中性粒细胞/淋巴细胞(neutrophil-to-lymphocyte"ratio,NLR)、血小板/淋巴细胞(platelet-to-lymphocyte"ratio,PLR)与2型糖尿病肾病(type"2"diabetic"nephropathy,T2DN)的相关性,并探讨NLR、PLR独立及联合检测预测T2DN的价值。方法"回顾性分析2021年12月至2023年9月山西白求恩医院内分泌科收治的2型糖尿病患者300例,根据尿白蛋白/肌酐(albumin-creatinin"ratio,ACR)结果将患者分为正常蛋白尿(A1)组100例、微量蛋白尿(A2)组100例、大量蛋白尿(A3)组100例。采集空腹血测定临床指标(血常规、血生化、糖化血红蛋白等),并测定ACR。结果"A3组和A2组患者的NLR、PLR均高于A1组(Plt;0.05);A3组患者的NLR、PLR均高于A2组(Plt;0.05);Logistic回归分析显示,NLR(OR=1.702,95%CI:1.290~2.247,Plt;0.001)、PLR(OR=1.007,95%CI:1.001~1.014,P=0.033)是T2DN的独立危险因素;受试者操作特征曲线显示,NLR较PLR有更高的预测价值[曲线下面积(area"under"the"curve,AUC):0.715"vs."0.655],截断值分别为1.975、126.135时,对应的敏感度、特异性分别为72.0%、64.0%和53.0%、74.0%。NLR联合PLR预测T2DN的AUC为0.714,敏感度68.0%、特异性68.5%。结论"NLR和PLR均是T2DN的危险因素,均可用来预测T2DN,其中NLR的预测价值更大,NLR联合PLR检测的预测价值并未较NLR单独检测有所提升。
[关键词]"中性粒细胞/淋巴细胞;血小板/淋巴细胞;糖尿病肾病;2型糖尿病
[中图分类号]"R587.2""""""[文献标识码]"A""""""[DOI]"10.3969/j.issn.1673-9701.2024.30.010
The"predictive"value"of"neutrophil-to-lymphocyte"ratio"and"platelet-to-lymphocyte"ratio"in"the"type"2"diabetic"nephropathy
LIANG"Dengyao,"LIU"Shiwei
Department"of"Endocrinology,"Shanxi"Bethune"Hospital,"Shanxi"Academy"of"Medical"Sciences,"Third"Hospital"of"Shanxi"Medical"University,"Tongji"Shanxi"Hospital,"Key"Laboratory"of"Endocrine"and"Metabolic"Diseases"of"Shanxi"Province,"Taiyuan,"030032,"Shanxi,"China
[Abstract]"Objective"To"discuss"the"correlation"of"neutrophil-to-lymphocyte"ratio"(NLR)"and"platelet-to-lymphocyte"rationbsp;(PLR)"with"type"2"diabetic"nephropathy"(T2DN),"and"to"analyze"the"value"of"NLR"and"PLR"independent"and"combined"detection"in"predicting"T2DN."Methods"A"total"of"300"patients"with"type"2"diabetes"mellitus"from"Department"of"Endocrinology,"Shanxi"Bethune"Hospital"from"December"2021"to"September"2023"were"analyzed"retrospectively."According"to"the"urinary"albumin-creatinin"ratio"(ACR),"patients"were"divided"into"the"normal"albuminuria"group"(A1"group,"n=100),"microalbuminuria"group"(A2"group,"n=100)"and"the"macroalbuminuria"group"(A3"group,"n=100)."The"clinical"and"biochemical"data"(blood"routine,"blood"biochemistry,"glycosylated"hemoglobin"A1c,"etc)"were"collected"by"fasting"blood."Results"NLR"and"PLR"of"patients"in"A3"group"and"A2"group"were"higher"than"those"in"A1"group"("Plt;0.05)."NLR"and"PLR"of"patients"in"A3"group"were"higher"than"those"in"A2"group"(Plt;0.05)."Logistic"regression"analysis"displayed"that"NLR"(OR=1.702,"95%CI:"1.290-2.247,"Plt;0.001]"and"PLR"(OR=1.007,"95%CI:"1.001-1.014,"P=0.033)"were"risk"factors"for"T2DN."According"to"the"analysis"of"receiver"operating"characteristic"curve,"the"value"of"NLR"for"predicting"T2DN"was"higher"than"PLR"[area"under"the"curve"(AUC):"0.715"vs."0.655]."The"cut-off"values"of"NLR"and"PLR"for"predicting"T2DN"were"1.975"and"126.135,"the"corresponding"sensitivity"and"specificity"were"72.0%,"64.0%"and"53.0%,"74.0%"respectively."When"NLR"was"combined"with"PLR,"the"AUC"was"0.714,"the"sensitivity"of"combined"prediction"was"68.0%,"and"the"specificity"was"68.5%."Conclusion"NLR"and"PLR"are"both"risk"factors"for"T2DN,"and"both"can"be"used"to"predict"T2DN."NLR"has"the"greatest"predict"value"for"T2DN."The"combined"predictive"value"of"NLR"and"PLR"were"not"improved"compared"with"NLR"alone.
[Key"words]"Neutrophil-to-lymphocyte"ratio;"Platelet-to-lymphocyte"ratio;"Diabetic"nephropathy;"Type"2"diabetes"mellitus
糖尿病是中国常见的慢性代谢性疾病之一,但其诊治和控制达标率却不足50%,而患病率的上升和控制率不足也导致包括微血管并发症在内的各种并发症患病率不断升高[1-2]。糖尿病肾病(diabetic"nephropathy,DN)是2型糖尿病(type"2"diabetes"mellitus,T2DM)常见的微血管并发症之一。该病病因复杂、发病机制尚不明确,若早期未得到及时诊治,一旦发展为终末期肾病,将成为社会和家庭的沉重负担。中国T2DM患者基数大,简单、经济、便于基层医院筛查的指标对早期发现和预防DN、缓解国家医保和个人家庭经济压力有重要作用。慢性炎症反应在DN的进展中发挥重要作用[3]。中性粒细胞/淋巴细胞(neutrophil-to-lymphocyte"ratio,NLR)和血小板/淋巴细胞(platelet-to-lymphocyte"ratio,PLR)作为一种新型且临床简单易计算的炎症指标,常被作为潜在生物标志物。NLR、PLR与肿瘤、自身免疫性疾病、胰腺炎、冠心病、糖尿病等疾病密切相关,其在DN早期诊断中的作用近年来也逐渐被证实[4-6];但对诊断截断值未形成共识,目前国内尚无文献报道NLR联合PLR检测在预测DN中的价值。本研究旨在探讨T2DM患者NLR、PLR与DN的相关性,同时分析NLR、PLR独立及联合预测DN的价值,从而为临床监测NLR、PLR来预测2型糖尿病肾病(type"2"diabetic"nephropathy,T2DN)提供理论基础。
1""资料与方法
1.1""研究对象
随机回顾性选取2021年12月至2023年9月山西白求恩医院内分泌科收治的符合纳排标准的T2DM患者300例。纳入标准:①符合世界卫生组织对T2DM的诊断标准[7];②年龄18~75岁。排除标准:①1型糖尿病及特殊类型糖尿病;②有糖尿病急性并发症;③急性心脑血管疾病;④恶性肿瘤、血液系统疾病如血小板减少症等病史;⑤急性感染、创伤等应激状态;⑥原发性肾脏疾病如肾病综合征、肾小球肾炎、急慢性肾衰竭等;⑦使用抗血小板药物。参考2012年美国糖尿病学会发布的糖尿病诊疗标准[8]进行分组:尿白蛋白/肌酐(albumin-creatinin"ratio,ACR)lt;30μg/mg为正常蛋白尿(A1)组,30~299μg/mg为微量蛋白尿(A2)组,gt;300μg/mg为大量蛋白尿(A3)组,每组100例。本研究符合赫尔辛基宣言。所有患者均知情同意并签署知情同意书。
1.2""研究方法
所有患者留取晨起空腹血测定临床指标。血常规采用迈瑞BC-5390"CRP全自动血细胞分析仪测定,据测定结果计算NLR和PLR;常规生化指标如血脂、肾功能等采用日立7600全自动生化分析仪检测;糖化血红蛋白(glycosylated"hemoglobin"A1c,HbA1c)采用全自动糖化血红蛋白分析仪检测;ACR取连续3d清洁中段晨尿3次测量的平均值。由经过培训的糖尿病专科护士统一测量患者的身高、体质量、血压等。
1.3""统计学方法
采用SPSS"20.0统计学软件对数据进行处理分析。计量资料以均数±标准差()表示,多组间比较采用单因素方差分析,组间两两比较采用Bonferroni法校正显著性水平的事后两两比较。Logistic回归分析探讨T2DN的危险因素,采用受试者操作特征曲线(receiver"operating"characteristic"curve,ROC曲线)分析NLR、PLR独立预测T2DN的敏感度和特异性。同时以无蛋白尿、有蛋白尿为二分类因变量,NLR、PLR为自变量,构建二分类Logistic回归方程,得出预测概率值,以此绘制NLR联合PLR检测的ROC曲线。Plt;0.05为差异有统计学意义。
2""结果
2.1""三组患者的一般资料和临床指标的比较
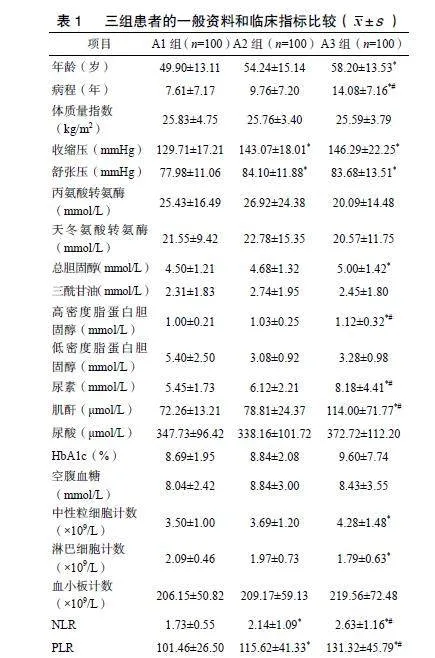
A2组患者的收缩压、舒张压、NLR、PLR均高于A1组;A3组患者的年龄、病程、收缩压、舒张压、总胆固醇、高密度脂蛋白胆固醇、尿素、肌酐、中性粒细胞计数、NLR、PLR均高于A1组,淋巴细胞计数低于A1组;A3组患者的病程、高密度脂蛋白胆固醇、尿素、肌酐、NLR、PLR均高于A2组。差异均有统计学意义(Plt;0.05)。三组患者的体质量指数、丙氨酸转氨酶、天冬氨酸转氨酶、三酰甘油、低密度脂蛋白胆固醇、尿酸、HbA1c、空腹血糖、血小板计数比较,差异无统计学意义(P>0.05),见表1。
2.2""T2DN的危险因素分析
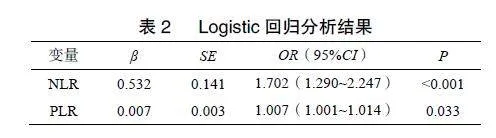
以尿蛋白程度为因变量,分别以NLR、PLR为自变量行有序Logistic回归分析,结果显示NLR和"PLR均是T2DN的独立危险因素,见表2。
2.3""NLR、PLR独立及联合预测T2DN的价值
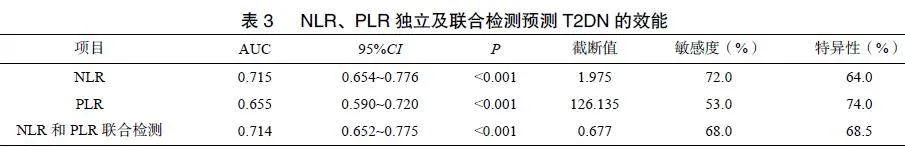
NLR单独检测较PLR单独检测预测T2DN的曲线下面积(area"under"the"curve,AUC)大、敏感度高、特异性低;NLR联合PLR检测预测T2DN的AUC较PLR单独检测大,但与NLR单独检测比较未见升高,见表3。
3""讨论
随着城市化、人口老龄化越来越严重,慢性代谢性疾病及其并发症的患病率也越来越高。T2DN是T2DM的第二大慢性并发症,其起病隐匿,早期症状不典型,且目前仍无有效治疗方法,因此早期筛查和诊治、识别高危人群对患者、家庭及社会均有较大意义。目前T2DN的诊断常选用白蛋白尿作为生物标志物[9]。然而,其在早期DN中的诊断价值有限,因为在出现白蛋白尿之前已存在肾组织损伤。尽管DN的发病机制目前尚未被完全阐明,但随着研究的深入,炎症诱导的肾损伤越来越受到关注。许多炎症细胞因子如白细胞介素(interleukin,IL)-1、IL-6和肿瘤坏死因子-α等在DN的发生发展中发挥作用,但上述炎症因子的测定难以广泛应用于日常临床检测。白细胞总计数和分类计数是炎症的敏感指标,具有成本效益的中性粒细胞、淋巴细胞和血小板作为免疫系统的一部分,可调节自然免疫和获得性免疫;NLR、PLR等作为内皮细胞功能障碍和炎症的预测因子越来越受到重视[10]。
糖尿病微血管并发症与慢性炎症高度相关[11-12]。炎性时白细胞作为防御体系反应性升高,且以中性粒细胞升高为主,中性粒细胞是自然免疫反应的关键部分,可分泌大量炎症因子,炎症因子除直接作用导致组织损伤外,还可继续促进粒细胞升高,形成恶性循环;与此同时,淋巴细胞计数为使机体持续保持低度炎症状态而应激性减少。NLR反映机体中性粒细胞与淋巴细胞计数之间的动态平衡,通过监测血常规即可得到稳定的炎症指标,反映机体内免疫反应失调,且受生理和病理状态影响较小,是疾病严重程度和死亡率的有力预测标志物[13]。糖尿病患者持续高血糖可引起肾细胞应激,从而触发自然免疫反应并将白细胞聚集到肾脏,加速肾损伤发生。但NLR与DN的关系仍存在争议。Zhang等[14]研究显示NLR与DN无关;Jaaban等[15]研究表明大量白蛋白尿T2DM患者的NLR值显著高于微量白蛋白尿和正常白蛋白尿患者,且NLR与蛋白尿水平存在正相关;Wan等[13]研究表明NLR水平越高DN患病率越高;Assulyn等[16]研究表明,与无蛋白尿糖尿病患者相比,微量白蛋白尿患者的NLR较高,NLR对微量白蛋白尿具有阳性预测价值,且NLR与白蛋白尿的关联不受年龄、性别、体质量指数、高血压等的影响。本研究与上述结果一致,T2DM患者随着蛋白尿程度越重,NLR水平越高;Logistic回归分析显示,NLR是T2DN的独立危险因素。
PLR被认为是心脏疾病、肿瘤疾病和慢性肾脏病的潜在炎症标志物,越来越多地被用于评估炎症状态和心血管疾病[17]。血小板可直接调控白细胞,使它们向损伤组织募集,同时也释放多种免疫调节因子、趋化因子等,以自分泌或旁分泌方式调节炎症反应[18]。PLR的增加代表血小板相对活跃的炎症反应。Onalan等[19]研究表明尿蛋白随PLR升高而增加,PLR是活检证实的慢性肾脏病中肾病进展的独立危险因素,与本研究结果一致。
本研究评估NLR联合PLR检测对T2DN的预测价值。以ROC曲线下AUC评价NLR、PLR和两者联合检测对DN的预测效能。结果显示,PLR为低预测校能(0.5≤AUC≤0.7),NLR和两者联合检测均为中度预测校能(0.7≤AUC≤0.9),NLR联合PLR检测预测效能相较NLR独立预测效能敏感度下降,但特异性升高。Li等[20]研究显示,与PLR相比,NLR是诊断T2DN更有效的潜在炎症标志物。虽然中性粒细胞、淋巴细胞及血小板均在全身和局部的炎症反应中发挥一定的作用,但在多数研究中,相较于PLR,NLR与糖尿病微血管并发症之间的相关性更为显著。其原因可能是中性粒细胞作为计数最多的白细胞,在慢性炎症中发挥更重要的作用。研究显示中性粒细胞计数在并发糖尿病微血管并发症的患者中显著升高,而血小板和淋巴细胞计数却并不总是显著改变[14,21-22]。本研究显示在糖尿病患者中,血小板计数并未随患者蛋白尿水平的增加而增加,可能导致PLR相较于NLR对DN的预测效能更低。
综上所述,本研究中NLR、PLR水平在不同程度T2DN中具有较大差异,NLR和PLR均是T2DN的独立危险因素,均可预测T2DN,其中NLR的预测价值更大,NLR联合PLR检测的预测价值并未较NLR单独检测显著提升。NLR、PLR通过外周血常规即可获得,门诊及基层医疗机构均可检测,对患者随访病情有重大意义,对NLRgt;1.975、PLRgt;"126.135的T2DM患者应密切随访,并进一步行相关检查,有助于早期诊治T2DN。
利益冲突:所有作者均声明不存在利益冲突。
[参考文献]
[1] WANG"L,"PENG"W,"ZHAO"Z,"et"al."Prevalence"and"treatment"of"diabetes"in"China,"2013—2018[J]."JAMA,"2021,"326(24):"2498–2506.
[2] YAN"Y,"WU"T,"ZHANG"M,"et"al."Prevalence,"awareness"and"control"of"type"2"diabetes"mellitus"and"risk"factors"in"Chinese"elderly"population[J]."BMC"Public"Health,"2022,"22(1):"1382.
[3] DONATE-CORREA"J,"LUIS-RODRÍGUEZ"D,"MARTÍN-"NÚÑEZ"E,"et"al."Inflammatory"targets"in"diabetic"nephropathy[J]."J"Clin"Med,"2020,"9(2):"458.
[4] QIAO"S,"GAO"W,"GUO"S."Neutrophil-lymphocyte"ratio"(NLR)"for"predicting"clinical"outcomes"in"patients"with"coronary"artery"disease"and"type"2"diabetes"mellitus:"A"propensity"score"matching"analysis[J]."Ther"Clin"Risk"Manag,"2020,"16:"437–443.
[5] 许琳琳,"李素梅,"陈芳,"等."老年2型糖尿病病人踝肱指数与中性粒细胞/淋巴细胞比值的相关性研究[J]."实用老年医学,"2018,"(1):"63–66.
[6] 黄冉冉,"徐英英,"陈矢."比较中性粒细胞/淋巴细胞、血小板/淋巴细胞和平均血小板体积对早期糖尿病肾病的预测价值[J]."中华内分泌外科杂志,"2019,"13(1):"76–80.
[7] ALBERTI"K"G,"ZIMMET"P"Z.nbsp;Definition,"diagnosis"and"classification"of"diabetes"mellitus"and"its"complications."Part1:"Diagnosis"and"classification"of"diabetes"mellitus"provisional"report"of"a"WHO"consultation[J]."Diabet"Med,"1998,"15(7):"539–553.
[8] American"Diabetes"Association."Standards"of"medical"care"in"diabetes—2012[J]."Diabetes"Care,"2012,"35"Suppl"1(Suppl"1):"S11–S63.
[9] WINTER"L,"WONG"L"A,"JERUMS"G,"et"al."Use"of"readily"accessible"inflammatory"markers"to"predict"diabetic"kidney"disease[J]."Front"Endocrinol,"2018,"9:"225.
[10] LIU"Y,"YE"T,"CHEN"L,"et"al."Systemic"immune-"inflammation"index"predicts"the"severity"of"coronary"stenosis"in"patients"with"coronary"heart"disease[J]."Coron"Artery"Dis,"2021,"32(8):"715–720.
[11] FORRESTER"J"V,"KUFFOVA"L,"DELIBEGOVIC"M."The"role"of"inflammation"in"diabetic"retinopathy[J]."Front"Immunol,"2020,"11:"583687.
[12] YUE"T,"SHI"Y,"LUO"S,"et"al."The"role"of"inflammation"in"immune"system"of"diabetic"retinopathy:"Molecular"mechanisms,"pathogenetic"role"and"therapeutic"implications[J]."Front"Immunol,"2022,nbsp;13:"1055087.
[13] WAN"H,"WANG"Y,"FANG"S,"et"al."Associations"between"the"neutrophil-to-lymphocyte"ratio"and"diabetic"complications"in"adults"with"diabetes:"A"cross-sectional"study[J]."J"Diabetes"Res,"2020,"2020:"6219545.
[14] ZHANG"R,"CHEN"J,"XIONG"Y,"et"al."Increased"neutrophil"count"is"associated"with"the"development"of"chronic"kidney"disease"in"patients"with"diabetes[J]."J"Diabetes,"2022,"14(7):"442–454.

