ICU缺血性脑卒中患者下肢深静脉血栓形成危险因素分析
吴蕾

【摘要】 目的:分析重癥监护室(ICU)缺血性脑卒中患者下肢深静脉血栓形成(DVT)发生的危险因素。方法:回顾性分析2021年5月—2023年4月贵州医科大学附属医院收治的96例ICU缺血性脑卒中患者的临床资料,统计其DVT发生率;收集患者的年龄、性别等资料,分析患者DVT发生的危险因素。结果:96例ICU缺血性脑卒中患者中,共有28例发生DVT,占比29.17%。单因素分析显示:发生组的年龄>60岁、体重指数(BMI)>24 kg/m2、有高血压史、有糖尿病史、C反应蛋白(CRP)水平>10 mg/L、D-二聚体(D-D)水平>0.5 mg/L占比均高于未发生组,差异均有统计学意义(P<0.05);两组性别、吸烟史、饮酒史、高脂血症占比相比,差异均无统计学意义(P>0.05)。logistic回归分析显示:年龄>60岁[OR=7.459,95%CI(2.804,19.846)]、BMI>24 kg/m2[OR=2.833,95%CI(1.144,7.017)]、有高血压史[OR=3.796,95%CI(1.464,9.846)]、有糖尿病史[OR=5.160,95%CI(1.923,13.849)]、CRP>10 mg/L[OR=7.667,95%CI(2.721,21.601)]、D-D>0.5 mg/L[OR=2.908,95%CI(1.165,7.258)]是ICU缺血性脑卒中患者DVT发生的独立危险因素(P<0.05)。结论:ICU缺血性脑卒中患者DVT发生风险较高,其发生的危险因素包括年龄>60岁、BMI>24 kg/m2、有高血压史、有糖尿病史、CRP>10 mg/L、D-D>0.5 mg/L。
【关键词】 缺血性脑卒中 重症监护室 下肢深静脉血栓形成 危险因素
Analysis of Risk Factors for Lower Limb Deep Vein Thrombosis in ICU Ischemic Stroke Patients/WU Lei. //Medical Innovation of China, 2024, 21(08): -164
[Abstract] Objective: To analyze the risk factors for the development of lower limb deep venous thrombosis (DVT) in patients with ischemic stroke in intensive care unit (ICU). Method: A retrospective analysis was conducted on the clinical data of 96 ICU ischemic stroke patients admitted to the Affiliated Hospital of Guizhou Medical University from May 2021 to April 2023, and the incidence of DVT was calculated; the age, gender, and other data of patients were collected to analyze the risk factors of DVT. Result: Among the 96 ICU patients with ischemic stroke, 28 patients had DVT, accounting for 29.17%. Univariate analysis showed that age >60 years, body mass index (BMI) >24 kg/m2, history of hypertension, history of diabetes, C reactive protein (CRP) level >10 mg/L,
D-dimer (D-D) level >0.5 mg/L in the occurrence group were higher than those in the non occurrence group, the differences were statistically significant (P<0.05); there were no statistically significant differences in gender, smoking history, alcohol history, and proportion of hyperlipidemia in the two groups (P>0.05). logistic regression analysis showed that: age >60 years [OR=7.459, 95%CI (2.804, 19.846)], BMI >24 kg/m2 [OR=2.833, 95%CI (1.144, 7.017)], a history of hypertension [OR=3.796, 95%CI (1.464, 9.846)], a history of diabetes mellitus [OR=5.160, 95%CI (1.923, 13.849)], CRP >10 mg/L [OR=7.667, 95%CI (2.721, 21.601)], D-D >0.5 mg/L [OR=2.908, 95%CI (1.165, 7.258)] were independent risk factors for DVT in ischemic stroke patients in the ICU (P<0.05). Conclusion: The risk of DVT in patients with ischemic stroke in ICU is high. The risk factors of DVT include age >60 years old, BMI >24 kg/m2, history of hypertension, history of diabetes, CRP >10 mg/L, D-D >0.5 mg/L.
[Key words] Ischemic stroke Intensive care unit Deep venous thrombosis of lower limbs Risk factors
First-author's address: Department of Neurology, the Affiliated Hospital of Guizhou Medical University, Guiyang 550004, China
doi:10.3969/j.issn.1674-4985.2024.08.036
缺血性脑卒中为临床常见的脑血管疾病,具有起病急、进展快、致残致死率高等特征[1-2]。近年,因人口老龄化进程的加快,缺血性脑卒中的发生率逐年上涨,给广大居民的身心健康造成众多危害[3-4]。重症监护室(ICU)收治的缺血性脑卒中患者的病情危重,患者需长期卧床,故容易诱发较多并发症,其中以下肢深静脉血栓形成(DVT)较为常见。DVT一旦发生,将会延长患者住院时间,增加经济压力,还可能会加重原本病情,甚至危及生命[5]。因此,积极的了解ICU缺血性脑卒中患者DVT发生的影响因素意义重大。基于此,本研究回顾性分析2021年5月—2023年4月贵州医科大学附属医院收治的96例ICU缺血性脑卒中患者的临床资料,探究其DVT发生的危险因素,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2021年5月—2023年4月本院收治的96例ICU缺血性脑卒中患者的临床资料。纳入标准:(1)符合文献[6]《中国急性缺血性脑卒中诊治指南2018》内有关诊断;(2)临床资料齐全。排除标准:(1)存在恶性肿瘤;(2)伴有自身免疫性疾病;(3)合并传染性疾病;(4)伴有血液系统疾病;(5)合并肝肾功能衰竭;(6)妊娠期或哺乳期;(7)入院前已存在DVT。患者一般资料,男52例,女44例;年龄41~78岁,平均(60.49±5.37)岁;体重指数(BMI)17.1~26.4 kg/m2,平均(24.20±0.52)kg/m2。
研究经贵州医科大学附属医院医学伦理委员会批准。
1.2 方法
运用回顾性调查分析方法,统计收集96例ICU缺血性脑卒中患者DVT发生率;另以本院自制一般资料调查量表统计患者的性别(男、女)、年龄
(>60岁、≤60岁)、BMI(>24 kg/m2、≤24 kg/m2)、吸烟史(有、无)、饮酒史(有、无)、高血压史(有、无)、糖尿病史(有、无)、高脂血症(有、无)、
C反应蛋白(CRP)水平(>10 mg/L、≤10 mg/L)、D-二聚体(D-D)水平(>0.5 mg/L、≤0.5 mg/L)例数。首先对以上信息进行单因素分析,然后将单因素分析内有意义的条目进行logistic回归分析,统计分析ICU缺血性脑卒中患者DVT发生的危险因素。
1.3 统计学处理
选用SPSS 20.0分析数据,计数资料以率(%)表达,行字2检验;计量资料以(x±s)表达,行t检验;多因素以logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 ICU缺血性脑卒中患者DVT发生情况
96例ICU缺血性脑卒中患者中,共有28例发生DVT,占比29.17%。
2.2 ICU缺血性脑卒中患者DVT发生的单因素分析
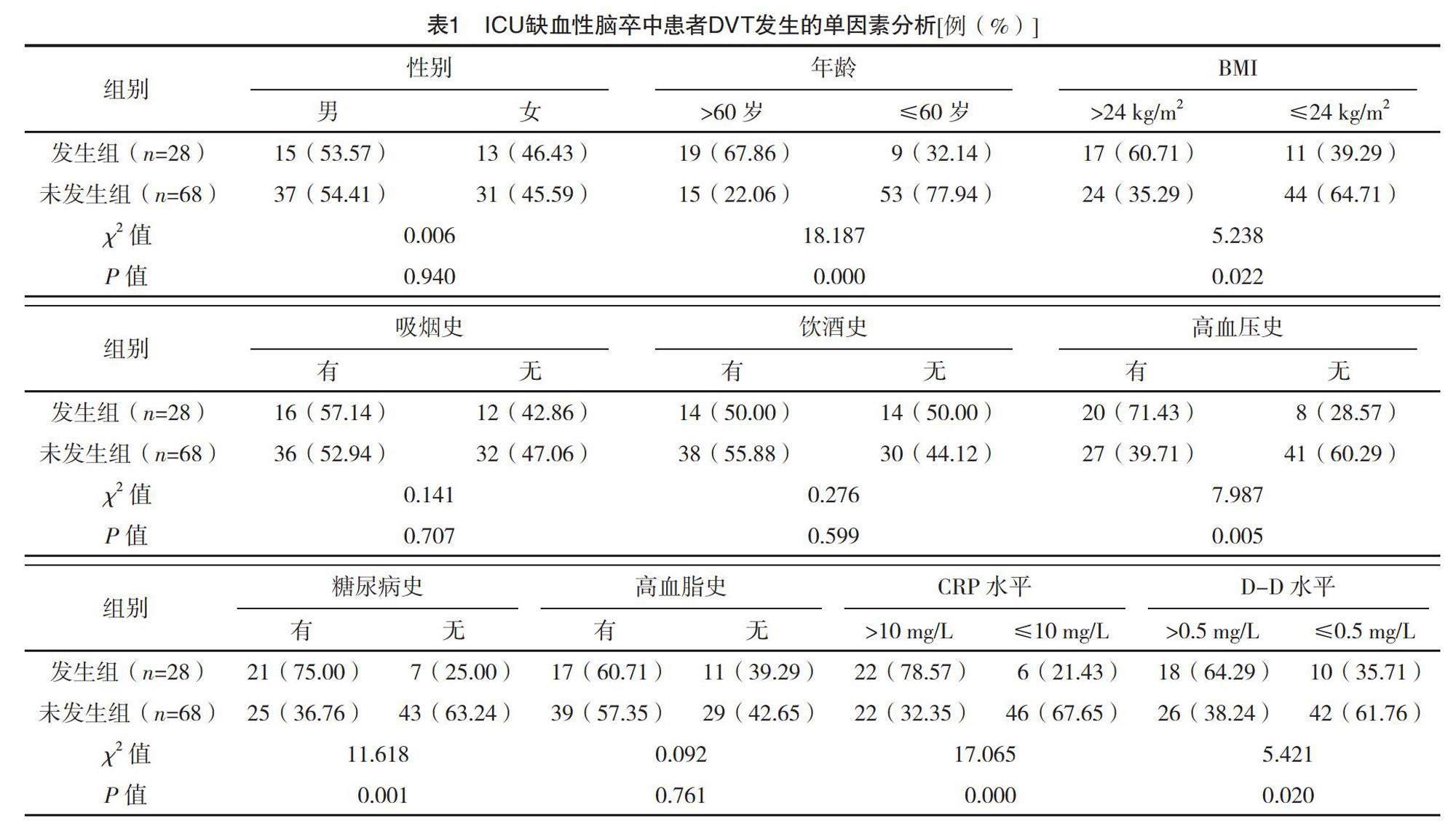
单因素分析显示:发生组的年龄>60岁、BMI>24 kg/m2、有高血压史、有糖尿病史、CRP水平>10 mg/L、D-D水平>0.5 mg/L占比均高于未发生组,差异均有统计学意义(P<0.05);两组性别、吸烟史、饮酒史、高脂血症占比相比,差异均无统计学意义(P>0.05)。见表1。
2.3 ICU缺血性脑卒中患者DVT发生的多因素分析
以是否发生DVT为应变量,以单因素分析内有意义的条目为自变量进行赋值,年龄(≤60岁=0,>60岁=1)、BMI(≤24 kg/m2=0,>24 kg/m2=1)、高血压史(无=0,有=1)、糖尿病史(无=0,有=1)、CRP(≤10 mg/L=0,>10 mg/L=1)、D-D(≤0.5 mg/L=0,>0.5 mg/L=1)。logistic回归分析显示:年龄>60岁、BMI>24 kg/m2、有高血压史、有糖尿病史、CRP>10 mg/L、D-D>0.5 mg/L是ICU缺血性脑卒中患者DVT发生的独立危险因素(P<0.05),见表2。
3 讨论
缺血性脑卒中是一种脑部血液循环障碍性疾病,因缺血、缺氧造成的局限性脑组织缺血性坏死或者软化,在临床具有较高的患病率[7-8]。缺血性脑卒中是脑血管病最常见的一种类型,大约占据全部急性脑血管病的70%,常在中老年群体内发病[9-10]。近年,因老龄化进程的加快,该病的患病率有所上涨[11-12]。ICU缺血性脑卒中患者的病情严重,进展迅速,极易致死,患者在病房内需长期臥床,因而容易诱发较多的并发症。DVT是ICU缺血性脑卒中患者常见的并发症之一,血栓脱落之后容易引起肺栓塞,从而对患者的生命造成威胁[13-14]。因此,积极的明晰本院ICU缺血性脑卒中患者DVT发生的危险因素十分重要。
本研究结果显示,96例ICU缺血性脑卒中患者中,共有28例发生DVT,占比29.17%。提示,ICU缺血性脑卒中患者的DVT发生风险较高,对此临床需予以高度重视。本研究logistic回归分析显示:年龄>60岁[OR=7.459,95%CI(2.804,19.846)]、BMI>24 kg/m2[OR=2.833,95%CI(1.144,7.017)]、有高血压史[OR=3.796,95%CI(1.464,9.846)]、有糖尿病史[OR=5.160,95%CI(1.923,13.849)]、CRP>10 mg/L[OR=7.667,95%CI(2.721,21.601)]、D-D>0.5 mg/L[OR=2.908,95%CI(1.165,7.258)]是ICU缺血性脑卒中患者DVT发生的独立危险因素(P<0.05)。分析原因认为,(1)年龄>60岁:老年患者常合并较多的基础疾病,自身组织器官功能处于衰退状态,血管弹性较差,因而会导致静脉血流减缓,最终诱发DVT[15-16]。(2)BMI>24 kg/m2:肥胖患者机体内部含有的脂肪较多,其血管壁较厚,故DVT的发生风险较高。(3)有高血压史:高血压患者因长时间处于高血压状态,会对红细胞的变性、聚集能力造成一定影响,导致血小板在流动时挤向血管壁,使得血小板凝聚性上涨,导致微血管阻塞,造成血管阻力上涨,增加DVT发生风险[17-18]。
(4)有糖尿病史:长时间处在高血糖状态会在一定程度上降低红细胞变性能力,增加红细胞聚集性,而聚集的红细胞会损害静脉壁,最终引发DVT[19-20]。(5)CRP>10 mg/L:CRP水平升高常见于感染、炎症、组织损伤中,而感染、应激等因素会增加DVT发生风险。(6)D-D>0.5 mg/L:D-D是纤维蛋白的降解产物,其水平上升表明血液处在高凝状态和继发性纤溶亢进,故D-D水平高,则DVT发生风险高。
综上所述,ICU缺血性脑卒中患者的DVT发生风险较高,而DVT发生的危险因素具有多样性,年龄>60歲、BMI>24 kg/m2、有高血压史、有糖尿病史、CRP>10 mg/L、D-D>0.5 mg/L均是ICU缺血性脑卒中患者DVT发生的独立危险因素。
参考文献
[1] DAMNJANOVIC Z,JOVANOVIC M,SARAC M,et al.
Correlation between climatic and biochemical parameters in etiopathogenesis of unprovoked deep vein thrombosis of the lower limbs[J].Phlebology,2021,36(5):407-413.
[2]盘婧婧,陈琛,张思梦.利伐沙班联合氯吡格雷治疗急性脑梗死合并下肢深静脉血栓形成的临床疗效[J].临床合理用药杂志,2022,15(21):19-22.
[3]高珊,李晓明,张科.脑梗死患者下肢深静脉血栓形成的危险因素分析[J].国际神经病学神经外科学杂志,2021,48(3):280-283.
[4]吴泽秀,黄晓兰,马文琼,等.Caprini评分联合D-二聚体及住院时间预测脑梗死患者下肢深静脉血栓形成的价值分析[J].实用医院临床杂志,2022,19(5):51-54.
[5]万文俊,王艳富,游菲,等.空气压力波治疗联合MOTOmed下肢训练对脑卒中后下肢深静脉血栓形成的影响[J].中华物理医学与康复杂志,2021,43(6):523-525.
[6]中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国急性缺血性脑卒中诊治指南2018[J].中华神经科杂志,2018,51(9):666-682.
[7] ZHANG J,FANG Y,PANG H,et al.Association of age-adjusted D-dimer with deep vein thrombosis risk in patients with spinal cord injury: a cross-sectional study[J].Spinal Cord,2022,60(1):90-98.
[8]邸佳,张大维,薛欣欣.康复护理联合血液循环驱动泵预防脑卒中偏瘫病人下肢深静脉血栓的效果观察[J].护理研究,2022,36(8):1496-1498.
[9]林鸿辉,田原卿.脑出血患者在ICU期间下肢深静脉血栓形成的影响因素及中西医结合预防策略[J].黑龙江医药,2023,36(3):607-610.
[10]侯丽敏,刘芳艳,孟雪,等.急性缺血性脑卒中和颅内静脉窦及脑静脉血栓形成患者血管内治疗术后发生下肢深静脉血栓形成的影响因素及其预测指标研究[J].实用心脑肺血管病杂志,2021,29(10):42-46,52.
[11]刘丽沙,周慧,郭晓燕,等.丁苯酞对急性脑梗死并发下肢深静脉血栓的影响分析[J].四川医学,2021,42(1):53-57.
[12]聂晓芳,武艳姣.阿加曲班与低分子量肝素钙分别联合氯吡格雷治疗急性脑梗死合并下肢深静脉血栓患者的效果比较[J].河南医学研究,2021,30(10):1852-1854.
[13]章袁,马景鑑,拱忠影,等.缺血性脑卒中患者合并小腿肌间静脉血栓形成抗栓治疗效果的影响因素分析[J].天津医药,2022,50(3):286-291.
[14]李巍,王莉莉,李海燕,等.急性缺血性卒中患者无症状深静脉血栓形成危险因素分析[J].中国现代神经疾病杂志,2021,21(7):592-597.
[15]高智,汤睿,杜敏,等.急性脑卒中患者围手术期孤立性下肢远端深静脉血栓发生的危险因素分析[J].立体定向和功能性神经外科杂志,2021,34(5):279-283.
[16]李巍,王亮,秦延京.老年住院患者脑卒中后下肢深静脉血栓形成的危险因素[J].中国临床医生杂志,2021,49(12):1444-1446.
[17]黄晓兰,吴泽秀,蒋珍慧,等.大动脉粥样硬化型脑梗死并发下肢深静脉血栓危险因素分析[J].四川医学,2022,43(9):891-896.
[18]陶涛涛,朱成飞.急性脑梗死患者下肢深静脉血栓形成的危险因素分析[J].浙江临床医学,2022,24(11):1683-1685.
[19]陈志强,林春明,黄新,等.住院期间急性脑梗死合并孤立性远端深静脉血栓的转归及影响因素[J].岭南现代临床外科,2022,22(6):565-569,577.
[20]赵燕燕,秦秀宝.脑梗死患者下肢深静脉血栓形成的循证护理预防分析[J].航空航天医学杂志,2022,33(11):1404-1406.
(收稿日期:2023-08-24) (本文编辑:白雅茹)

