局灶性癫痫围发作期心率变异性变化特点
孙建奎,王群
(1.安阳地区医院 神经内一科,河南 安阳 455000;2.首都医科大学附属北京天坛医院 神经病学中心,北京 100070)
癫痫是大脑神经元异常过度放电引起的神经功能失调综合征,具有发作性、短暂性、重复性和刻板性特征。癫痫发作常伴有心率变化,其原因可能和心脏自主神经系统功能改变有关[1]。有研究发现癫痫可以损伤心脏自主神经系统,进而对心脏功能产生影响[2]。而且不同部位和侧别起始的癫痫围发作期心率变化可能不同[1],是否心脏自主神经系统功能改变也存在差异。本研究旨在通过分析局灶性癫痫发作前期、发作期、发作后期心率变异性指标探讨:局灶性癫痫围发作期心脏自主神经调节情况;不同部位和侧别局灶性癫痫围发作期心脏自主神经调节差异。为局灶性癫痫的预警、治疗以及癫痫性猝死预防等提供线索。
1 材料和方法
1.1 病例和发作选择
收集2014年9月至2019年9月在首都医科大学附属北京天坛医院癫痫科连续进行术前评估的局灶性癫痫患者102例,男68例,女34例,年龄5.5~56岁,平均(27.1±7.4)岁。96例患者每例选择2次发作,6例患者每例选择1次发作,共计198次发作,发作类型均为局灶性发作,无继发全面性强直-阵挛发作,其中单纯部分性发作(simple partial seizure,SPS)10例,复杂部分性发作(complex partial seizure,CPS)92例。病理明确90例,海马硬化37例,局灶性皮质发育不良(focal cortical dysplasia,FCD)19例,节细胞胶质瘤10例,皮质发育不良6例,脑软化灶6例,海绵状血管瘤5例,脑灰质异位2例,胶质增生2例,少突胶质细胞瘤、神经节细胞瘤、星形细胞瘤各1例;病理性质不详12例。
1.2 脑电图和心电图记录
应用Neurofax EEG-1200脑电图仪(日本光电株式会社,东京,日本),采样率1 000 Hz,按照10-20国际导联安置系统安置头皮电极,同步心电的2个电极分别安置在左右锁骨中线第二肋间。
1.3 围发作期定义
癫痫发作起始时刻由1位获得中国抗癫痫协会脑电图高级证书的神经病学专家及1位获得资质的脑电图技师决定。发作起始:脑电活动改变或症状出现,任何一个首先发生即认为发作起始。发作终止:发作期脑电变化,如异常放电终止,转为慢波或脑电抑制等。发作前期:发作起始前60 s。发作期:发作起始至发作终止。发作后期:发作终止后120 s。
1.4 RR间期测量和心率变异性计算方法
手动测量相邻两个心电图的RR间期,选择时间段:发作前60 s,发作期,终止后60 s;计算相邻正常心跳间期差值平方和的均方根(the square root of the mean squared differences of successive NN intervals,RMSSD)。
1.5 致痫灶侧别和部位确定
依据症状、影像(磁共振和PET-CT)、视频脑电图、皮质脑电图或立体定向脑电图结果(见表1)。颞叶内侧癫痫:起源于颞叶内侧结构的癫痫,颞叶内侧结构即位于侧副沟以内的内侧颞叶结构,包括钩回、杏仁核、海马旁回(内嗅皮质和外嗅皮质)和海马复合体(海马、齿状回及海马下托)等。颞叶外侧癫痫:起源于颞叶外侧结构的癫痫。颞叶外侧结构:位于基底部的梭状回和位于颞叶外侧的颞上、中、下回。颞叶外癫痫:额叶癫痫、顶叶癫痫和枕叶癫痫。
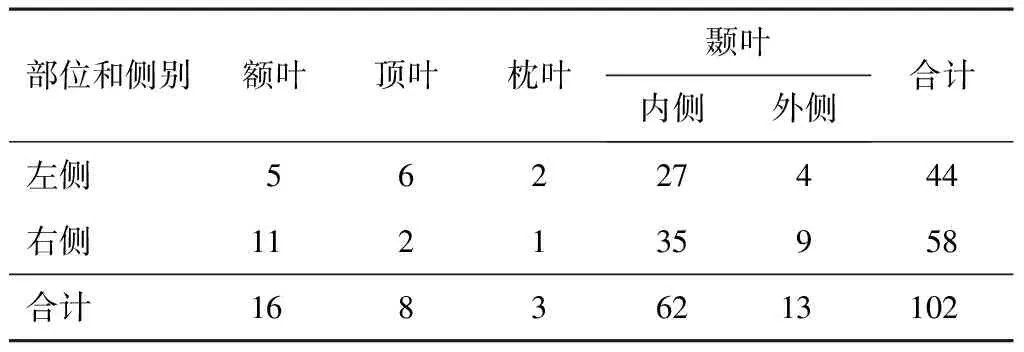
表1 所选局灶性癫痫病例致痫灶部位和侧别(n)
1.6 统计学处理
应用IBM SPSS 25.0统计软件进行统计分析。计数资料:统计描述用频数、百分比表示。计量资料:统计描述用中位数和四分位数[M(P25,P75)]表示。统计推断:秩和检验,两样本用Mann-Whitney检验,多个样本用Kruskal-Wallis检验。以P=0.05为统计学差异判断标准。
2 结果
2.1 发作前60 s、发作期、终止后60 s RMSSD全部发作比较
发作前60 s、发作期和终止后60 s 3组总体心率变异性时域参数RMSSD分布差异有统计学意义。两两比较:发作期和发作前60 s相比,P<0.001;发作期和终止后60 s相比,P<0.001;发作前60 s和终止后60 s相比,P=0.029<0.05,提示发作期心率变异性时域参数RMSSD最低,小于发作前60 s和终止后60 s,终止后60 s心率变异性时域参数RMSSD虽然有所回升,但仍小于发作前60 s,未恢复至发作前水平。见表2。

表2 局灶性癫痫围发作期RMSSD比较[M(P25,P75),ms]
2.2 不同心率变化类型围发作期RMSSD比较
心率增快发作前60 s、发作期和终止后60 s 3组总体心率变异性时域参数RMSSD分布差异有统计学意义,发作期心率变异性时域参数RMSSD降低。见表3。

表3 不同心率变化类型围发作期RMSSD比较[M(P25,P75),ms]
2.3 不同发作类型围发作期RMSSD比较
CPS发作前60 s、发作期和终止后60 s 3组总体心率变异性时域参数RMSSD分布差异有统计学意义,发作期心率变异性时域参数RMSSD降低。见表4。

表4 不同发作类型围发作期RMSSD比较[M(P25,P75),ms]
2.4 不同发作时状态围发作期RMSSD比较
清醒期和睡眠期发作前60 s、发作期和终止后60 s 3组总体心率变异性时域参数RMSSD分布差异有统计学意义,发作期心率变异性时域参数RMSSD降低。发作期和发作前60 s RMSSD差值:清醒期[0.008 62(0.004 21,0.019 3)]和睡眠期[0.014 10(0.008 48,0.002 61)]相比差异有统计学意义(Z=4.261,P=0.039),睡眠期下降更明显。见表5。

表5 不同发作时状态围发作期RMSSD比较[M(P25,P75),ms]
2.5 不同部位和侧别局灶性癫痫RMSSD比较
颞叶内侧癫痫发作前60 s、发作期和终止后60 s 3组总体心率变异性时域参数RMSSD分布差异有统计学意义,发作期心率变异性时域参数RMSSD降低(见表6);颞叶外侧癫痫(见表7)和颞叶外癫痫(见表8)发作前60 s、发作期和终止后60 s 3组总体心率变异性时域参数RMSSD分布差异无统计学意义。3组发作右侧和左侧发作前60 s、发作期和终止后60 s心率变异性时域参数RMSSD相比差异无统计学意义。
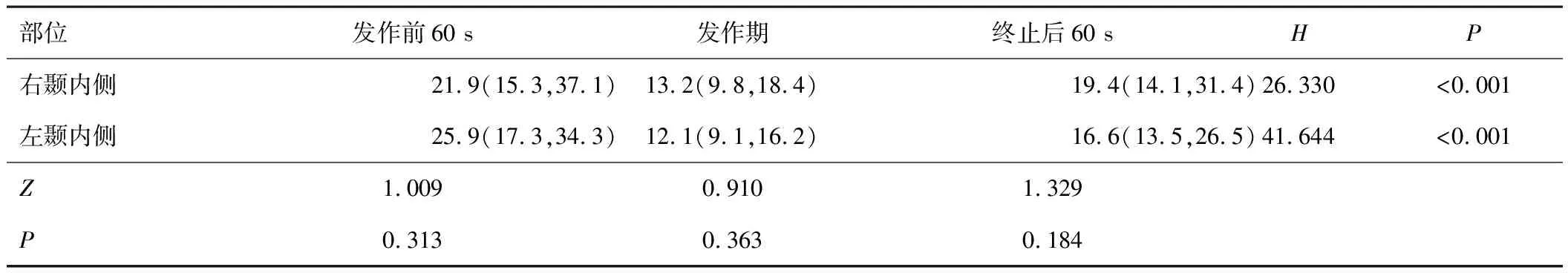
表6 颞叶内侧癫痫围发作期RMSSD比较[M(P25,P75),ms]
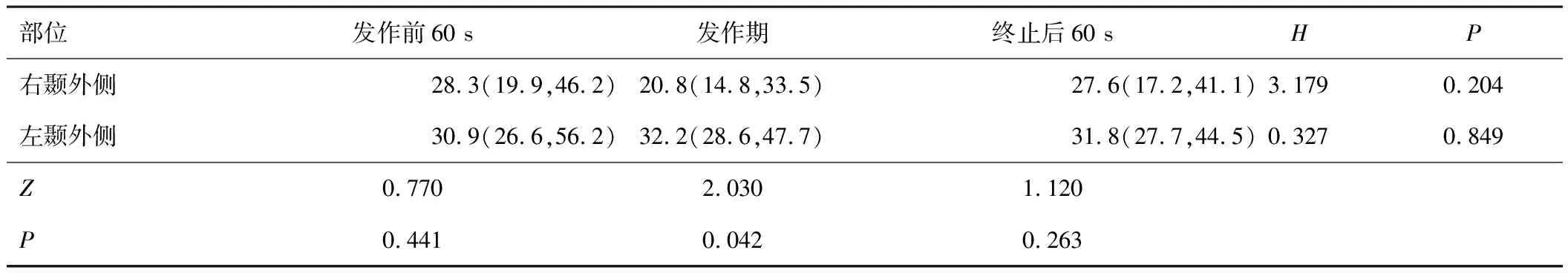
表7 颞叶外侧癫痫围发作期RMSSD比较[M(P25,P75),ms]
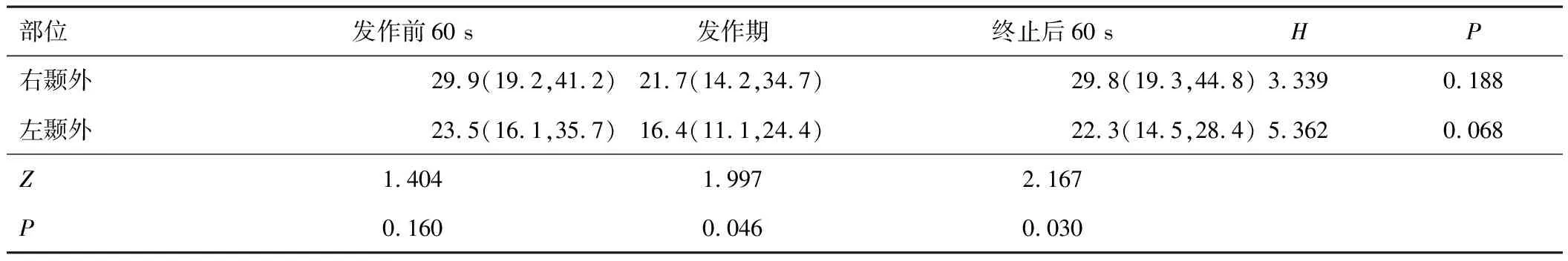
表8 颞叶外癫痫围发作期RMSSD比较[M(P25,P75),ms]
3 讨论
心脏跳动的间距会有不同程度的变异,此差异称为心率变异性。通过心率变异性可以分析和评估自主神经功能,而且简单无创。目前最广泛应用的分析方法主要有:时域分析和频域分析。RMSSD即为时域分析方法,是最常用来做时域分析的短期心率变异性指标[3]。RMSSD与心率的短期、快速变化有关,可以反映迷走神经介导的心脏自主控制。有研究发现,RMSSD降低和癫痫性猝死(sudden unexpected death in epilepsy,SUDEP)风险增高有关[4],可以作为SUDEP风险的一个标志[5]。
本研究发现癫痫发作期RMSSD降低,低于发作前和终止后,提示发作期心脏迷走神经兴奋性降低,心脏交感神经兴奋性相对增高,这也可以解释大多患者发作期心率增快[1]。而心率无变化或者心率减慢者发作期RMSSD无明显变化,甚至一些心率减慢发作期和终止后RMSSD有所增加,提示此类患者迷走神经兴奋下降不明显。由此可以推测,自主神经对癫痫围发作期心率变化是有影响的,表现为迷走神经兴奋性降低。目前迷走神经刺激术可以有效减少癫痫发作,也可以从侧面佐证这一推测。
癫痫可以影响心脏自主神经调节。癫痫发作引起心脏自主神经功能改变的可能机制为:神经元放电扩布至中枢自主神经网络(岛叶和内侧前额叶皮质、杏仁核、中央核和终纹床核、丘脑视前区和下丘脑、中脑导水管周围灰质、脑桥臂旁核Kölliker-Fuse区、孤束核、延髓网状结构),自主神经过度兴奋可以电脉冲形式传输至心脏,作用于心脏传导系统,引起心肌细胞兴奋。
癫痫发作时的状态不同,对围发作期心率变化影响可能不同,睡眠期更显著[6]。有研究发现睡眠状态下发作间期心率变异性异常和发作后脑电全面抑制(postictal generalized EEG suppression,PGES)有关,而PGES目前认为可能是SUDEP的一个生物学指标[7]。本研究发现清醒期发作前60 s RMSSD高于睡眠期,可能与清醒期交感神经兴奋有关,可以解释清醒期基线心率相对较高,基线心率清醒期明显高于睡眠期;睡眠期发作期和发作前60 s RMSSD差值大于清醒期,该期RMSSD减低更著,提示睡眠期副交感神经兴奋性降低更明显,可以解释该期心率变化相较清醒期更显著。一项意大利的研究发现,睡眠期,尤其是快速眼球运动睡眠期时域和频域心率变异性均明显下降[8],提示交感和副交感神经系统失衡,其中高频(high frequency,HF)下降最显著,低频(low frequency,LF)/HF比值增大,交感神经系统占优势,也可以解释睡眠期心率变化明显大于清醒期。
发作类型[9-10]和癫痫病灶位置不同[11],围发作期心率变化也存在差异。本研究发现CPS发作、内侧颞叶癫痫发作期RMSSD下降明显,而SPS发作、外侧颞叶和颞叶外癫痫发作期RMSSD下降不明显,提示CPS发作、内侧颞叶癫痫发作期副交感活动明显下降,交感活动相对增强。其原因可能为颞叶在自主神经网络中起主要作用,但是确切机制尚不清楚,可能与癫痫放电易累及岛叶、杏仁核、下丘脑等自主神经中枢的皮质和皮质下结构有关。但是也有研究未发现颞叶癫痫和颞叶外癫痫心率变异性存在显著差异[12]。
癫痫灶侧别不同对围发作期心率变化的影响目前也有研究。本研究发现内侧颞叶、外侧颞叶和颞叶外癫痫右侧和左侧病灶发作期RMSSD差异无统计学意义,提示右侧和左侧大脑对心脏的自主神经调节可能无明显差异。一些研究结论和本研究类似,未发现侧别对癫痫围发作期心率变异性的影响存在差异[13-14]。但也有研究发现,左侧半球刺激引起心率减慢,右侧半球刺激引起心率增快[15],提示右侧半球主要参与心脏的交感神经调节,左侧半球主要参与心脏的副交感神经调节。还有研究对颞叶癫痫发作间期心率变异性进行分析,发现左侧颞叶癫痫LF和LF/HF比值降低以及HF增高[16],提示相对于右侧颞叶癫痫,左侧颞叶癫痫易发生心脏迷走神经张力增加。总之,致痫灶侧别是否会对心率变异性产生不同的影响,目前尚无定论,还需进一步的研究。
本研究选择头皮脑电图,如果以立体定向脑电图进行研究,则会对脑电扩布网络的判断更加精准,使癫痫发作和自主神经中枢调控机制研究更加准确,进一步揭示大脑活动尤其是癫痫异常放电对心脏自主神经影响的机制,为癫痫预警或者SUDEP预防提供帮助。
4 结论
心率增快类型癫痫发作、复杂部分性癫痫发作、颞叶内侧癫痫发作期RMSSD明显下降,提示副交感活性下降。心率无变化和心率减慢类型癫痫发作、单纯部分性癫痫、颞叶外侧癫痫和颞叶外癫痫发作期RMSSD无明显降低。不同侧别围发作期心率变异性变化无明显差异。睡眠期状态下发生的癫痫发作期心率变异性下降相比清醒期显著,提示睡眠期癫痫发作副交感活性下降更加明显。

