超声引导下髂筋膜间隙阻滞复合腰硬联合麻醉对老年PFNA内固定术患者疼痛程度的影响及安全性
周 波,王 聪
(江苏省沭阳仁慈医院麻醉科,江苏 沭阳 223600)
股骨粗隆间骨折是老年人常见的骨折类型[1]。老年人随着年龄的增长,机体功能呈下降趋势,骨密度也相对降低,增加了骨折风险[2]。当老年人发生摔倒、车祸等意外事件时,就容易发生股骨粗隆间骨折[3]。股骨近端防旋髓内钉(Proximal Femoral Nail Antirotation,PFNA)内固定术是目前治疗股骨粗隆间骨折的常用手术方式[4]。相对于传统手术,该术式具有切口小、稳定性高、抗旋转等优势,能够促使患者术后尽快康复[5]。然而,老年患者多伴有慢性疾病,术中可能面临诸多风险[6],其中麻醉药物和麻醉方式的选择至关重要[7]。在股骨粗隆间骨折手术的麻醉选择中,蛛网膜下腔阻滞麻醉(腰麻)和硬膜外麻醉较为常用,能够提供较为适宜的麻醉深度[8]。然而有研究[9]认为,腰硬联合麻醉可能导致血管扩张、硬膜外血肿,从而引起术中低血压和术后严重并发症。目前,超声引导下髂筋膜间隙阻滞已开始应用于下肢骨折手术中,临床表现较好[10]。为寻求合理的麻醉方式,本研究针对江苏省沭阳仁慈医院2022 年10 月至2023 年10 月期间接收的102 例实施PFNA内固定术的老年股骨粗隆间骨折患者展开研究,就超声引导下髂筋膜间隙阻滞复合腰硬联合麻醉的应用效果进行探讨分析,报道如下。
1 资料与方法
1.1 一般资料
选取本院2022 年10 月至2023 年10 月期间接收的实施PFNA 内固定术的老年股骨粗隆间骨折患者102 例纳入研究。利用最新统计学方法生成随机序列,并分为对照组、观察组各51 例。对照组中男27 例,女24 例,平均年龄(73.64±5.63)岁(范围:62 ~82 岁),平均体质量指数(Body Mass Index,BMI)(24.42±3.27)kg/m2(范围:19 ~28 kg/m2);致伤原因:摔倒39 例,高处坠落4 例,车祸8 例。观察组中男25 例,女26 例,平均年龄(74.08±6.12)岁(范围:61 ~83 岁),平均BMI(24.26±2.98)kg/m2(范围:19 ~27 kg/m2);致伤原因:摔倒37 例,高处坠落3 例,车祸11 例。两组一般资料差异无统计学意义(P>0.05),具有可比性。本研究通过沐阳仁慈医院伦理委员会审批后实施(伦理批号:SY-2020216)。
1.2 纳入与排除标准
纳入标准:(1)符合《老年髋部骨折诊疗与管理指南》[11]中关于股骨粗隆间骨折的诊断标准,并接受PFNA内固定术治疗;(2)年龄>60 岁;(3)患者及其家属对研究知情,并签署同意书。排除标准:(1)对研究中使用的麻醉药物过敏;(2)存在严重凝血功能障碍或免疫系统疾病;(3)合并恶性肿瘤或严重肝肾损伤。
1.3 方法
(1)对照组。术前禁食禁饮8 h,进入手术室后开放外周静脉,常规接入多参数心电监护仪监测各项生理指标,并行桡动脉穿刺持续监测平均动脉压(Mean Arterial Pressure,MAP)、心率(Heart Rate,HR)。合理摆放体位,进行麻醉穿刺,协助患者取侧卧弯腰体位,患肢在上,穿刺点位于L3~L4之间,穿刺成功见脑脊液回流通畅后,缓慢注入0.5%布比卡因2 ~2.5 mL(上海朝晖药业有限公司国药准字H20056442,5 mL∶37.5 mg),拔出腰麻穿刺针,置入硬膜外导管,术中合理追加麻醉药物,控制麻醉平面在T10左右。术后患者采用舒芬太尼+酮咯酸氨丁三醇进行静脉自控镇痛。
(2)观察组。在腰硬联合麻醉的基础上联合超声引导下髂筋膜间隙阻滞,具体操作方式为:指导患者取平卧位,予常规吸氧。使用彩色多普勒超声诊断仪的超声探头沿着股动脉向缝匠肌处扫描,在缝匠肌尽头找到髂肌与髂前上棘位置,随后向肚脐方向旋转探头继续扫描,调整探头并旋转15°,找出旋髂深动脉位置,确定进针方向。根据超声指示,在髂筋膜间隙注射0.25%盐酸罗哌卡因注射液(瑞典阿斯利康有限公司,进口药品注册证号H20140764,10 mL∶75 g)35 mL。患者疼痛稍缓后,开展腰硬联合麻醉,麻醉方式与对照组一致。
1.4 观察指标
(1)疼痛程度。分别于麻醉15 min 后、手术完毕即刻、术后第2 d 采用视觉模拟评分法(Visual Analogue Scale,VAS)评估两组患者的疼痛程度,VAS 分值0 ~10分,得分越高表明患者疼痛越剧烈。(2)生理指标。分别于摆放体位时、麻醉15 min 后及手术完毕即刻测定两组患者的HR、MAP、血氧饱和度(SpO2)。(3)不良反应。统计两组患者术中及术后发生的不良反应,包括血压下降、尿潴留、呼吸不畅、头晕头痛、胃肠道不适等,并计算不良反应发生率。
1.5 统计学方法
采用IBM 公司开发的SPSS 26.0 统计学软件分析数据,均数±标准差(±s)用于表示计量资料,组间比较采用独立样本t检验;例数和百分比用于表示计数资料,组间比较采用χ2检验。以P<0.05 为差异具有统计学意义。
2 结果
2.1 对比两组不同时刻的疼痛程度
观察组麻醉15 min 后、手术完毕即刻及术后第2 d的VAS 评分均低于对照组(P<0.05)。详见表1。
表1 对比两组不同时刻的VAS 评分(分,±s)

表1 对比两组不同时刻的VAS 评分(分,±s)
组别 例数 麻醉15 min 后 手术完毕即刻 术后第2 d对照组 51 3.57±0.84 3.72±0.21 5.98±1.34观察组 51 1.81±0.62 1.57±0.32 5.29±1.17 t 值 12.039 40.115 2.770 P 值 <0.001 <0.001 0.007
2.2 对比两组不同时刻的生理指标
两组摆放体位时的HR、MAP、SpO2差异无统计学意义(P>0.05)。观察组麻醉15 min 后及手术完毕即刻的HR、MAP 均低于对照组,SpO2均高于对照组(P<0.05)。详见表2。
表2 对比两组不同时刻的生理指标(±s)
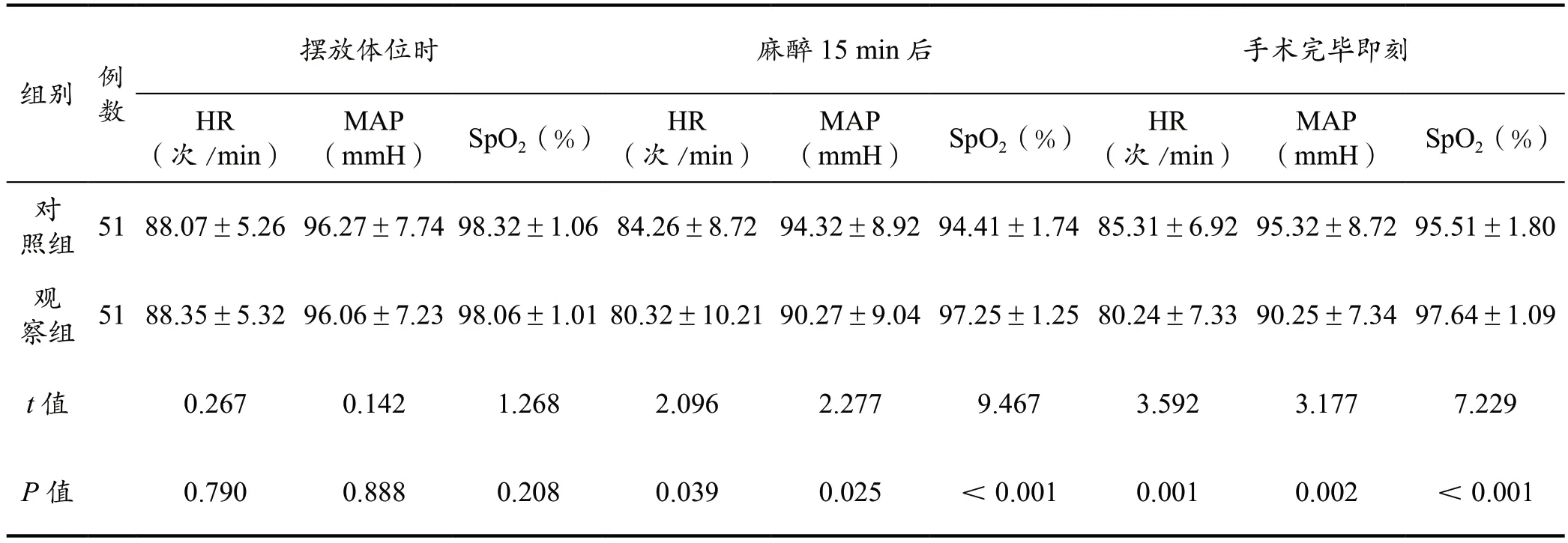
表2 对比两组不同时刻的生理指标(±s)
组别 例数摆放体位时 麻醉15 min 后 手术完毕即刻HR(次/min)(mmH) SpO2(%) HR(次/min)MAP(mmH) SpO2(%) HR(次/min)MAP MAP(mmH) SpO2(%)对照组 51 88.07±5.26 96.27±7.74 98.32±1.06 84.26±8.72 94.32±8.92 94.41±1.74 85.31±6.92 95.32±8.72 95.51±1.80观察组 51 88.35±5.32 96.06±7.23 98.06±1.01 80.32±10.21 90.27±9.04 97.25±1.25 80.24±7.33 90.25±7.34 97.64±1.09 t 值 0.267 0.142 1.268 2.096 2.277 9.467 3.592 3.177 7.229 P 值 0.790 0.888 0.208 0.039 0.025 <0.001 0.001 0.002 <0.001
2.3 两组不良反应发生率对比
观察组不良反应发生率与对照组比较,差异无统计学意义(P>0.05)。详见表3。

表3 两组不良反应发生率对比
3 讨论
在老年患者的骨折手术中,麻醉方式的选择至关重要。老年人身体各项机能已逐渐衰退,对术中疼痛和不适的耐受性较差,而选择合适的麻醉药物和麻醉方式能够有效降低手术风险[12]。在PFNA 内固定术中,常用的麻醉方式为全身麻醉和腰麻[13]。全身麻醉可以提供更好的手术条件,使手术过程更加平稳,减轻了患者的大部分疼痛,但术后恢复时间较长,容易引起一些不良反应[14]。有研究指出,在下肢骨折手术中应用超声引导下髂筋膜间隙阻滞具有定位准确的优势,避免了盲目穿刺造成的一些不良反应[15]。
本研究结果显示,观察组麻醉15 min 后、手术完毕即刻、术后第2 d 的VAS 评分分别为(1.81±0.62)分、(1.57±0.32)分、(5.29±1.17)分,均显著低于对照组(P<0.05)。崔静静等[16]的研究结果同样显示,观察组(罗哌卡因高位髂筋膜间隙阻滞复合全麻)麻醉15 min 后、手术完毕即刻、术后第2 d的VAS评分分别为(2.10±0.57)分、(2.73±0.68)分、(5.03±1.14)分,均低于对照组(全身麻醉)。通过超声引导定位针的操作,麻醉药物能够准确从穿刺部位注射到目标区域,从而提高了阻滞效果。同时,腰硬联合麻醉也可以精确地控制麻醉平面。这两种麻醉方式联用可发挥协同作用,共同抑制手术区域疼痛信号的传导,从而降低术中和术后的疼痛程度。本研究显示,观察组麻醉15 min 后及手术完毕即刻的HR、MAP 均低于对照组,SpO2均高于对照组(P<0.05)。这与何旭秀等[17]的研究结果近似。表明超声引导下髂筋膜间隙阻滞联合腰硬联合麻醉可以更好地稳定患者的循环系统,维持血流动力学的平稳,减轻术中的应激反应,利于手术的顺利实施。本研究还发现,观察组与对照组组间的不良反应发生率,差异无统计学意义(P>0.05)。贾暄东等[18]同样发现,观察组(髂筋膜间隙阻滞联合腰硬联合麻醉)不良反应总发生率与对照组(腰硬联合麻醉)比较无差异。这表明超声引导下定位精准,能够避免麻醉药物误入血管或神经鞘,从而可减少局麻药中毒和神经损伤的发生。此外,超声引导下髂筋膜间隙阻滞联合腰硬联合麻醉能有效控制麻醉药物的使用剂量,避免了因药物使用剂量过大而引起的认知功能下降和胃肠道不适。然而,由于本研究纳入的样本数量较少,研究结果存在一定的局限性。同时,虽然本研究中的两位麻醉医师均有10 年以上的从业经验,但不同的技术熟练度仍可能导致结果的不一致性。此外,本研究随访时间较短,对患者术后远期疼痛缓解情况的研究仍然不够深入。因此,在接下来的研究中,需要进一步扩大样本量,并通过延长随访时间、统一培训麻醉医师等措施,增加研究结果的可靠性。
综上所述,在老年股骨粗隆间骨折患者的PFNA 内固定术中,应用超声引导下髂筋膜间隙阻滞复合腰硬联合麻醉能够有效减轻疼痛,并维持患者各项生理指标的稳定,且安全性较高,值得临床推广。

