全程绿色通道护理路径在小儿高热惊厥中的应用
孙 雁,陈绪美,封金文
(山东颐养健康集团新汶中心医院 山东新泰271200)
高热惊厥是儿科临床多见且严重的一种疾病,不但临床发病率高,而且疾病死亡风险较大,若患儿病情得不到及时、有效的控制或急救处理不当,会对患儿大脑发育及其他器官造成严重影响,致使重要脏器受到不可逆损伤,对其生长发育与生存质量造成危害,甚至危害患儿生命安全[1]。因此,对高热惊厥患儿而言,确保其在最短的时间内得到有效抢救,快速降低体温,解除惊厥症状,减少相关并发症的发生,降低病死率[2]。但一般的急诊护理用于小儿高热惊厥效果有限,导致此类患儿病死率高居不下,引起家属不满,使医患纠纷事件频发,因此,为进一步提升高热惊厥患儿临床急救效果,临床提出全程绿色通道护理路径方法,以期通过绿色通道的构建最大程度地缩短入院救治时间,提升临床抢救的有效性与安全性,促进患儿预后,提升家属满意度[3]。2020年1月1日~2022年12月1日,我们对收治的44例高热惊厥患儿实施全程绿色通道护理路径,效果满意。现报告如下。
1 资料与方法
1.1 临床资料 选取同期收治的88例高热惊厥患儿作为研究对象。纳入标准:①符合《热性惊厥诊断治疗与管理专家共识(2017实用版)》[4]中高热惊厥相关诊断标准者;②年龄≤6岁者;③入院时体温≥38 ℃者;④家属对本研究内容知晓,且同意参与。排除标准:①合并严重先天性疾病者;②合并传染类疾病者;③机体免疫系统缺陷或合并重要脏器严重损伤者;④家属患精神疾病或认知障碍,无法配合研究者。依据入院时间将患儿随机分为对照组和研究组各44例。对照组男24例、女20例,年龄6个月~6岁,平均(2.36±0.31)岁;惊厥发作持续时间10~46(28.12±1.31)s;入院时体温38.5~39.7(39.63±0.35)℃。主要照护者年龄30岁;受教育程度:大专及以上28名,高中及以下16名。研究组男23例、女21例,年龄6个月~5岁,平均(2.41±0.33)岁;惊厥发作持续时间10~48(28.15±1.30)s;入院时体温38.6~39.8(39.65±0.37)℃。主要照护者年龄30岁;受教育程度:大专及以上26名,高中及以下18名。两组患儿及家属一般资料比较差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会批准同意。
1.2 方法
1.2.1 对照组 实施一般急诊护理,具体内容如下:①院前急救护理。护理人员接到急诊电话后,第一时间跟随救护车进行接诊,及时对患儿开展对症急救,并立即送至急诊室。②院内急救护理。护理人员立即备好急诊所需的医疗设备与药品,密切监测患儿各项生命体征,积极配合医生进行急救操作;同时对家属进行心理疏导,严格记录患儿病情变化。③急诊后护理。将患儿安全送入病房后,向科室护士详细交接病历资料、急救情况,并告知患儿病情,配合完成院内转送。
1.2.2 研究组 在对照组基础上实施全程绿色通道护理路径护理,具体内容如下:①制订护理路径表。通过查询文献资料、小儿高热惊厥发病情况等,同时结合临床实际的诊治经验,制订完整的全程绿色通道护理路径表格,确保每日儿科急诊有足量的医护人员,每组至少2~3名护理人员,且具备急救工作经验≥3年,完全掌握各项急诊护理操作,基层护理经验扎实。所有医护人员必须进行岗前专业培训,并在考核通过后允许参与实际临床护理工作。②院内急救护理。在患儿入院后,医护人员以最快的速度将其转至抢救室,立即开展各项抢救护理工作,依据患儿病情需求开放气道,维持有效通气;给予吸氧护理,连接中心监护仪,并实施药物、物理等降温措施,以最快地速度解除痉挛。护理人员协助医生做出综合判断并实施抢救,在抢救过程中,严密监测患儿心率、血压等生命体征,如出现异常立即告知主治医生进行对症处理,避免不良事件的发生。有效简化入院手续与流程,为患儿及家长打开绿色通道,相关检查均由绿色通道内部工作人员签字盖章,确保患儿优先检查。在患儿进入病情稳定期后,护理人员立即安抚患儿,同时告知家属治疗情况;通过与家属沟通,了解患儿日常生活与疾病相关的重要信息,为后续治疗提供参考依据。③急救后护理。急救工作完成后,护理人员密切观察患儿病情变化,待病情基本稳定后转入普通病房观察,急诊护理人员与病房护理人员进行交接,详细告知患儿实际情况,并借助绿色通道协助家属办理入院手续,将手续办理时间缩至最短,保障患儿在短时间内得到最优质护理。
1.3 评价指标 ①比较两组并发症和病死率。详细记录在急救过程中患儿是否出现并发症(包括癫痫、抽搐及窒息)及死亡情况(患儿经急救无效,呼吸停止判定为死亡)。②比较两组抢救情况。安排护理人员详细记录两组患儿急救用时、退热时间、惊厥消失时间及住院时间。③比较两组体温情况。于急救前、急救后6 h、12 h分别测量患儿体温水平。④比较两组家属对护理服务满意度。在患儿出院后,护理人员将自行设计的护理服务满意度调查表发放给家属,由家属亲自填写完成,量表满分100分,90~100分为非常满意、60~89分为满意,<59分为不满意。满意度(%)=(非常满意例数+满意例数)/总例数×100%。

2 结果
2.1 两组并发症与病死情况比较 见表1。
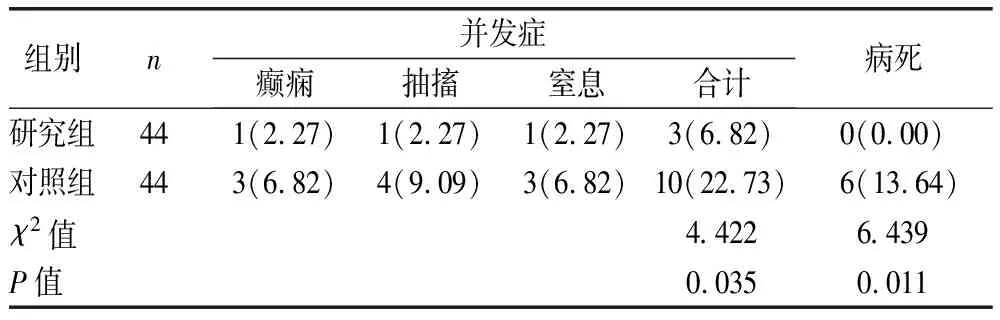
表1 两组并发症与病死情况比较[例(%)]
2.2 两组抢救情况比较 见表2。
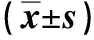
表2 两组抢救情况比较
2.3 两组不同时间体温比较 见表3。
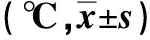
表3 两组不同时间体温比较
2.4 两组家属护理满意度比较 见表4。
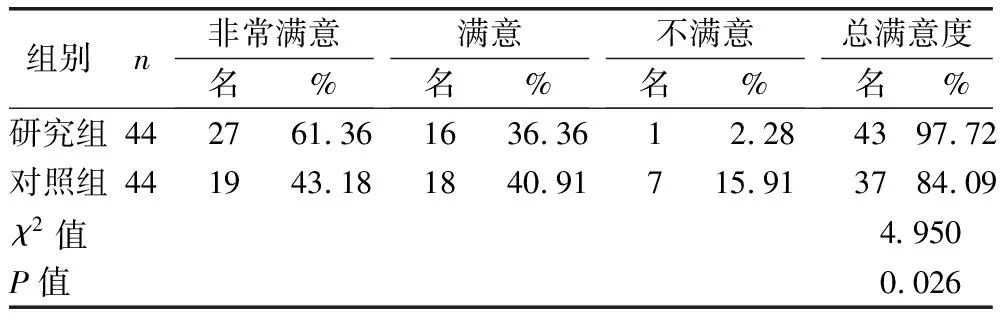
表4 两组家属护理满意度比较
3 讨论
小儿高热惊厥是临床儿科常见的一种急危重症,由于小儿神经系统还未完全发育成熟,高热后极易出现泛化性的兴奋冲动,进一步引发意识丧失、口吐白沫、面色发绀及牙关紧闭等一系列症状,若不能及时降低体温,使体温持续上升,而惊厥风险随之上升,若发生惊厥后持续时间较长,会对患儿脑部产生严重损伤,危害患儿生长发育,病情严重者甚至危害生命安全[5-6]。有研究发现,小儿高热惊厥发病后,如果不及时采取有效的对症措施控制病情,持续高热惊厥会对患儿中枢神经产生不可逆性损害,即使后续得到有效治疗,这种损伤很难逆转,可能会影响患儿终生[7]。
目前,临床依据小儿高热惊厥病情危、重、急等特点,一般会采取急诊方式开展治疗,要确保急诊治疗快速、有效的开展,必须有高效急诊护理的支持[8]。但以往采用一般急诊护理模式,需要按照医院常规流程开展院前、院内等急救护理,加上入院及相关手续的办理,患儿及家属需要等待较长时间,极易耽搁抢救与治疗时间,导致患儿病情得不到及时有效的控制,增加疾病病死率,因此,临床寻找更高效、更快速的护理流程,同时缩短患儿等待救治时间,为患儿后续抢救争取更多时间,促进患儿预后,减少死亡事件的发生[9-10]。而全程绿色通道护理路径是针对急诊患儿建立的一种新型急诊绿色通道,最主要特征是高效、快速,构建目的是让急诊治疗患儿可以在短时间内入院得到有效的抢救治疗,医护人员以最快的速度高效准确地了解患儿病情,并采取针对性的护理措施,帮助患儿稳定病情,降低患儿死亡风险[11]。该护理路径要求护理人员尽快与家属进行联系与沟通,第一时间了解患儿病情,以便为后续快速抢救与护理提供参考依据[12]。在患儿送往医院过程中,采取对症护理措施,护理人员让患儿保持侧平卧位,松开衣物并及时清理口鼻部分泌物,确保患儿始终维持呼吸通畅。当患儿到院后立即通过绿色通道,以最快速度完成各项检查,初步诊断与评估病情,立即选择适合的降温处理措施,将患儿病情控制在稳定状态后安全转移至抢救室,在主治医生到达抢救现场后,护理人员主动配合医生全面评估患儿病情,并依据评估结果进行对症治疗。护理人员严密监测患儿心率、血压等各项生命体征,若发现有异常变化或者不良反应,第一时间报告医生,协助医生实施对症处理,从根本上降低各类并发症发生率,实现抢救效率和效果最大化。待患儿病情基本稳定后,护理人员与家属沟通告知抢救进程,询问患儿以往日常情况及详细病史,以便为后续抢救提供全面的参考依据。抢救完成后,护理人员第一时间协助家属通过绿色通道办理入院手续,通过全方位高效护理,让患儿得到及时有效的抢救治疗,促进预后转归。
本研究结果显示,研究组并发症发生率、病死率均低于对照组(P<0.05,P<0.01);研究组抢救情况、体温变化及家属满意度均优于对照组(P<0.05)。提示全程绿色通道护理路径可有效提升高热惊厥患儿急诊抢救效率,改善患儿各项临床症状,促进病情康复。分析原因:全程绿色通道护理路径使整个流程更加规范化、具体化,可以确保患儿第一时间得到有效评估,并及时结合临床经验对患儿采取针对性护理措施,如采取静脉滴注、镇静降温等措施,有效缓解机体痉挛,稳定患儿病情,为后续急救治疗奠定基础。
综上所述,全程绿色通道护理路径能提升高热惊厥患儿临床抢救效果,在更短时间内缓解患儿各项临床症状,快速控制患儿体温,减少并发症发生,降低疾病病死率,从而提高家属满意度。

