中国维持性血液透析患者衰弱患病率及影响因素的Meta分析
王晓霞 曹学华 李艳 熊浪宇 胡婉琴 向凤 贾钰


【摘要】 背景 慢性腎脏疾病成为全球关注的重点问题,而我国肾病患病率为全球最高。约有89.5%的患者需要进行血液透析。近年来,维持性血液透析(MHD)患者衰弱的患病率明显上升,严重影响了患者的生活质量及预后。目的 通过Meta分析探讨我国MHD患者衰弱患病率及影响因素。方法 系统检索中国知网、维普网、中国生物医学文献数据库、万方数据知识服务平台、Web of Science、PubMed、Cochrane Library、Embase、CINAHL数据库中有关中国MHD患者衰弱患病率及影响因素的横断面研究和队列研究,检索时限为建库至2023年7月。由2名研究者独立进行文献筛选、资料提取及质量评价,使用Stata 15.0软件进行Meta分析。结果 纳入32篇文献,包括
6 746例患者,其中衰弱患者2 566例,涉及影响因素37项。Meta分析结果显示:我国MHD患者衰弱患病率为37.4%(95%CI=30.3%~44.5%)。年龄(OR=1.09,95%CI=1.06~1.13)、年龄>60岁(OR=3.81,95%CI=2.31~6.30)、女性(OR=2.13,95%CI=1.47~3.08)、独居(OR=2.42,95%CI=1.22~4.80)、睡眠(OR=1.28,95%CI=1.08~1.50)、抑郁(OR=1.97,95%CI=1.26~3.08)、透析龄(OR=3.25,95%CI=1.82~5.79)、社会支持(低水平)(OR=1.99,95%CI=1.39~2.86)、合并并发症(OR=1.79,95%CI=1.40~2.30)、营养不良(OR=1.17,95%CI=1.07~1.28)、Charlson合并症指数(CCI)(OR=1.32,95%CI=1.01~1.71)、C反应蛋白(CRP)(OR=1.15,95%CI=1.09~1.21)、血红蛋白(Hb)<110 g/L(OR=2.70,95%CI=1.67~4.36)、合并糖尿病(OR=2.16,95%CI=1.48~3.16)、合并脑血管疾病(OR=2.66,95%CI=1.85~3.82)、合并冠心病(OR=3.50,95%CI=2.15~5.70)是MHD衰弱的危险因素(P<0.05);高经济收入(OR=0.02,95%CI=0.01~0.14)、社会支持(高水平)(OR=0.86,95%CI=0.76~0.97)、营养良好(OR=0.47,95%CI=0.26~0.85)、日常生活能力(ADL)(OR=0.80,95%CI=0.70~0.91)、血清白蛋白(ALB)(OR=0.84,95%CI=0.77~0.91)、Hb≥110 g/L(OR=0.70,95%CI=0.54~0.90)、25-羟维生素D[25-(OH)VD](OR=0.69,95%CI=0.49~0.98)是MHD衰弱的保护因素(P<0.05)。结论 我国MHD患者衰弱患病率处于较高水平,其中年龄、女性、独居、经济收入、睡眠、抑郁、透析龄、社会支持、合并并发症、营养风险评分、ADL、CCI、CRP、ALB、Hb、25-(OH)VD、合并糖尿病、合并脑血管疾病和合并冠心病为我国MHD患者衰弱的主要影响因素,今后需要对血液透析衰弱的患者做到早筛查、早干预,减缓或避免其发生。
【关键词】 维持性血液透析;衰弱;影响因素;中国;Meta分析
【中图分类号】 R 459.5 R 364 【文献标识码】 A DOI:10.12114/j.issn.1007-9572.2023.0687
Prevalence and Influencing Factors of Frailty in Maintenance Hemodialysis Patients in China:a Meta-analysis
WANG Xiaoxia1,CAO Xuehua2*,LI Yan3,XIONG Langyu1,HU Wanqin1,XIANG Feng1,JIA Yu1
1.School of Nursing,Chengdu University of TCM,Chengdu 610075,China
2.Department of Gynecology,Sichuan Provincial People's Hospital,Chengdu 610072,China
3.Department of Nephrology,Sichuan Provincial People's Hospital,Chengdu 610072,China
*Corresponding author:CAO Xuehua,Associate chief nurse;E-mail:cao_xuehua@126.com
【Abstract】 Background Chronic kidney disease has become a major global concern,and the prevalence of kidney disease in China is the highest in the world. About 89.5% of patients require hemodialysis. In recent years,the prevalence of frailty in maintenance hemodialysis(MHD)patients has risen significantly,seriously affecting the quality of life and prognosis of patients. Objective To explore the prevalence of frailty and the influencing factors of maintenance hemodialysis patients in China through Meta-analysis. Methods Cross-sectional and cohort studies on the prevalence and influencing factors of frailty in Chinese MHD patients were systematically searched in CNKI,VIP,CBM,Wanfang Data,Web of Science,PubMed,Cochrane Library,Embase,and CINAHL databases. The search deadline was from the respective databases to July 2023. Literature screening,data extraction and quality assessment were performed independently by two researchers. Stata 15.0 was used for meta-analysis. Results Thirty-two papers were included,and including 6 746 patients,among which 2 566 experienced frailty,involving 37 influencing factors. Meta-analysis showed that the prevalence of frailty in MHD patients in China was 37.4%(95%CI=30.3%-44.5%). Age(OR=1.09,95%CI=1.06-1.13),age>60 years(OR=3.81,95%CI=2.31-6.30),female(OR=2.13,95%CI=1.47-3.08),living alone(OR=2.42,95%CI=1.22-4.80),sleep(OR=1.28,95%CI=1.08-1.50),depression(OR=1.97,95%CI=1.26-3.08),age on dialysis(OR=3.25,95%CI=1.82-5.79),social support(low level)(OR=1.99,95%CI=1.39-2.86),comorbidities(OR=1.79,95%CI=1.40-2.30),malnutrition(OR=1.17,95%CI=1.07-1.28),Charlson Comorbidity Index(CCI)(OR=1.32,95%CI=1.01-1.71),C-reactive protein(CRP)(OR=1.15,95%CI=1.09-1.21),hemoglobin(Hb<110 g/L)(OR=2.70,95%CI=1.67-4.36),comorbid diabetes(OR=2.16,95%CI=1.48-3.16),comorbid cerebrovascular disease(OR=2.66,95%CI=1.85-3.82),comorbid coronary heart disease(OR=3.50,95%CI=2.15-5.70) were risk factors for frailty MHD(P<0.05);economic income (OR=0.02,95%CI=0.01-0.14),social support(high level)(OR=0.86,95%CI=0.76-0.97),well nutrition (OR=0.47,95%CI=0.26-0.85),ability to perform activities of daily living(ADL)(OR=0.80,95%CI=0.70-0.91),serum albumin(ALB)(OR=0.84,95%CI=0.77-0.91),Hb≥110 g/L(OR=0.70,95%CI=0.54-0.90),25-hydroxyvitamin D[25-(OH)VD](OR=0.69,95%CI=0.49-0.98) were protective factors for MHD frailty(P<0.05). Conclusion The prevalence of frailty in MHD patients in China is at a high level,in which age,female,living alone,economic income,sleep,depression,age on dialysis,social support,comorbidities,nutritional risk scores,ADL,CCI,CRP,ALB,Hb,25-(OH)VD,comorbid diabetes mellitus,comorbid cerebrovascular disease,and comorbid coronary heart disease are mainly factors influencing of MHD frailty patients in China,and in the future,there is a need for early screening and intervention to slow down or avoid the occurrence of hemodialysis frailty in patients.
【Key words】 Maintenance hemodialysis;Frailty;Influencing factors;China;Meta-analysis
慢性肾脏病(CKD)已成为一个主要的公共卫生问题,全球患病率为10%~13%,且有不断上升趋势[1]。中国肾病患病率和年均增长率均为全球最高,而约有89.5%的终末期肾病患者需要采用维持性血液透析(MHD)治疗[2]。MHD是终末期肾病患者重要的肾脏替代疗法之一[3]。MHD患者由于长期透析治疗使体内蛋白质和结合氨基酸大量丢失,又加之其久坐、久躺导致肌肉合成受损和体能下降,易引发衰弱[4]。据相关报道,MHD患者的衰弱患病率为14%~73%[5],其衰弱的发生远高于老年人和其他疾病人群[6]。衰弱是指一组由于机体的生理储备下降或多系统失调,导致机体的易损性增加、抗应激能力减弱的医学综合征,会增加如跌倒、谵妄、残疾甚至死亡等不良事件的发生[7],是患者住院率和病死率升高的独立预测指标[8]。因此,了解我国MHD患者衰弱的患病率及影响因素,对促进健康管理起着至关重要的作用。目前,国内外已有较多的横断面研究探讨了MHD衰弱的患病率及影响因素,但其受样本量、研究地区等限制,使得研究结论间存在较大的差异。基于此,本研究全面系统地检索我国MHD患者衰弱的发生情况及影响因素,为临床上能够早期识别、降低MHD患者衰弱的发生提供参考依据。
1 资料与方法
1.1 检索策略
系统检索中国知网、维普网、中国生物医学文献数据库、万方数据知识服务平台、Web of Science、PubMed、Cochrane Library、Embase、CINAHL 9大数据库,检索时限为建库至2023年7月。采用主题词和自由词相结合进行检索,中文检索词包括“维持性血液透析、肾透析、血液透析、血透、体外透析”“衰弱、衰弱综合征、虚弱、脆弱、体弱”“危险因素、相关因素、影响因素、有关因素、预测因素、病因”;英文检索词包括:“Renal Dialysis*、Hemodialysis*、maintenance hemodialysis*、Extracorporeal Dialyses*、blood dialysis、hemodiafiltration、MHD”“Frailty、frail *、frailty syndrome、weakness、debility*、asthenia、hyposthenia、fragile*”“factor、influence factors、associated factors、relevant factors、risk factors、predicted factor、reason”。以PubMed为例,见表1。
1.2 纳入与排除标准
1.2.1 纳入标准:(1)研究对象:年龄≥18岁,经临床诊断为MHD患者,且MHD≥3个月;(2)研究类型:横断面研究和队列研究;(3)研究工具:使用衰弱相关量表;(4)结局指标:中国MHD患者衰弱患病率及影响因素,研究中数据可提取比值比(OR)以及95%CI;(5)文献语种:中文和英文。
1.2.2 排除标准:(1)合并严重并发症;(2)有精神疾病及意识障碍;(3)同时行腹膜透析;(4)会议、综述类相关文献;(5)无法提取OR值及95%CI;(6)重复发表及无法获取全文的文献。
1.3 文献筛选与资料提取
2名研究者独立筛选,先阅读题目与摘要进行初筛,再通过阅读全文选定符合的文献纳入,提取相关信息,若有分歧,由第3位研究者决定讨论是否纳入。提取信息包括:第一作者、发表年份、研究类型、研究地区、样本量、衰弱人数、患病率、评估工具、影响因素。
1.4 质量评价
由2名研究者独立评价文献质量,横断面研究选择美国卫生保健质量和研究机构(AHRQ)[9]进行评价,包括11个条目:分别用“是”“否”或“不清楚”进行评分,满分为11分,其中0~3分为低质量、4~7分为中等质量、≥8分为高质量[10]。队列研究采用纽卡斯尔-渥太华量表(NOS)[11]进行评价,满分9分,其中1~3分为低质量、4~6为中等质量、7~9分为高质量。
1.5 统计学方法
采用Stata 15.0统计软件进行分析,效应量采用合并率和95%CI表示,影响因素使用OR值及95%CI。对纳入的文献进行异质性检验,采用I2检验来判断:若I2<50%,P≥0.1,采用固定效应模型,反之则采用随机效应模型。对于明显异质性,采用亚组分析和Meta回归分析研究特征对效应量的影响;采用逐一剔除法和改变效应模型进行敏感性分析,来判断研究结果的稳定性。采用Egger's检验对≥10篇的研究进行发表偏倚的描述,若P>0.05,提示发表偏倚的可能性较小。以P<0.05为差异有统计学意义。
2 结果
2.1 文献检索结果
初步检索获得1 149篇文献,使用Endnote X9软件剔除374篇重复文献,阅读题目和摘要后剔除715篇,阅读全文后剔除28篇,最终納入32篇[12-43],其中中文24篇[12-35],英文8篇[36-43],见图1。
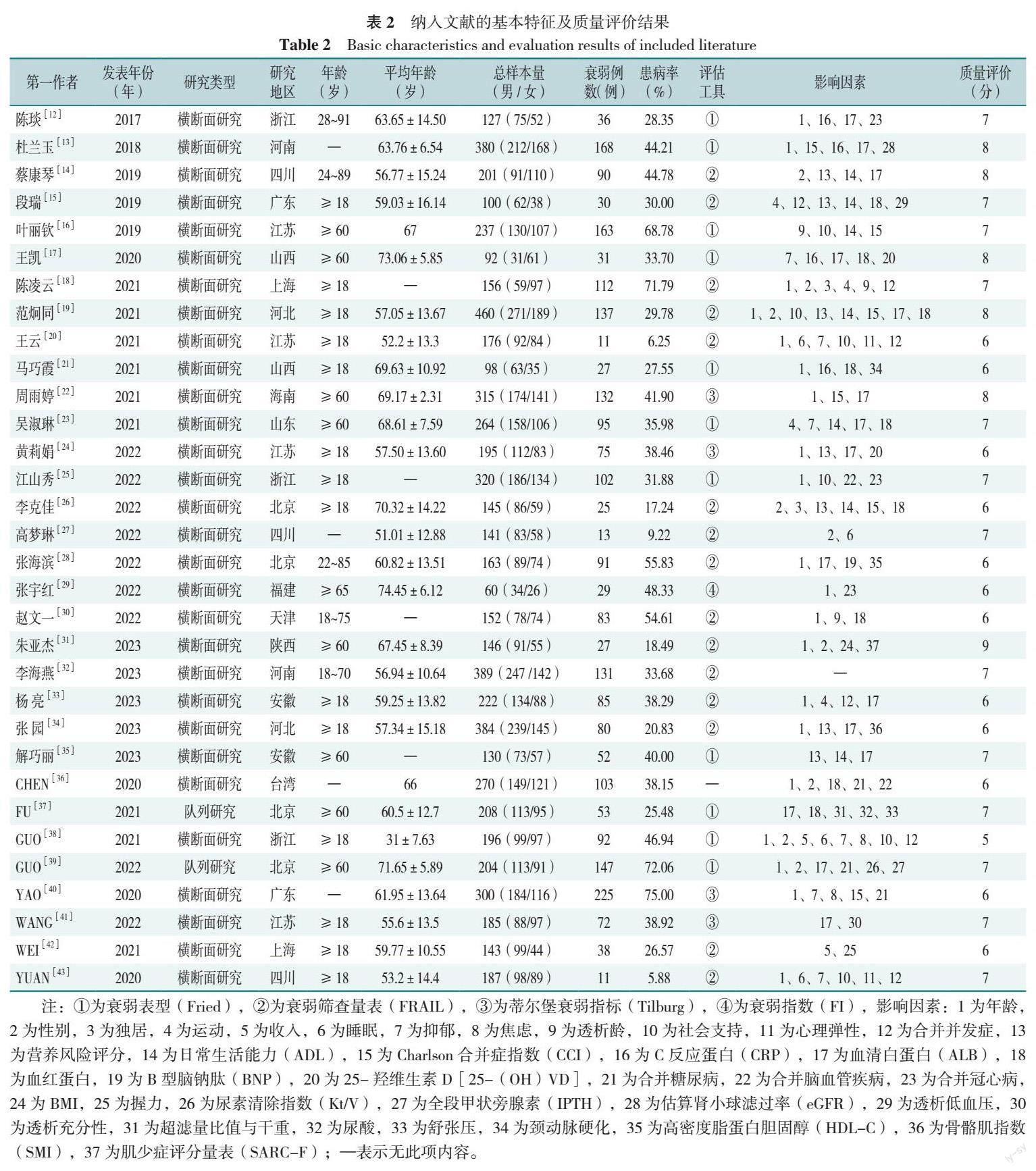
2.2 纳入研究的基本特征及质量评价结果
本研究共纳入32篇文献[12-43],包括6 746例患者,发生衰弱的患者2 566例,共涉及37项影响因素,纳入文献基本特征及质量评价结果,见表2。
2.3 中国MHD患者衰弱患病率的Meta分析结果
2.3.1 衰弱患病率:对纳入的32篇文献进行患病率的Meta分析,各研究间存在明显的异质性(I2=97.9%,P<0.001),采用随机效应模型,结果显示:中国MHD患者衰弱患病率为37.4%(95%CI=30.3%~44.5%),见图2。
2.3.2 亚组分析:将纳入的文献按研究年份、研究地区、研究类型、衰弱评估工具进行分组。研究地区中:北方和南方衰弱患病率分别为36.0%(95%CI=27.6%~44.5%)、38.3%(95%CI=27.6%~49.0%);衰弱评估工具中:衰弱表型(Fried)、蒂尔堡衰弱指标(Tilburg)、衰弱筛查量表(FRAIL)、衰弱指数(FI)评估的衰弱患病率分别为41.5%(95%CI=31.7%~51.2%)、48.7%(95%CI=29.4%~67.9%)、30.7%(95%CI=21.5%~39.9%)、48.3%(95%CI=35.2%~61.6%);研究年份中:2020年以前和2020年以后衰弱患病率41.0%(95%CI=23.1%~58.9%)、35.9%(95%CI=28.7%~43.2%);研究类型中:横断面研究和队列研究衰弱患病率分别为36.6%(95%CI=29.5%~43.8%)、47.9%(95%CI=43.6%~52.1%),见表3。
2.3.3 Meta回归和敏感性分析:本研究以研究年份、研究地区、研究类型以及研究工具为协变量对纳入文献≥10篇的患病率进行Meta回归分析,没有发现异质性的来源,见表4。对I2>50%且>2篇的研究采用逐一剔除法进行敏感性分析,研究结果显示,未发生明显变化,表明结果基本稳定,总患病率的敏感性分析图见图3。
2.3.4 发表偏倚分析:对纳入≥10篇的文献,采用Egger's检验进行发表偏倚。对存在发表偏倚的研究,使用剪补法进行评估。结果显示:总患病率、南方、2020年以后、横断面研究及FRAIL P<0.05,存在发表偏倚,剪补前后P<0.05,合并结果相对稳定,见表5。
2.4 中国MHD患者衰弱影响因素的Meta分析结果
2.4.1 衰弱影响因素的Meta分析:本研究从32篇文献中提取了衰弱的影响因素,将文献中≥2个影响因素的文献进行合并,Meta分析结果显示:年龄、女性、独居、经济收入、睡眠、抑郁、透析龄、社会支持、合并并发症、营养风险评分、日常生活能力(ADL)、Charlson合并症指数(CCI)、C反应蛋白(CRP)、血清白蛋白(ALB)、血红蛋白(Hb)、25-羟维生素D[25-(OH)VD]、合并糖尿病、合并脑血管疾病和合并冠心病是中国MHD患者发生衰弱的主要影响因素,差异具有统计学意义(P<0.05);其中经济收入、高水平的社会支持、营养良好、ADL、ALB、Hb≥110 g/L和25-(OH)VD为保护性因素,见表6。
2.4.2 Meta回归:对影响因素≥10篇的研究进行Meta回归,本研究中年龄、ALB这2项影响因素分别为17篇、15篇,以研究年份、研究地区、研究类型以及研究工具为协变量进行回归分析,未发现异质性来源,见表7。
2.4.3 敏感性分析:(1)改变效应模型,分别采用随机及固定2种效应模型对影响因素进行敏感性分析,结果显示:本研究发现除运动、心理弹性、CCI 3~4分及≥5分外,其余影响结果未发生明显改变,表明研究结果较稳定,见表6。(2)逐一剔除法,对于影响因素中I2>50%且>2篇的研究,采用逐一剔除法进行敏感性分析,结果显示:男性、运动、睡眠状况、营养良好、CCI评分5项影响因素的异质性明显降低,采用固定效应模型,其余6项异质性未見明显降低,采用随机效应模型,其余Meta分析结果未发生明显改变,结果基本稳定,见表8。
2.4.4 发表偏倚分析:采用Egger's 检验对≥10篇的研究进行发表偏倚的描述,P<0.05,存在发表偏倚。本研究中对年龄和ALB 2项影响因素进行Egger's检验,结果显示:年龄(P=0.109),ALB(P=0.322),提示存在发表偏倚的可能性较小。
2.4.5 描述性分析:对32篇文献中无法合并的影响因素进行描述性分析,朱亚杰等[31]研究显示,BMI(OR=0.07,95%CI=0.01~0.50)、肌少症评分量表(SARC-F)(OR=0.14,95%CI=0.05~0.38);WEI等[42]研究显示,握力(OR=0.88,95%CI=0.80~0.96);GUO等[39]研究显示,尿素清除指数(Kt/V)(OR=0.71,95%CI=0.52~0.98)、全段甲状旁腺素(IPTH)(OR=1.34,95%CI=1.02~1.76);杜兰玉等[13]研究显示,估算肾小球滤过率(eGFR)(OR=1.41,95%CI=1.15~1.73);段瑞等[15]研究显示,透析低血压(OR=4.23,95%CI=1.12~15.90);WANG等[41]研究显示,透析充分性(OR=0.03,95%CI=0.01~0.50);FU等[37]研究显示,超滤量比值与干重(OR=1.29,95%CI(1.09~1.53)、尿酸(OR=0.87,95%CI=0.77~0.99)、舒张压(OR=1.33,95%CI=1.07~1.69);马巧霞[21]研究显示,颈动脉硬化(OR=5.77,95%CI=1.69~19.69);张海滨等[28]研究显示,B型脑钠肽(OR=1.00,95%CI=1.00~1.00)、高密度脂蛋白胆固醇(HDL-C)(OR=0.11,95%CI=0.02~0.54);张园等[34]研究显示,骨骼肌指数(SMI)(OR=0.53,95%CI=0.33~0.87);在以上研究中,BMI、SARC-F、握力、Kt/V、透析充分性、尿酸、HDL-C和SMI为老年冠心病患者发生衰弱的保护因素,其余均为危险因素。
3 讨论
3.1 患病率
Meta分析结果显示,中国MHD患者衰弱患病率为37.4%(95%CI=30.3%~44.5%),处于较高水平,这与报道的MHD患者衰弱发生率14%~73%相符[5]。亚组分析结果显示,不同衰弱评估工具、不同年份、不同研究地区的检出率有明显差异。本研究发现:(1)研究地区:我国南方地区衰弱患病率(38.3%)高于北方(36.0%),这可能与南北方的生活及饮食习惯等有关。(2)研究工具:使用Tilburg衰弱量表患病率最高为48.7%,而FRAIL量表衰弱患病率最低为30.7%,两者之间有很大的差异,这可能与研究工具之间的差异有关。目前,国内外对于衰弱的评估尚没有统一的金标准,而有研究表明Fried量表为目前临床应用最早且最广泛的衰弱评估工具[44]。(3)研究年份:2020年以前和2020年以后衰弱患病率41.0%、35.9%,结果表明:2020年以前的衰弱患病率更高,这可能与纳入的文献数及质量等相关。
3.2 影响因素
3.2.1 社会人口学因素:(1)年龄:本研究显示,年龄与MHD患者衰弱呈正相关。年龄越大,衰弱发生率越高。本研究显示,年龄>60岁为MHD患者衰弱的危险因素。这可能是因为随着年龄的增加,机体各个系统及器官不可避免地出现衰退,生理储备及日常活动能力的下降,导致其抗应激的能力减退,从而增加了衰弱的发生[43]。(2)女性:本研究显示:女性MHD衰弱发生率高于男性,可能与女性体质及肌肉力量较弱有关[45]。(3)独居:独居患者MHD衰弱发生率更高,这可能是由于人口老龄化及家庭结构的改变,导致其缺乏与家人之间的情感交流,从而加剧了衰弱的发生[46]。(4)经济收入:本研究结果表明,经济收入为MHD患者衰弱的保护性因素。究其原因:可能是因为高收入为患者提供医疗保障,使患者能够得到及时的救治,减少并发症的发生,从而避免了衰弱的发生。这与CHAKURKAR等[47]的观点一致。(6)睡眠状况:本研究表明睡眠障碍与MHD患者衰弱呈正相关,睡眠障碍会抑制生长激素、胰岛素样生长因子1和睾丸激素的分泌,从而增加肌肉蛋白质的水解,增加了衰弱的发生[48]。(7)透析龄:透析时间与MHD患者衰弱呈正相关。随着透析时间的延长,患者的生活质量及躯体功能会有所下降,增加了衰弱的风险[49]。因此,临床上应该重点关注高龄、女性、独居、低收入家庭、睡眠障碍的MHD患者,加强衰弱的风险筛查,争取做到早发现、早治疗,以免延误病情。
3.2.2 疾病相关因素:(1)营养状况:营养不良会增加MHD患者衰弱的风险,有研究表明,营养不良会使患者摄入的蛋白质含量减少,而蛋白质是促进机体及受损组织恢复的营养素,如若缺乏,会使肌肉质量及功能受损,增加患衰弱的风险[50]。(2)ADL:本研究结果显示:ADL评分为MHD患者衰弱的保护性因素。ADL评分越高,其衰弱发生的风险就越低。ADL越低,其活动依赖及功能障碍程度就越重,同时衰弱也会降低生活自理能力,两者相互影响。(3)CCI评分:CCI被用于评估患者的生存与多种疾病状态,是终末期肾脏病患者再入院率和死亡率的有效预测指标[51]。国内外众多研究亦表明,患有多种基础疾病的老年冠心病患者更易发生衰弱[52]。基础疾病及多病共存的MHD患者病情严重,卧床时间较长,更易导致肌肉力量的丢失及代谢异常,机体应激能力下降,进一步增加衰弱的发生风险[53]。(4)CRP:CRP是临床上常用的炎性指标,是反映炎症状态敏感且特异的指标;炎性细胞会激活神经肌肉系统,使得机体的骨骼肌进行性消耗、肌肉含量减少,加速了衰弱的发生[54]。(5)ALB:本研究显示,ALB为MHD患者衰弱的保护性因素。ALB为机体营养状态的重要生化指标。MHD患者由于长期严格的饮食限制,容易出现白蛋白降低,从而使骨骼肌消耗增加,活动量减少而出现衰弱[55]。(6)Hb:Hb水平是MHD患者衰弱的影响因素。贫血程度越重,其衰弱的发生率越高。贫血会使患者的携氧能力下降,从而使患者的全身各组织器官缺氧,影响患者的日常活动及認知功能,促成了患者的衰弱。与BANCU等[56]研究结果一致。(7)25-(OH)VD:研究证明维生素D缺乏与老年CHD患者并发衰弱综合征有关,这与VAN DEN BERG等[57]研究结果一致。可能是由于维生素D缺失与肌肉质量减少、握力和运动能力降低有关[58]。(8)合并并发症、合并冠心病、糖尿病、脑血管疾病:合并症越多,其发生衰弱的程度越重。这可能是并发症及慢性疾病会加速各个器官的损耗,破坏了内环境的稳态,使机体处于慢性消耗状态,从而导致衰弱的发生[59]。
3.2.3 社会心理学因素:(1)抑郁:有研究表明,衰弱与抑郁有相同的病理基础,两者相互影响。抑郁会激活炎性标志物,增加衰弱的风险,衰弱也会导致抑郁症状的发生[60]。(2)社会支持:社会支持主要指来自家庭、朋友及社会等组织或个人,给予物质或精神上的关心和帮助[61]。研究显示,社会支持与MHD患者的衰弱相关。社会支持水平越高,发生衰弱的风险就越低。这可能是因为高水平的社会支持可以增加患者物质及精神上的支持,提高了患者的生活质量,促进患者的身心健康,从而延缓了衰弱的发生。因此,临床医护人员应针对患者的不良情绪给予正确的疏导,使患者建立良好心态,降低衰弱的风险。
3.3 本研究局限性
本研究探讨了中国MHD衰弱的患病率及影响因素,样本量相对较大、地区来源广泛,对未来的研究有一定的借鉴意义。但本研究也存在一定的局限性:(1)纳入研究的异质性较高,本研究依据纳入研究的特征,按研究年份、区域、类型以及工具进行了亚组分析和Meta回归,未找到异质性的来源;(2)纳入的研究中大多为横断面研究,队列研究仅有2篇,容易受混杂因素的影响,使研究结果可能存在偏倚;(3)本研究中使用的衰弱的研究工具尚不统一,可能存在一定的测量偏倚;(4)对于部分研究中的影响因素,纳入的文献数量少于2篇,无法进行异质性的分析。建议未来开展更多大样本、高质量的原始研究及纵向研究对上述结论予以验证。
4 小结
本研究显示中国MHD患者衰弱患病率为37.4%。年龄、女性、独居、经济收入、睡眠、抑郁、透析龄、社会支持、合并并发症、营养风险评分、ADL、CCI、CRP、ALB、Hb、25-(OH)VD、合并糖尿病、合并脑血管疾病和合并冠心病为我国MHD患者发生衰弱的影响因素,临床医务人员应加强对MHD患者的健康宣教,鼓励患者改善生活方式,建立良好的生活心态,这可能对减少衰弱的发生有积极意义。
作者贡献:王晓霞负责文章的构思与设计、数据收集与整理以及论文的撰写;熊浪宇、胡婉琴进行文献的检索;向凤、贾钰对论文的讨论部分进行补充;曹学华、李艳负责文章的质量控制及审校,对文章整体负责、监督管理。
本文无利益冲突。
PROSPERO注册号:CRD42023415988
参考文献
AMMIRATI A L. Chronic kidney disease[J]. Rev Assoc Med Bras:1992,2020,66Suppl 1(Suppl 1):s3-9. DOI:10.1590/1806-9282.66.s1.3.
凌海燕,戴云霞. 动力取向治疗对糖尿病肾病血液透析患者心理应激及治疗依从性的影响[J]. 中华现代护理杂志,2021,27(14):1894-1897. DOI:10.3760/cma.j.cn115682-20200716-04438.
KALANTAR-ZADEH K,JAFAR T H,NITSCH D,et al. Chronic kidney disease[J]. Lancet,2021,398(10302):786-802. DOI:10.1016/S0140-6736(21)00519-5.
吴芳,王福诩,周红卫. 维持性血液透析患者蛋白质能量消耗临床研究进展[J]. 中国血液净化,2019,18(2):127-130. DOI:10.3969/j.issn.1671-4091.2019.02.013.
CLEGG A,YOUNG J,ILIFFE S,et al. Frailty in elderly people[J]. Lancet,2013,381(9868):752-762. DOI:10.1016/s0140-6736(12)62167-9.
刘鑫,李奇. 团体心理治疗在中青年维持性血液透析患者中的应用[J]. 中华现代护理杂志,2019,25(30):3946-3949. DOI:10.3760/cma.j.issn.1674-2907.2019.30.023.
STEINMAN T I. The older patient with end-stage renal disease:is chronic dialysis the best option?[J]. Semin Dial,2012,25(6):602-605. DOI:10.1111/sdi.12035.
DELGADO C,SHIEH S,GRIMES B,et al. Association of self-reported frailty with falls and fractures among patients new to dialysis[J]. Am J Nephrol,2015,42(2):134-140. DOI:10.1159/000439000.
CHOU R,BAKER W L,BANEZ L L,et al. Agency for Healthcare Research and Quality Evidence-based Practice Center methods provide guidance on prioritization and selection of harms in systematic reviews[J]. J Clin Epidemiol,2018,98:98-104. DOI:10.1016/j.jclinepi.2018.01.007.
曾宪涛,刘慧,陈曦,等. Meta分析系列之四:观察性研究的质量评价工具[J]. 中国循证心血管医学杂志,2012,4(4):297-299. DOI:10.3969/j.1674-4055.2012.04.004.
STANG A. Critical evaluation of the Newcastle-Ottawa scale for the assessment of the quality of nonrandomized studies in meta-analyses[J]. Eur J Epidemiol,2010,25(9):603-605. DOI:10.1007/s10654-010-9491-z.
陳琰,郑淑蓓,郑育,等. 维持性血液透析患者的衰弱情况及其影响因素[J]. 中华肾脏病杂志,2017,33(10):763-769. DOI:10.3760/cma.j.issn.1001-7097.2017.10.007.
杜兰玉,胡霞,王向弘,等. 380例维持性血液透析患者衰弱现状及其对预后的影响[J]. 护理学报,2018,25(20):37-41. DOI:10.16460/j.issn1008-9969.2018.20.037.
蔡康琴,李伟,王莉,等. 血液透析患者衰弱现状的调查研究[J]. 护理学杂志,2019,34(11):24-27. DOI:10.3870/j.issn.1001-4152.2019.11.024.
段瑞,刘旭生,郑席志. 维持性血液透析患者衰弱及影响因素研究[J]. 中国中西医结合肾病杂志,2019,20(9):815-817. DOI:10.3969/j.issn.1009-587X.2019.09.020.
叶丽钦,周莹,张海林,等. 社会支持对维持性血液透析老年患者衰弱的影响[J]. 中华老年医学杂志,2019,38(1):72-75. DOI:10.3760/cma.j.issn.0254-9026.2019.01.017.
王凯,王蕊花. 老年维持性血液透析患者衰弱相关因素分析[J]. 中国血液净化,2020,19(1):12-16. DOI:10.3969/j.issn.1671-4091.2020.01.004.
陈凌云,倪松,施凌云,等. 尿毒症患者维持性血液透析疲乏与衰弱发生率及其影响因素研究[J]. 中国中西医结合肾病杂志,2021,22(2):116-120. DOI:10.3969/j.issn.1009-587X.2021.02.006.
范炯同.维持性血液透析患者衰弱现状及其影响因素的研究[D].承德:承德医学院,2021.
王云,朱凌波,刘君君,等. 维持性血液透析患者衰弱的发生情况及其影响因素分析[J]. 临床肾脏病杂志,2021,21(5):375-380. DOI:10.3969/j.issn.1671-2390.m20-177.
马巧霞.维持性血液透析患者衰弱与颈动脉硬化的相关性研究[D].太原:山西医科大学,2021.
周雨婷,蔡小霞,林亚妹,等. 老年维持性血液透析患者衰弱及其影响因素[J]. 中国老年学杂志,2021,41(8):1667-1670. DOI:10.3969/j.issn.1005-9202.2021.08.031.
吴淑琳. 维持性血液透析老年患者衰弱及短期不良结局事件的纵向研究[D]. 济南:山东中医药大学,2021.
黄莉娟,李蓓,王俊,等. 维持性血液透析患者衰弱发生的危险因素及运动联合营养支持小组干预的疗效观察[J]. 中国血液净化,2022,21(4):292-295. DOI:10.3969/j.issn.1671-4091.2022.04.016.
江山秀. 维持性血液透析患者衰弱风险预测模型的构建[D].湖州:湖州师范学院,2022.
李克佳,肖跃飞,胡军,等. 维持性血液透析患者衰弱风险预测模型的构建研究[J]. 中国血液净化,2022,21(4):249-252,263. DOI:10.3969/j.issn.1671-4091.2022.04.006.
高梦琳,曾英,王雪,等.维持性血液透析患者衰弱影响因素分析及其与睡眠的相关性研究[J].华西医学,2022,37(2):242-247.
张海滨,孟元,杨靖,等. 维持性血液透析患者衰弱影响因素相关性研究[J]. 中国中西医结合肾病杂志,2022,23(1):40-42. DOI:10.3969/j.issn.1009-587X.2022.01.012.
張宇红,王端端,黄雅清,等. 老年透析患者衰弱指数与透析指标的相关性分析[J]. 中国卫生标准管理,2022,13(20):108-112. DOI:10.3969/j.issn.1674-9316.2022.20.023.
赵文一.维持性血液透析患者发生衰弱相关因素分析与护理对策研究[J].当代护士,2022,29(11):37-40. DOI:10.19791/j.cnki.1006-6411.2022.31.009.
朱亚杰,陈思婕,辛霞,等. 维持性血液透析患者衰弱与肌少症及躯体功能的关系[J]. 护理学杂志,2022,37(9):42-45. DOI:10.3870/j.issn.1001-4152.2022.09.042.
李海燕. 维持性血液透析患者衰弱现状及其影响因素分析[J]. 中华现代护理杂志,2023,29(5):673-677. DOI:10.3760/cma.j.cn115682-20220701-03175.
杨亮,程润,窦俊凯,等. 维持性血液透析病人衰弱发生风险列线图模型的构建[J]. 蚌埠医学院学报,2023,48(4):538-543. DOI:10.13898/j.cnki.issn.1000-2200.2023.04.028.
张园,张瑞丽,刘兰,等. 骨骼肌质量指数预测维持性血液透析病人衰弱的应用价值[J]. 护理研究,2023,37(11):2038-2042. DOI:10.12102/j.issn.1009-6493.2023.11.029.
解巧丽,石瑞,王德光. 老年维持性血液透析患者衰弱发生情况及其影响因素[J]. 中华老年多器官疾病杂志,2023,
22(5):334-338. DOI:10.11915/j.issn.1671-5403.2023.05.69.
CHEN C H,YEH C L,YANG C W,et al. SAT-203 the prevalence of frailty and it's associated factors in Taiwanese hemodialysis patients[J]. Kidney International Reports,2020,5(3):S86. DOI:10.1016/j.ekir.2020.02.217.
FU W J,ZHANG A H,MA L N,et al. Severity of frailty as a significant predictor of mortality for hemodialysis patients:a prospective study in China[J]. Int J Med Sci,2021,18(14):3309-3317. DOI:10.7150/ijms.51569.
GUO F L,XU G L,KANG Y Q,et al. Logistic regression analysis of frailty phenotype in the young and the middle aged maintenance hemodialysis patient[J]. Acta Medica Mediterranea,2021,37:3577-3582. DOI:10.19193/0393-6384.2021.06.563.
GUO Y D,TIAN R,YE P P,et al. Frailty in older patients undergoing hemodialysis and its association with all-cause mortality:a prospective cohort study[J]. Clinical Interventions in Aging,2022,17(15):265-275. DOI:10.2147/CIA.S357582.
YAO L R,YIN L H,LIU F N. p1512the relationship among anxiety,depression and frailty in maintenance hemodialysis patient[J]. Nephrol Dial Transplant,2020,35(Supplement_3):gfaa142.P1512. DOI:10.1093/ndt/gfaa142.P1512.
WANG J,HUANG L J,XU M C,et al. Study on the clinical implications of NLR and PLR for diagnosing frailty in maintenance hemodialysis patients and their correlations with patient prognosis[J]. J Healthc Eng,2022,2022:1267200. DOI:10.1155/2022/1267200.
WEI Y,WAN Y,ZHANG Y J,et al. Frailty prevalence and associated factors in patients on maintenance hemodialysis.[J]. Int J Clin Exp Med 2021,14(6):2002-2009.
YUAN H H,ZHANG Y J,XUE G F,et al. Exploring psychosocial factors associated with frailty incidence among patients undergoing maintenance hemodialysis[J]. J Clin Nurs,2020,29(9/10):1695-1703. DOI:10.1111/jocn.15225.
SINGH M,JENSEN M D,LERMAN A,et al. Effect of low-dose rapamycin on senescence markers and physical functioning in older adults with coronary artery disease:results of a pilot study[J]. J Frailty Aging,2016,5(4):204-207. DOI:10.14283/jfa.2016.112.
CHAN C T,BLANKESTIJN P J,DEMBER L M,et al. Dialysis initiation,modality choice,access,and prescription:conclusions from a Kidney Disease:improving Global Outcomes(KDIGO)Controversies Conference[J]. Kidney Int,2019,96(1):37-47. DOI:10.1016/j.kint.2019.01.017.
楊帆,王双,覃海,等. 社区老年人衰弱状态的过渡及其恶化影响因素分析的前瞻性研究[J]. 中华流行病学杂志,2019,40(2):186-190. DOI:10.3760/cma.j.issn.0254-6450.2019.02.012.
CHAKURKAR V V,GADE P S,GODBOLE A V,et al. Inadvertently high dialysate magnesium causing weakness and nausea in hemodialysis patients[J]. Hemodial Int,2019,
23(4):E106-110. DOI:10.1111/hdi.12763.
AUYEUNG T W,KWOK T,LEUNG J,et al. Sleep duration and disturbances were associated with testosterone level,muscle mass,and muscle strength—a cross-sectional study in 1274 older men[J]. J Am Med Dir Assoc,2015,16(7):630.e1-630.e6. DOI:10.1016/j.jamda.2015.04.006.
HEENAN M. An opportunity for improved engagement and transparency:a systematic review of renal dialysis cost effectiveness and discrete choice experiment studies[J]. Healthc Manage Forum,2020,33(5):200-205. DOI:10.1177/0840470420916775.
LO Y L,HSIEH Y T,HSU L L,et al. Dietary pattern associated with frailty:results from nutrition and health survey in Taiwan[J]. J Am Geriatr Soc,2017,65(9):2009-2015. DOI:10.1111/jgs.14972.
LIN Y,YANG C,CHU H,et al. Association between the Charlson Comorbidity Index and the risk of 30-day unplanned readmission in patients receiving maintenance dialysis[J]. BMC Nephrol,2019,20(1):363. DOI:10.1186/s12882-019-1538-0.
LUTSKI M,HARATZ S,WEINSTEIN G,et al. Impaired cerebral hemodynamics and frailty in patients with cardiovascular disease[J]. J Gerontol A Biol Sci Med Sci,2018,73(12):1714-1721. DOI:10.1093/gerona/glx253.
CHEONG C Y,NYUNT M S Z,GAO Q,et al. Risk factors of progression to frailty:findings from the Singapore longitudinal ageing study[J]. J Nutr Health Aging,2020,24(1):98-106. DOI:10.1007/s12603-019-1277-8.
NIXON A C,BAMPOURAS T M,PENDLETON N,et al. Frailty and chronic kidney disease:current evidence and continuing uncertainties[J]. Clin Kidney J,2018,11(2):236-245. DOI:10.1093/ckj/sfx134.
VAN ATTEVELD V A,VAN ANCUM J M,REIJNIERSE E M,et al. Erythrocyte sedimentation rate and albumin as markers of inflammation are associated with measures of sarcopenia:a cross-sectional study[J]. BMC Geriatr,2019,19(1):233. DOI:10.1186/s12877-019-1253-5.
BANCU I,GRATEROL F,BONAL J,et al. Frail patient in hemodialysis:a new challenge in nephrology-incidence in our area,barcelonès nord and maresme[J]. J Aging Res,2017,2017:7624139. DOI:10.1155/2017/7624139.
VAN DEN BERG K S,ARTS M H L,COLLARD R M,et al. Vitamin D deficiency and course of frailty in a depressed older population[J]. Aging Ment Health,2020,24(1):49-55. DOI:10.1080/13607863.2018.1515885.
UCHITOMI R,OYABU M,KAMEI Y. Vitamin D and sarcopenia:potential of vitamin D supplementation in sarcopenia prevention and treatment[J]. Nutrients,2020,12(10):3189. DOI:10.3390/nu12103189.
THOM? F S,SESSO R C,LOPES A A,et al. Brazilian chronic dialysis survey 2017[J]. J Bras Nefrol,2019,41(2):208-214. DOI:10.1590/2175-8239-JBN-2018-0178.
SOYSAL P,VERONESE N,THOMPSON T,et al. Relationship between depression and frailty in older adults:a systematic review and meta-analysis[J]. Ageing Res Rev,2017,36:78-87. DOI:10.1016/j.arr.2017.03.005.
屠杭佳,張书怡,方雨慧,等. 衰弱老年人社会支持研究进展[J]. 护理研究,2023,37(11):1988-1991. DOI:10.12102/j.issn.1009-6493.2023.11.019.
(收稿日期:2023-08-10;修回日期:2024-01-26)
(本文编辑:贾萌萌)

