急性胰腺炎危险因素分析及护理对策
商利娜,张小品,王静静,范 喻,李明锋,边 丽
(河南中医药大学第一附属医院 河南郑州450000)
急性胰腺炎是常见胰腺疾病之一,可破坏胰腺组织并扩散炎症,临床表现轻度为自限性炎症,严重者将发生胰腺坏死和多器官功能衰竭。急性胰腺炎常见症状包括剧烈上腹疼痛(可放射至背部或腹部)、恶心、呕吐,腹胀、发热和心动过速,重症急性胰腺炎还可能导致黄疸、肠梗阻、休克和呼吸衰竭等[1]。其发病机制与胰腺内部消化酶过早激活有关。目前,临床诊断急性胰腺炎常依靠病史、体格检查和影像学检查,治疗多采取缓解疼痛、控制炎症反应、预防和处理并发症,维持患者生命体征稳定。治疗初期,常需要禁食和胃肠减压来减轻胰腺负担,镇痛药物可用于缓解疼痛,抗生素在存在感染风险时被使用;对重症病例,需住院并于重症监护单位接受密切监测和支持性治疗。分析急性胰腺炎的感染危险因素及护理对策,有助于提高急性胰腺炎的预防及治疗效果[2]。本研究回顾性分析急性胰腺炎患者临床资料,探讨急性胰腺炎患者感染危险因素。现报告如下。
1 资料与方法
1.1 临床资料 选取2020年2月1日~2023年2月28日我院收治的180例患者作为研究对象。纳入标准:急性胰腺炎患者具有典型的临床表现(如急性上腹痛、血清胰酶水平增高)和影像学证据;年龄>18岁;无明显精神疾病或认知障碍,能理解研究内容并同意参与;未在研究开始前接受过其他干预治疗;性别、年龄、体质量指数、胆源性疾病、饮食习惯、C反应蛋白、高脂血症、长期饮酒和药物不良反应等临床资料完整。排除标准:有慢性胰腺炎或其他胰腺疾病的病史;存在严重并发症或器官功能衰竭,如心、肝、肾等重要器官功能严重障碍;孕妇;对研究中使用的药物或治疗方法已知存在过敏反应;不能配合研究过程。将发生急性胰腺炎的90例患者作为观察组,另选90例健康体检人员作为对照组。对照组男61例、女29例,年龄48~67(58.19±5.16)岁;体质量指数19.42~27.89(22.46±2.71)。观察组男67例、女23例,年龄53~68(62.43±3.84)岁;体质量指数20.73~29.14(23.26±3.05)。两组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理学原则。
1.2 方法 本研究收集患者临床资料,包括人口统计信息、生活习惯和医疗状况及生物标志物。人口统计信息中记录患者性别、年龄和体质量指数(BMI);生活习惯和医疗状况中记录胆源性疾病史、饮食习惯、血脂状况、饮酒状况和药物使用情况等;生物标志物中记录C反应蛋白水平。对研究对象的临床资料进行单因素分析,使用描述性统计分析描述研究对象的人口统计信息、生活习惯和医疗状况。对连续变量,报告均值和标准差;对分类变量,报告频数和百分比,使用卡方检验比较胆源性疾病、饮食不当、C反应蛋白、高脂血症、长期饮酒和药物不良反应在两组之间的差异,若差异有统计学意义,则认为该参数是导致患者发病的危险因素。行多因素Logistic回归分析,将具有统计学意义的单因素分析参数作为自变量,将急性胰腺炎作为因变量,使用Logistic回归模型分析患者发病的独立危险因素,通过计算回归系数(β值)和P值,评估各自变量对发病的独立贡献。
1.3 观察指标 人口统计信息包括性别、年龄和体质指数。生活习惯和医疗状况包括胆源性疾病、饮食习惯、高脂血症、长期饮酒和药物不良反应[3]。生物标志物指C反应蛋白。通过单因素和Logistic多因素回归分析,确定急性胰腺炎患者发病的独立危险因素。

2 结果
2.1 急性胰腺炎单因素分析 见表1。
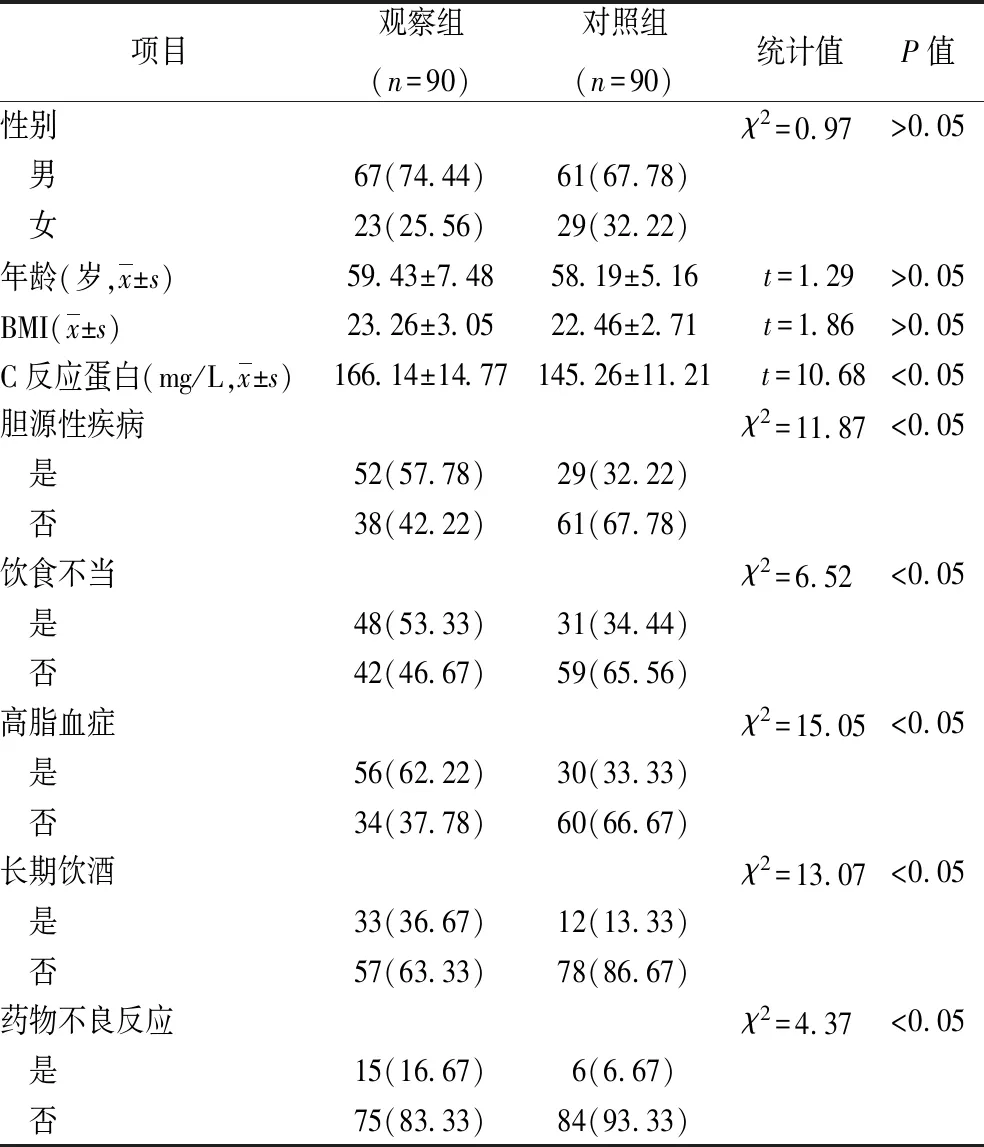
表1 急性胰腺炎单因素分析[例(%)]
2.2 急性胰腺炎多因素分析 见表2。
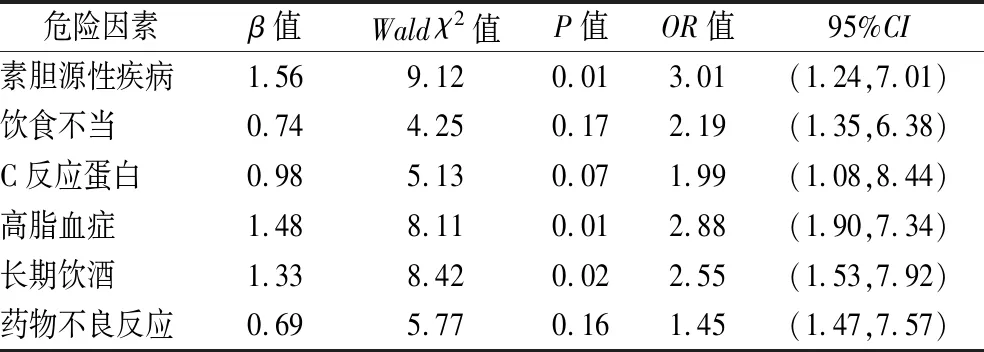
表2 急性胰腺炎多因素分析
3 讨论
胰腺是人体内重要的消化器官,位于腹腔上部,靠胃后方。胰腺结构由头部、体部和尾部组成,呈长圆柱形,连接着消化系统中的其他器官,包括胃、十二指肠和脾脏,内有多个小管道,这些小管道汇集成胰管,最终与小肠相连,将胰腺分泌的消化酶输送到小肠中。同时,胰腺是一个混合性腺体,既具有内分泌功能,分泌激素调节血糖水平,又具有外分泌功能,分泌多种消化酶帮助消化食物。胰腺在维持正常消化和代谢过程中起着至关重要的作用,但也易受多种疾病影响,最常见的胰腺疾病包括急性胰腺炎和慢性胰腺炎。急性胰腺炎是由胰腺急性炎症引起的,通常与胆石症、高脂血症等因素有关;慢性胰腺炎则是胰腺长期的炎症和损伤导致,常见原因包括长期胆道阻塞和胰腺囊性纤维化等。
急性胰腺炎是一种常见且病程进展迅速的疾病,其临床表现和病因复杂多变,诱发因素包括胆源性疾病、长期饮酒、高脂血症等,可能独立或共同导致急性胰腺炎发生[4]。本研究对急性胰腺炎的发病危险因素进行探讨和分析,结果显示,胆源性疾病、长期饮酒和高脂血症为急性胰腺炎的独立危险因素,在临床上应引起高度重视,以便对高风险人群进行早期干预和有效治疗。胆源性疾病,特别是胆石症,已被广泛认定为急性胰腺炎的主要病因之一。在急性胰腺炎的发病机制中,胆石症阻塞胰胆管,导致胰液回流和胆汁混入胰液,使得胰酶在胰腺内部激活,引发胰腺的自消化和炎症反应。临床应加强胆囊结石和胆管疾病的早期筛查和治疗,尽早消除潜在的胆汁淤积和胆道炎症[5]。因此,对有胆源性疾病的患者,应增强对其可能发展为急性胰腺炎的警惕,积极治疗胆石症、预防胆管感染。
徐太军等[6]研究也指出,长期饮酒是引发急性胰腺炎的另一重要因素。酒精对胰腺的直接毒性以及酒精代谢过程中产生的毒性代谢物,能够引发胰腺细胞的炎症反应,甚至导致细胞死亡。长期大量饮酒还会导致胰腺管的痉挛和阻塞,进一步加重病情。因此,对长期饮酒者,应鼓励戒酒或减少饮酒量,引导改变不良生活习惯,避免对胰腺的持续损伤。另外,高脂血症也是引发急性胰腺炎的风险因素。高血脂症患者的血液中含有大量的脂质,这些脂质可能会沉积在胰腺中,阻塞胰腺导管,引发胰腺炎。尤其是当血中甘油三酯水平过高时,更易引发严重胰腺炎,向峰等[7]研究也证实了这一点。因此,高脂血症患者应定期检查血脂水平,通过饮食调控和药物治疗,控制血脂在正常范围内。
综上所述,胆源性疾病、长期饮酒和高脂血症被确认为患者发病的独立危险因素,应加强预防和干预措施。由于研究样本有限,研究结果的普遍性仍需进一步验证。在未来的研究中,可以通过扩大样本量相关因素分析,以便全面了解急性胰腺炎的病因和发病机制,为预防和治疗急性胰腺炎提供更多的依据。

