腹膜透析患者高磷血症管理的证据总结
尹晓静 黄柳燕 陈芬荣 白艳 张帆 孙秋子
(上海中医药大学附属龙华医院,上海 200032)
腹膜透析(peritoneal dialysis,PD)是终末期肾脏病(end stage renal disease,ESRD)患者常见的肾脏替代疗法之一[1],具有操作简单、居家治疗、安全有效、更好地保留残肾功能的优势,能使患者生存率提高,已被临床广泛应用推广[2-3]。随着透析时间的延长、残余肾功能下降、透析不充分、PD治疗对磷清除不足可导致体内磷潴留。《中国慢性肾脏病矿物质和骨异常诊治指南》推荐,PD患者血清磷目标值维持在1.13~1.78 mmol/L[4]。临床中高磷血症指血清磷>1.78 mmol/L的一种病理状态,是PD患者常见的并发症。日本慢性肾脏病数据库报告显示终末期肾脏病患者血磷不达标率为43.9%[5];我国透析患者高磷血症的患病率高达72%[6]。血磷升高可导致患者皮肤瘙痒、抽搐、肢体溃烂、骨折骨痛、血管与软组织钙化、甲状旁腺功能亢进等,长期高磷血症状况控制不佳可导致心血管钙化,加剧心血管疾病的发生发展,增加死亡率,严重威胁患者的生存和生活质量。但高磷血症发生的机制尚不完全明确,血磷控制仍存在诸多的挑战[7]。本研究拟通过系统检索国内外文献,形成最佳证据,为临床医护工作者对PD患者进行高磷血症管理提供循证依据。
1 资料与方法
1.1确立问题采用PIPOST模式构建循证问题[8],P(population)目标人群:维持性PD治疗患者;I(intervention)干预方法:高磷血症管理系列方法如评估、预防、护理、管理、健康教育、低磷饮食、磷结合剂、充分透析;P(professional)证据应用的专业人员:临床医护人员或社区医护人员;O(outcome )结局:血磷水平下降、高磷血症症状缓解、饮食依从性、用药依从性、生活质量、自我管理、自我效能、知识水平提高等;S(setting)证据应用场所:肾病科住院、门诊或社区医院;T(type of evidence)证据类型:包括临床决策、推荐实践、最佳临床实践信息册、证据总结、指南、系统评价、专家共识、随机对照试验、行业标准、规范等。
1.2检索策略由2名研究者独立按照证据金字塔“6S”证据模型[9]自上而下检索循证指南网包括Up To Date、BMJ最佳临床实践、JBI循证卫生保健国际合作中心图书馆、国际指南协作网(GIN)、荷兰医学文摘数据库[2]、加拿大安大略注册护士协会(RNAO)、苏格兰学院间指南网(SIGN)、英国国家临床医学研究所指南网(NICE)、医脉通、梅斯医学;英文数据库包括Cochrane Library、PubMed、Web of science、CINAHL;中文数据库包括中国知网(CNKI)、万方、维普(VIP)、中国生物医学数据库(Sinomed);肾病专业协会包括改善全预后组织(KDIGO)、美国国家肾脏疾病预后质量和功能改进委员会(KDOQI)、美国肾脏基金会(NKF)、英国肾脏协会、澳大利亚肾康复护理(CARI)、加拿大肾脏病学会(SCN)、国际PD学会(ISPD)、日本透析协会(JSDT)、中华医学会肾脏病学分会。中文检索词包括“腹膜透析”“高磷血症”“血磷管理”,英文检索词包括“peritoneal dialysis”“hyperphosphatemia”“phosphorus management”;检索meta分析、系统评价、随机对照试验研究时,中文检索策略为(慢性肾脏病 OR 肾病 OR 终末期肾脏病 OR 肾衰竭 OR 尿毒症 OR 肾脏替代疗法OR 肾透析 OR 腹膜透析 OR 持续不卧床腹膜透析) AND (高磷血症 OR 慢性肾脏病矿物质骨代谢异常 OR 血磷 OR 磷管理 OR 低磷饮食 OR 磷结合剂 OR 充分透析) AND (系统评价 OR Meta分析 OR 随机对照试验),英文检索策略为(chronic kidney diseases OR end stage kidney disease OR end stage renal failure OR Kidney failure OR Uremia OR renal failure OR kidney replacement therapy OR renal replacement therapy OR renal dialysis OR peritoneal dialysis OR Continuous Ambulatory peritoneal Dialysis) AND (hyperphosphatemia OR Chronic kidney disease Mineral bone metabolism abnormalities OR serum phosphorus OR phosphorus management OR low phosphorus diet OR phosphorus binder OR adequate dialysis) AND(Systematic Reviews OR Meta-analysis OR Randomized Controlled Trials ),检索时限从2012年1月1日-2022年10月31日。
1.3文献纳入与排除标准纳入标准:(1)研究对象为年龄≥18岁,维持性PD治疗≥3个月的患者。(2)研究内容涉及高磷血症评估、预防、护理、管理、健康教育、低磷饮食、磷结合剂、充分透析的研究。(3)结局指标包括血磷水平、高磷血症相关症状缓解、饮食依从性、用药依从性、生活质量、自我管理、自我效能、知识水平。(4)研究类型为临床决策、推荐实践、最佳临床实践信息册、证据总结、指南、系统评价、专家共识、随机对照试验、行业标准、规范。(5)语种为中文或英文。排除标准为文献类型为计划书、草案、报告书、摘要,重复发表或已更新的文献,无法获得全文及未通过文献质量评价的研究。
1.4文献质量评价所有符合纳入与排除标准的文献,均由2名经过系统循证护理培训且具有相关专科知识的研究者进行独立评价。当2人的意见出现分歧,则听取第3人的意见,或3人共同讨论后决定是否纳入或排除。Up to date临床决策则追溯证据引用的文献,根据引用文献的类型,采用澳大利亚JBI循证卫生中心对应的评价标准(2016版)进行评价[10];标准操作规程直接纳入;对纳入指南的质量评价标准采取临床指南研究与评价系统(2012版)(AGREEⅡ )进行评价[11];证据总结也是追溯到证据所引用的原始文献,根据引用的文献类型,采用澳大利亚JBI循证卫生中心对应的评价标准(2016版)进行评价;对于其他非指南类文献均采用澳大利亚JBI循证卫生中心对应的评价标准(2016版)进行评价。
1.5证据提取与整合由2名经过系统循证护理培训且具有相关专科知识的研究者进行独立提取及整合证据。不同来源的证据结论冲突时,纳入原则为循证证据优先,高质量证据优先,新近发表证据优先,决定纳入或剔除。用JBI证据预分级系统对证据进行Level 1~5分级,并根据JBI的证据FAME结构,研究小组讨论一致确定证据的推荐强度[12],A级为“强推荐”,B级为“弱推荐”。
2 结果
2.1纳入文献的基本情况通过系统文献检索,初步纳入相关文献1 503篇,导入NoteExpress管理软件去重后还剩937篇。由研究团队2名研究读题目和摘要,最终纳17篇文献,其中临床决策实践3篇[13-15]、指南9篇[4,16-23]、专家共识2篇[24-25]、证据总结1篇[26]、meta分析共1篇[27]、标准操作规程[28]1篇,文献筛选流程,见图1。 纳入文献一般特征,见表1。

表1 纳入文献的一般特征(n=17)
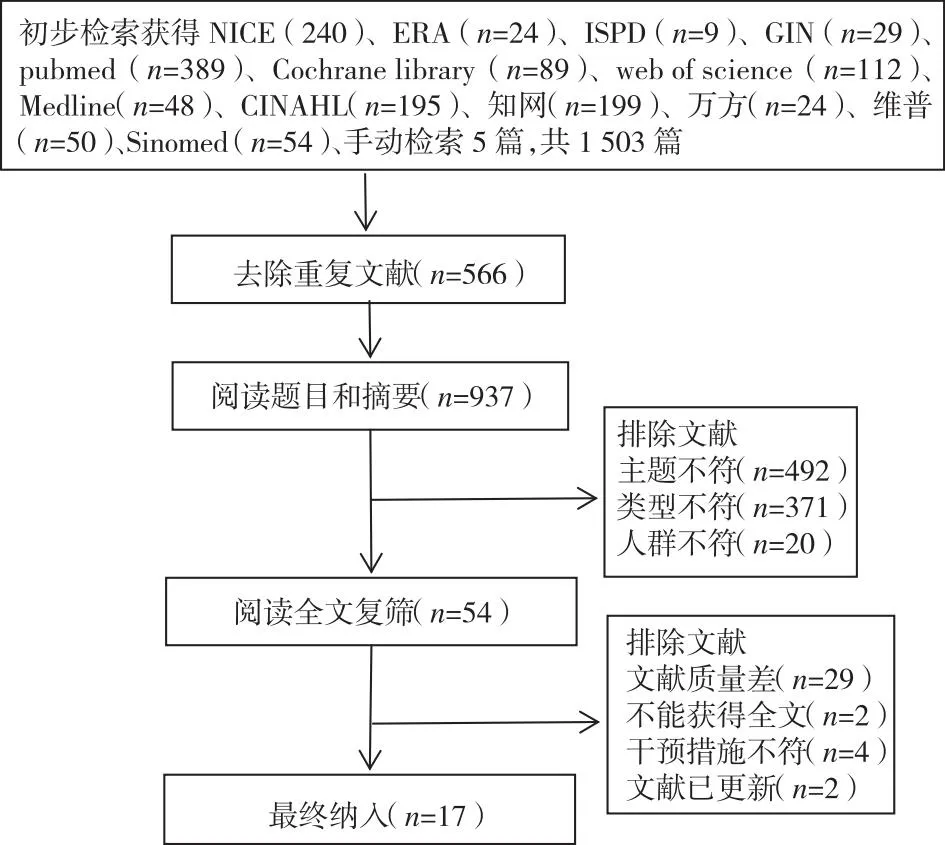
图1 文献检索流程图
2.2文献质量评价结果
2.2.1临床决策的质量评价结果 本研究共纳入3篇临床决策[13-15],追溯证据的引用文献类型为:2篇指南[16,23],评价结果见表2;2篇随机对照试验研究[29-30],采用澳大利亚JBI循证卫生中心对应的随机对照试验研究评价标准(2016版)进行评价[10],文献质量均较高;1篇系统评价和meta分析[31],文献质量评价较高。
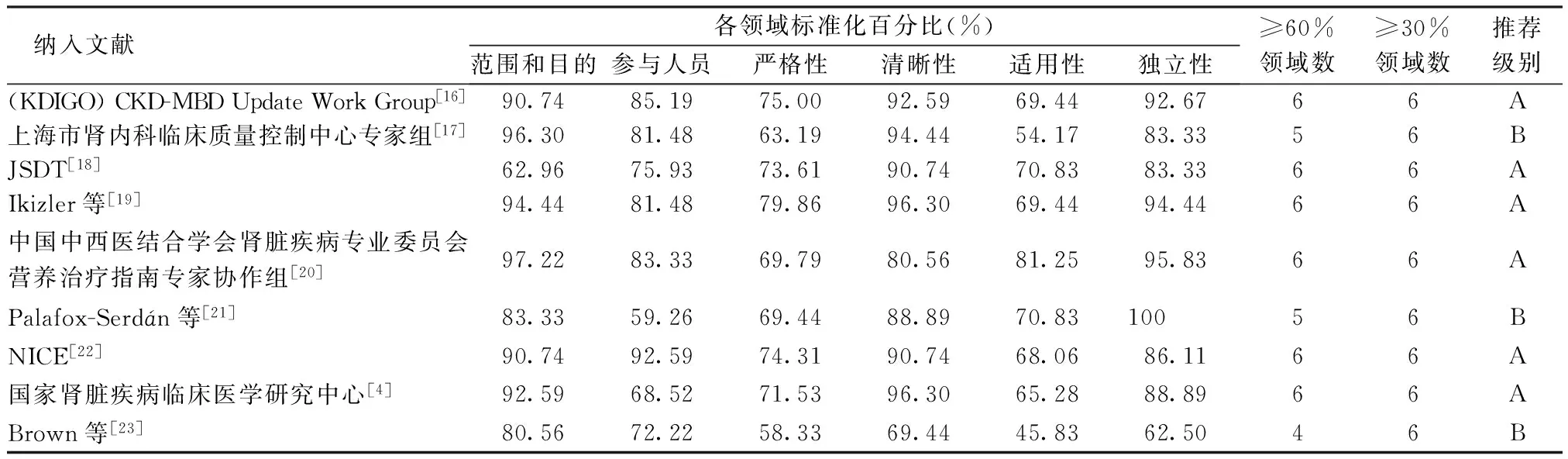
表2 纳入指南的方法学质量评价结果(n=10)
2.2.2指南的质量评价结果 本研究共纳入指南9篇[4,16-23]。指南由研究小组3名专家采用AGREEⅡ[11]进行评价,包含23个条目、6个领域包括指南的范围和目的、牵涉人员、指南开发的严谨性、指南呈现的清晰性、指南的应用性、指南撰写的独立性和额外的2个全面评价的条目,其质量评价结果,见表2。
2.2.3专家共识的质量评价结果 本研究共纳入2篇专家共识[24-25],1篇来源于国际肾脏病协会,1篇来源于韩国肾脏病协会,由2名具备循证知识的评价者独立采用JBI循证卫生保健中心(2016)对专家共识文献质量评价[32],条目6“所提出的观点与以往文献是否有不一致的地方?”,2篇专家共识评价结果为“否”,其余所有条目的评价结果均为“是”。
2.2.4系统评价的质量评价结果 本研究共纳入1篇meta分析[27],纳入临床决策的证据追溯原始文献类型为系统评价和meta分析[31],纳入证据总结引用的证据追原始文献为系统评价[33],由2名具备循证知识的评价者独立采用JBI循证卫生保健中心的关于系统评价的评价标准进行文献质量评价[32],得出所有条目评价均为“是”,整体质量高。
2.3证据汇总结果从纳入的17篇文献中共提取了24条关于PD患者高磷血症管理的证据,通过对证据进行汇总,最终从高磷血症管理原则、饮食管理、药物管理、透析管理、健康教育及随访6个方面进行了证据总结,见表3。

表3 PD患者高磷血症管理的证据汇总
3 讨论
3.1本研究证据总结具有严谨性、科学性、实用性本研究旨在为PD患者高磷血症的管理提供证据,坚持循证护理原则,研究小组成员均接受过系统的循证护理培训且具有相关专科知识。本研究通过系统检索国内外数据库、指南网、肾病专业协会中与PD患者高磷血症管理相关的文献,并由2名研究成员进行独立、严格的文献质量评价。在证据提取和整合部分由2名研究者独立进行。根据JBI的证据FAME原则,研究小组成员共同讨论达成共识确定证据的推荐强度,共总结出24条实用性证据,涵盖了高磷血症管理原则、饮食管理、药物管理、透析管理、健康教育及随访6个维度。其中19 条证据为 A 级推荐,提示本研究证据总结过程具有严谨性、科学性,汇总的证据有较好的临床实用性。
3.2定期检测血磷指标对控制高磷血症是必要的本研究证据1~2总结了要定期常规监测血磷、血钙、血甲状旁腺激素水平,并提出当PD患者正在接受高磷血症治疗时应增加监测频率[16]。PD患者血磷目标值维持在1.13~1.78 mmol/L[4],高磷血症也是慢性肾脏病矿物质骨代谢异常的核心问题,当血磷持续升高会引起一系列临床不良反应,且会增加PD患者的死亡风险[35]。定期检测血磷指标,及早发现血磷异常情况对于控制高磷血症的发生发展、改善患者临床结局、提高患者生活质量具有重要意义且十分必要。本研究证据推荐每1~3个月测定1次血清磷和血清钙水平,每3~6个月测定1次血清甲状旁腺激素水平[14];当PD患者正在接受高磷血症治疗时应每月监测、并每3个月监测1次25-羟维生素D[16]。
3.3饮食、用药、透析管理是高磷血症管理的主要策略PD患者残余肾功能的降低导致对磷清除能力不足,饮食中磷摄入增多是导致患者高磷血症发生的重要因素。有研究[36]表明,腹膜功能下降对血磷转运不足也是血磷升高的影响因素。因此仅靠透析治疗进行血磷管理是不足的。本研究证据3提出对于血磷进行性升高或持续升高的PD患者,应同时采取膳食限磷和磷结合剂相结合的降磷治疗(1B)[14]。坚持低磷饮食、正确服用磷结合剂和保持PD的充分性是PD患者高磷血症管理的重要策略[4]。
本研究证据6~10提出PD患者每日磷摄入量应控制在900 mg/d,考虑食物生物利用度,避免含磷添加剂高的食物摄入,并选择磷蛋白比值低的食物。临床食物选择实践可参考《2021血液净化标准操作规程》[37]常用含磷食物添加剂列表、常用饮料含磷量列表。制定个体化饮食方案时应考虑到文化差异、每个人的偏好、家庭情况、食物是否耐受、是否容易获得、购买和食物准备、烹饪技巧、并发症和成本等[17]。
本研究证据11~15从磷结合剂药物管理进行高磷血症的管理。临床上常用控制高磷血症的药物分为含钙磷结合剂和非钙磷结合剂,均可以有效减少肠道对磷酸盐的吸收[24],在使用时也要根据患者的治疗效果及时调整药物方案[22]。临床实践中发现由于磷结合剂副作用及可增加患者经济和药物负担等因素可导致患者磷结合剂用药管理依从性较差[38]。有研究[39]表明在服用磷结合剂的患者中,54.05%会忘记服用,12.2%觉得药贵。本证据总结出多学科团队合作可以最大限度地提高磷结合剂用药管理依从性[34],具有较好的临床实践借鉴价值。
本研究证据16~21从保护PD患者残余肾功能,制定个体化透析方案达到透析充分性的透析管理方面进行高磷血症的管理。PD患者残余肾功能下降会导致肾小球滤过率下降,腹膜功能下降对磷的清除能力不足是磷在体内潴留的重要原因。既往研究[40]表明不同的透析方式对磷的清除能力也不同,自动化PD可能更好地清除磷酸盐。KDIGO也建议使用1.25~1.50 mmol/L的透析液钙浓度以更好地控制高磷血症[16]。也有研究[41]表明,通过增加透析剂量可能会增加腹膜对磷的清除率,但可能不足以防止无尿患者出现高磷血症。因此,有研究[23]提出在制定透析处方时应基于保护残余肾功能的原则,并推荐每3个月重新评估残余肾功能。在保持透析充分性方面,Up to date推荐保持PD患者透析充分即达到尿素清除率(Kt/Vurea)≥1.7,同时询问患者是否遵从了透析方案[13]。指导PD患者遵医嘱进行透析治疗,提高透析管理水平是控制高磷血症的重要策略。
3.4加强健康教育和随访是高磷血症管理的重要策略既往研究[26]表明肾病患者高磷血症饮食、磷结合剂等健康信息需求高。指南也建议采用专业化的强化教育以改善血磷控制[4]。Up to date临床决策提出至少应每季度重复1次膳食指导[15],内容包括常见食物磷酸盐的含量,磷酸盐来源、介绍食物磷蛋白比,以及烹饪富含磷酸盐食物的方法,可以在不影响饮食质量或蛋白质状态的情况下实现控制磷的摄入量[19]。在提供磷结合剂时,应向患者及其他家庭成员或照料者解释:提供磷结合剂的原因;服用磷结合剂的必要性,如果不服用磷结合剂的风险;服用磷结合剂的副作用;根据磷结合剂的种类,何时和如何服用磷结合剂[22]。健康教育是经济有效且具有前景的控磷手段,值得临床实践。为PD患者提供规律随访可以及时发现透析治疗问题并及时干预,对提高透析质量十分重要。本研究证据提出对PD患者的随访内容包括了解患者的一般情况,评估PD疗效,高磷血症磷管理、磷结合剂用药和处方调整情况、透析充分性、残余肾功能以及血磷、血钙、甲状旁腺激素、血肌酐、血白蛋白实验室辅助检查,同时考虑饮食、磷结合剂服用的依从性,对PD医疗咨询给予指导等[28],具有临床可行性和适宜性,值得推荐。
综上所述,本研究汇总了有关PD患者高磷血症管理的证据,从高磷血症管理原则、饮食管理、药物管理、透析管理、健康教育、随访6个方面的系列证据进行总结,可为临床医护人员制定PD患者高磷血症评估和管理方案提供依据。建议在证据转化应用时护理人员需综合考虑实践者、患者、医院环境的实际情况,综合考量每条证据的可行性、适宜性,以确保证据顺利转化为临床实践,科学地进行PD患者高磷血症的管理。

