结局导向关键点护理联合颅内压监测在高血压脑出血患者中的应用效果
郑燕平
福建省龙岩人民医院 (福建 龙岩 364000)
高血压脑出血(hypertensive intracerebral hemorrhage,HICH)主要是由于患者血压剧烈波动而导致的脑小动脉破裂出血,易造成继发性损害[1]。神经内镜手术为治疗HICH 患者的主要方式,可在直视下清除血肿,缓解脑水肿等临床症状,但术后常存在脑部神经功能损伤,遗留偏瘫、失语等后遗症,严重影响患者生活质量[2]。研究显示,颅内压(intracranial pressure,ICP)为颅脑性损伤诊断治疗的重要监测指标。脑出血后,ICP 水平可提前于其他生命体征表现出升高。因此,持续监测HICH 患者术后ICP变化有助于评估脑损伤程度及血肿变化[3]。结局导向关键点护理是以改善护理结局为导向,针对引发并发症的关键危险因素实施护理控制措施,以提升预后质量的护理模式[4]。本研究旨在探讨结局导向关键点护理联合ICP 监测在HICH 患者中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2021 年1 月至2023 年1 月于我院接受神经内镜手术的124 例HICH 患者为研究对象,按照随机数字表法分为对照组和观察组,每组62 例。对照组男33 例,女29 例;年龄50~72 岁,平均(61.46±7.32)岁;高血压病程为2~10 年,平均(6.52±1.29)年;出血部位:基底核区23 例,丘脑16 例,脑室出血13 例,脑干出血10 例。观察组男32例,女30例;年龄50~74岁,平均(62.04±7.71)岁;高血压病程为2~10 年,平均(6.49±1.17)年;出血部位:基底核区20 例,丘脑19 例,脑室出血15 例,脑干出血8 例。两组性别、年龄、高血压病程和出血部位相比,差异无统计学意义(P>0.05),具有可比性。本研究已获得医院医学伦理委员会审核批准,患者及家属对本研究知情同意。
纳入标准:符合《高血压性脑出血中国多学科诊治指南》中相关诊断标准[5];经CT 头颅平扫、MRI 检查提示脑出血;有明确的高血压病史,且符合神经内镜手术相关指征。排除标准:患有凝血功能障碍或血液系统疾病;合并动脉瘤、动静脉畸形、烟雾病和颅内深静脉血栓等脑血管病变;存在严重肢体运动功能、认知功能障碍,处于失语或长期昏迷期。
1.2 方法
对照组实施常规护理联合ICP 监测方案。(1)常规护理措施:术后密切关注患者生命体征,动态复查CT,患者发生头痛、呕吐等异常情况及时报告医师;遵医嘱给予脱水、抗感染药物,补充营养;保持昏迷患者呼吸道通畅,及时清除呼吸道分泌物,取去枕平卧舒适体位,2~3 h 翻身1 次;待患者病情稳定后,由护理人员指导患者开展康复锻炼,包括走路、语言、肢体活动等。(2)ICP 监测:手术时,采用Codaman ICP ExpressTM 颅内压监护仪(美国强生公司提供)进行ICP 监测,将ICP 传感器置入患者硬膜下或侧脑室内,每0.5 小时测定1 次ICP 值,持续5 ~7 d;动态观察ICP 情况,血压目标维持在15~20 mmHg(1 mmHg=0.133 kPa),ICP<20 mmHg 时,遵医嘱常规用药并开放间断脑脊液引流治疗,ICP<25 mmHg 时,给予适量甘露醇(江苏恒瑞医药股份有限公司,国药准字H32025229,规格:100 ml)静脉滴注,并每隔2 小时行脑脊液引流以降低颅内压,ICP<30 mmHg 时,遵医嘱使用脱水药物并持续脑脊液引流,ICP>30 mmHg 并持续30 min 时,应立即采取CT 复查并给予尿激酶治疗。
观察组在对照组基础上实施结局导向关键点护理干预。(1)组建关键点护理干预团队。由主管护师、神经外科医师、营养医师、康复医师及护士组成干预团队;结合相关文献和临床实践确定护理结局目标为生理健康、心理社会健康、社区健康、家庭健康、功能健康、感知健康及健康知识行为7 维度,并制定围手术期全程关键护理措施。全体成员接受培训并确保熟练掌握相关知识技能后参与干预。(2)实施干预措施。护理人员了解入院患者疾病认知、病情进展等信息后,讲解HICH 的基础知识、神经内镜手术疗效及围手术期注意事项。术前,遵医嘱提供抗生素以预防感染,维持酸碱和水电解质平衡,动态监测血压,当血压偏高时提供甘露醇以稳定颅内压,提供保护脑细胞类药物以减轻脑部损伤;全方位评估患者意识、瞳孔及躯体活动功能,待各项体征平稳后安排手术。术中,护理人员配合手术医师操作,协助患者取舒适体位,并动态监测其心率、脉搏、血压、血氧等生命体征,操作全程均严格遵守无菌操作原则。术后,仍密切监测患者血压、脉搏、呼吸、意识及瞳孔等生命体征,尤其重点监测血压变化,当患者出现头痛、呕吐、视神经水肿等脑疝先兆时,应及时报告医师予以对症处理;患者昏迷期间,需定期清除呼吸道分泌物,减少肺部感染风险,保持呼吸道通畅,避免突发剧烈咳嗽引发窒息;插管期间保持头部留置引流管通畅,避免引流管牵拉、受压、扭曲、脱落,观察引流液量、颜色、性状是否正常,定时更换无菌引流袋、纱布,血肿凝块堵塞造成引流不畅时予以尿激酶治疗,拔除引流管时应提前夹闭引流管。术后2 d 内,要求患者保持绝对卧床,首次翻身时间延迟至术后12 h,每隔4 小时翻身吸痰1 次,要求动作轻柔,避免活动幅度过大,垫高头部或床头摇高30°,待患者意识清醒后每隔2 小时翻身吸痰1 次,可于床上进行抓握、抬高肢体等简单动作。术后7 d,可鼓励患者早期下床活动,避免压疮、深静脉血栓发生;术后由流质类食物逐渐过渡为半流质食物,无法自主进食时插胃管鼻饲,多食高蛋白、维生素类食物,保持低钠、低盐,避免摄入刺激性食物,每餐摄入量限制在200 ml 以内,尽量少餐多食;确保患者排便通畅,指导患者不可过于用力排便,可予以食用粗纤维蔬菜水果、腹部按摩以促进肠道蠕动;部分患者术后存在言语障碍,应嘱家属多沟通交流,引导其主动说话;提供心理护理以疏解患者紧张焦虑情绪,使其保持良好状态,避免因情绪过度波动引发再次出血。(3)追踪改进护理关键点:规范执行护理措施后定期开展总结,在评估预期护理结局的干预效果后,对尚未达到的护理结局和护理缺陷予以及时整改。
1.3 观察指标
(1)神经功能:干预前后,采用美国国立卫生院研究院卒中量表(the National Institutes of Health stroke scale,NIHSS)[6]评估患者神经缺损程度,分值为0~42 分,评分越高表示神经缺损程度越严重;采用格拉斯哥昏迷量表(Glasgow coma scale,GCS)[7]评估患者昏迷程度,分值为0~15 分,评分越低表示意识障碍程度越重。(2)并发症发生情况:并发症包括下肢深静脉血栓、颅内感染、水电解质紊乱。(3)生活质量:于干预前后采用Barthel 日常生活自主能力指数(Barthel index,BI)[8]评估患者生活质量,分值为0~100 分,评分越高表示生活质量越高。(4)护理满意度:于出院时,采用纽卡斯尔护理满意度量表(Newcastle satisfaction with nursing scale,NSNS)[9]评估患者护理满意度,满分95 分,58~95 分为非常满意,57~38 分为满意,0~37 为不满意,满意度=(非常满意例数+满意例数)/总例数×100%
1.4 统计学处理
采用SPSS 25.0 统计软件数据处理。计数资料以率表示,行χ2检验。计量资料以±s 表示,组间采用LSD-t检验,组内采用配对样本t检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组神经功能比较
干预后,两组NIHSS 评分均高于干预前,且观察组高于对照组,差异有统计学意义(P<0.05);两组GCS评分均低于干预前,且观察组低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组NIHSS、GCS 评分比较(分,±s)

表1 两组NIHSS、GCS 评分比较(分,±s)
注:与同组干预前比较,aP<0.05;NIHSS 为美国国立卫生院研究院卒中量表,GCS 为格拉斯哥昏迷量表
组别 例数NIHSS 评分GCS 评分干预前干预后干预前干预后观察组 62 21.31±2.54 29.15±3.83a 9.45±1.61 4.51±1.32a对照组 62 21.58±3.81 27.46±3.25a 9.89±1.37 5.26±1.17a t 0.4862.6531.6393.348 P 0.6280.0090.1040.001
2.2 两组并发症发生情况比较
两组总并发症发生率比较,差异无统计学意义(P>0.05),见表2。

表2 两组并发症比较[例(%)]
2.3 两组生活质量比较
干预后,两组BI 评分均升高,且观察组高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组BI 评分比较(分,±s)
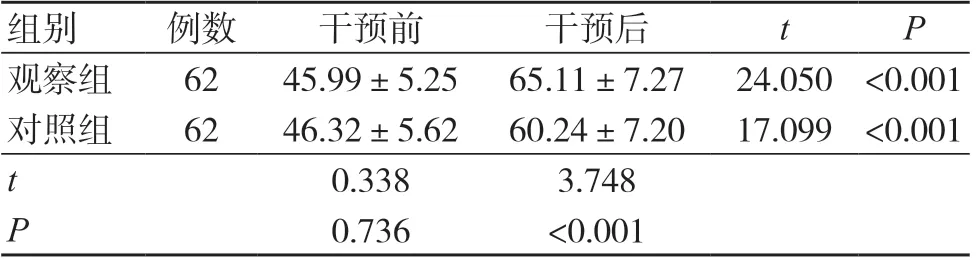
表3 两组BI 评分比较(分,±s)
注:BI 为Barthel 日常生活自主能力指数
组别例数干预前干预后tP观察组6245.99±5.25 65.11±7.27 24.050 <0.001对照组6246.32±5.62 60.24±7.20 17.099 <0.001 t 0.3383.748 P 0.736<0.001
2.4 两组护理满意度比较
观察组护理满意度高于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组护理满意度比较
3 讨论
HICH 为神经系统常见疾病,受情绪、脑力劳动等多因素影响,血压骤升后引发脑小动脉破裂出血,其起病急骤、预后差,为中老年群体主要致死性疾病之一[10]。目前,临床治疗HICH 以神经内镜下颅内血肿清除术为主要手段,可在精准定位基础上彻底清除血肿块,但术后患者仍残留意识和肢体功能障碍。ICP 增高易引发HICH 患者脑血流量下降,导致脑组织缺氧缺血,进而再次诱发脑损伤[11]。因此,术后采取有效的护理措施十分必要。研究显示,持续ICP 监测已成为颅内损伤危重症患者治疗措施中不可缺少的组成部分,手术前后开展ICP 监测,有助于医护人员严格掌握患者ICP 变化并及时指导术中、术后的干预方案,改善预后[12]。结局导向关键点护理可针对引发并发症及威胁患者生命安全的危险因素,制定护理路径关键控制点,以改善护理结局为导向,实施针对性质量控制措施,有助于护理流程标准化、有序化发展,可提高手术治疗效率,预防并发症发生的同时加速康复进程[13]。
本研究结果显示,干预后,观察组神经功能评分优于对照组更优,生活质量评分高于对照组,护理满意度高于对照组(P<0.05),表明结局导向关键点护理联合ICP 监测有助于HICH 患者神经内镜手术后神经功能恢复,改善生活质量,提高护理满意度。分析原因为,护理人员实施结局导向关键点护理时,可密切关注护理措施中的关键干预点,进而采取有效的护理措施,使整个护理过程更加系统全面,并在反馈过程中持续改进,促进护理结局优化。ICP 监测可明确HICH 患者神经内镜手术后ICP 值变化,减少术后急性期再出血、脑疝等危险事件的发生。结局导向关键点护理联合ICP 监测可在术前予以HICH 患者健康指导,减轻其陌生感和紧张情绪,提供抗生素、维持水电解质平衡、保护脑细胞类药物及稳定ICP 干预,稳定患者生理状态,为神经内镜手术提供充足准备;围手术期采取密切监测管理血压、排痰翻身、保持引流管通畅、饮食指导等措施,均有助于缓解HICH 患者神经内镜手术后颅内高压,减轻生理不适感,促进静脉回流和伤口愈合,避免ICP 升高、深静脉血栓、颅内感染及水电解质紊乱等不良预后,心理护理使患者增加康复信心,提高护理满意度及生活质量。本研究中,两组总并发症发生率比较,差异无统计学意义(P>0.05),可能与本研究样本量偏小有关。
综上所述,HICH 患者采取结局导向关键点护理联合ICP 监测可促进神经功能恢复,改善生活质量,提高护理满意度。

