超低出生体重儿追赶生长与神经结局的研究
谢 洋,庾静云,陈霭信,陈玲燕,赖雪芳,周玲芳,吴东明,郭涛波,李玉凤
(东莞市妇幼保健院儿童保健科,广东 东莞 523000)
(专业学组:广东省医学会儿科学分会儿童保健学组)
超低出生体重儿(ELBW)即出生体重<1000 g 的活产儿,国内发生率0.1%。超低出生体重儿经过积极的营养支持及出院后的喂养干预和指导,多数的超低出生体重儿会在18 个月到2 岁内完成追赶生长,但是小于胎龄儿(SGA)及出生体重≤750 g 的超低出生体重儿可能更容易发生宫外发育迟缓[1]。超低出生体重儿远期不良神经结局的发生率为19.6%,已有的研究认为不良结局的主要危险因素为孕周<32 周﹑伴出生窒息﹑新生儿呼吸窘迫综合征﹑颅内出血以及使用有创机械通气。既往多关注早产儿住院期间的营养及并发症情况,而忽视了出院后喂养,导致其生长迟缓。超低出生体重儿神经心理发育异常是多因素作用的结果:过早地离开母体,脑细胞增殖数量减少,脑重量相对降低,神经系统成熟过程受阻,脑部结构与功能尚不完善[2]。本研究依据早产儿保健服务指南对超低出生体重儿给予全面的系统管理,全面监测其体格生长﹑神经心理发育情况,尽早发现生长发育问题,进行早期干预﹑治疗和特殊教育,以促进生长发育实现追赶生长,改善其发育水平﹑减少大脑发育迟缓﹑嗜睡﹑惊厥问题的发生,改善神经发育结局,为降低超低出生体重儿的不良神经结局提供参考。
1 对象和方法
1.1 研究对象
选择2018 年1 月—2019 年12 月在东莞市妇幼保健院儿童保健高危儿管理专科就诊的超低出生体重儿200 例。排除出生窒息﹑全身系统性疾病及遗传代谢疾病﹑染色体病﹑手术外伤史﹑康复干预治疗史患儿。纳入标准:(1)出生体重<1000 g;(2)有完整的出生信息﹑家庭信息﹑住院信息采集;(3)签署研究知情同意书。排除标准:(1)病情未稳定﹑自动出院的高危新生儿;(2)出生窒息儿;(3)全身系统性疾病及遗传代谢疾病;(4)染色体病;(5)手术外伤史;(6)康复治疗史。依据纳入和排除标准最终选取了157例超低出生体重儿纳入研究,依据胎龄与体重之间的关系分成SGA 组和非SGA 组。随访至矫正月龄24 个月时成功随访 147 例,其中男90 例﹑女57 例。SGA 组68 例﹑非SGA 组79 例。
1.2 研究方法
依据《早产儿保健服务指南》[3]对超低出生体重儿建立早产儿专案随访及早期干预。喂养方面:进行强化营养﹑强化母乳喂养的咨询与指导,及时正确添加辅食及补充营养素;特殊教育方面:建议家长回应性抚养,强调全身检查﹑体格检查﹑神经心理检查及特殊检查;早期干预﹑治疗方面:根据神经心理行为发育评估的结果进行适度的视﹑听﹑触等感知觉刺激,丰富语言环境,创造主动运动的机会,安排适合其年龄特点的游戏活动。分别在矫正胎龄40 周﹑矫正月龄1 个月﹑矫正月龄6 个月﹑矫正月龄12 个月﹑矫正月龄18 个月﹑矫正月龄24 个月时检测其体重﹑身高﹑头围。在矫正月龄6 个月﹑矫正月龄12 个月﹑矫正月龄18 个月﹑矫正月龄24 个月时用儿童发育行为评估量表评估其发育商(DQ)。由儿童保健科﹑儿科﹑眼科﹑耳鼻喉科﹑康复科等多学科共同检视其不良神经结局,主要包括大脑发育迟缓﹑嗜睡﹑惊厥等异常。
1.3 统计方法
运用软件SPSS26.0 对研究数据进行系统处理,利用卡方检验完成追赶生长的神经结局与未完成追赶生长的神经结局的比较;运用独立样本t检验超低出生体重儿干预前后体重﹑身高﹑头围及发育水平的比较。
1.4 评价指标
以2006 世界卫生组织(World Health Organization,WHO)儿童体格发育评价标准为参考标准,计算年龄别体重Z 评分(weight for age Z-score,WAZ)﹑年龄别身长Z 评分(length for age Z-score,HAZ)﹑身长别体重Z评分(weight for length Z-score,WHZ)。
2 结果
2.1 SGA 组与非SGA 组儿童的体重比较
非SGA 组儿童在校正40 周﹑矫正1 个月﹑矫正6个月﹑矫正12 月和矫正18 月的体重比SGA 组要重,且有显著差异。但随着随访时间的延长,这种差异逐渐地缩小。在矫正月龄24 个月时两组儿童在体重的比较上已经无明显差异(P>0.05),详情见表1。
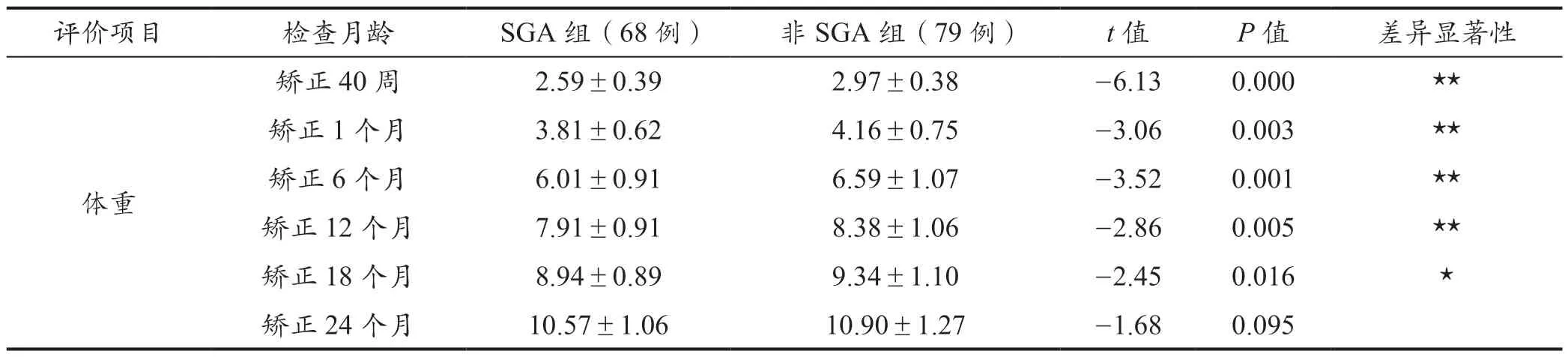
表1 SGA 组与非SGA 组儿童的体重比较
2.2 SGA 组与非SGA 组儿童矫正24 个月时体重﹑身高﹑头围﹑DQ 值的比较
SGA 组与非SGA 组超低出生体重儿在矫正月龄24个月时年龄别体重﹑年龄别身高﹑年龄别头围相比都无明显差异,但非SGA 组儿童的DQ 值比SGA 组儿童的DQ 值要低,且差异具有显著性(P<0.01)。与非SGA组相比超低出生体重儿在矫正月龄24 个月时年龄别体重﹑年龄别身高﹑年龄别头围及儿童发育行为评估量表DQ 值的结果,详情见表2。
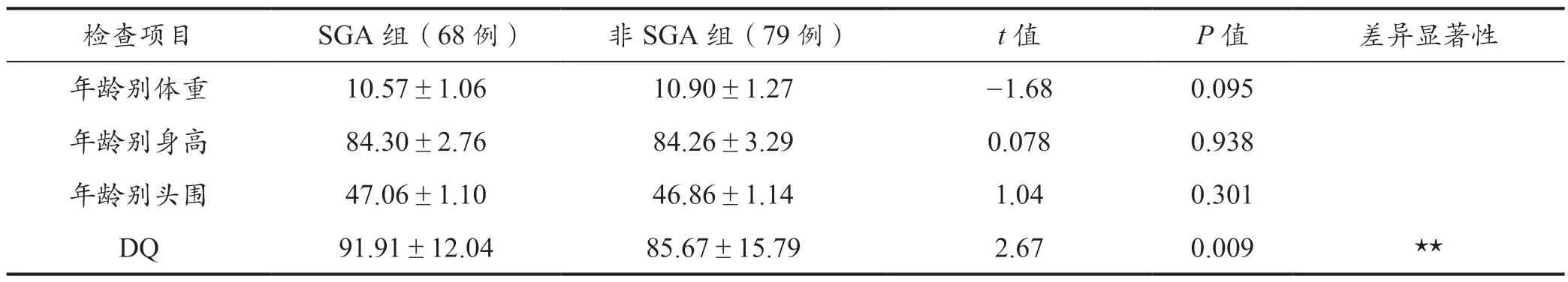
表2 SGA 组与非SGA 组儿童矫正月龄24 个月的体重、身高、头围、DQ 值比较
2.3 SGA 组与非SGA 组儿童的DQ 值比较
两组患儿的发育商差距随着年龄增大在不断增大,直至矫正月龄24 个月时表现出显著差异(P<0.01),详情见表3。
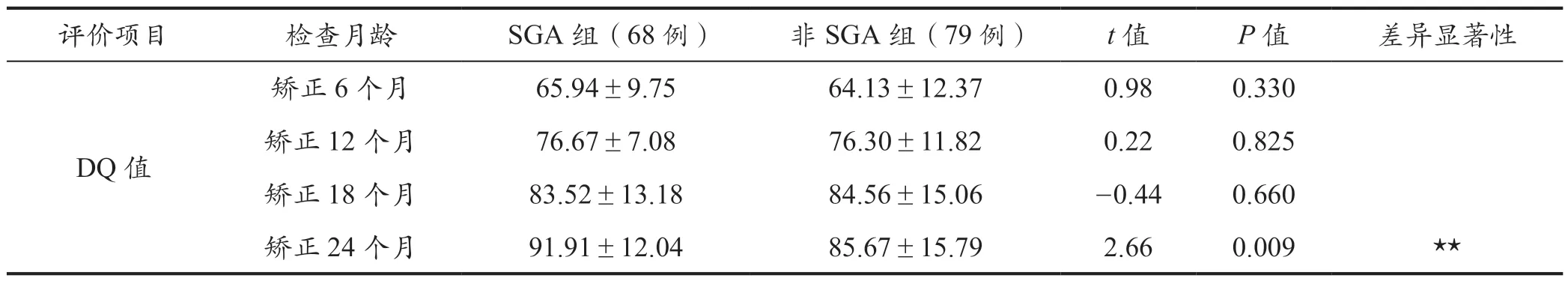
表3 SGA 组与非SGA 组儿童DQ 值的比较
2.4 SGA 组与非SGA 组儿童的体格追赶完成度
SGA 组与非SGA 组早期(矫正月龄6 个月内)的追赶完成存在明显差异,SGA 组体格追赶较非SGA 组明显落后。矫正至24 个月时两组的体格追赶无明显差异,追赶完成度在90%以上,详情见表4。

表4 SGA 组与非SGA 组儿童体格追赶完成度的比较
2.5 追赶完成儿童与追赶未完成儿童的DQ 值比较
追赶完成儿童与追赶未完成儿童在DQ 值的增长与神经结局上都存在明显差异,追赶完成好的其智能发育水平要高于追赶完成不良的患儿,且未完成追赶生长的儿童其智能追赶明显不足,详情见表5。
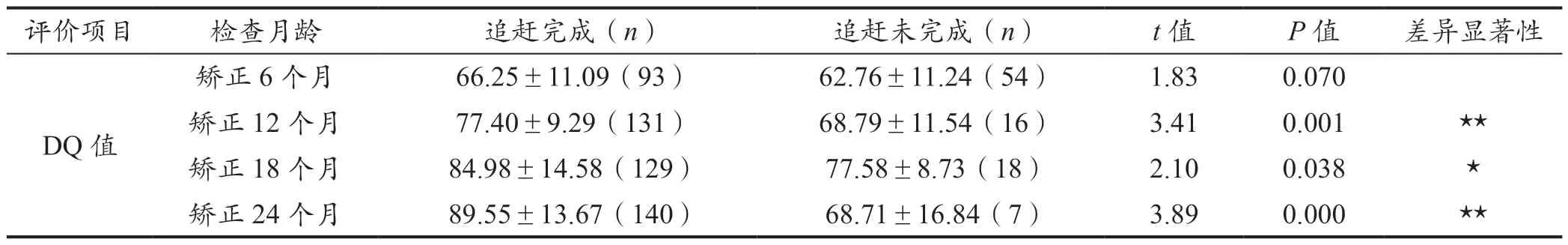
表5 追赶完成儿童与追赶未完成组儿童的DQ 值比较
2.6 SGA 组与非SGA 组超低出生体重儿中追赶完成儿童与追赶未完成儿童的发育水平
SGA 组儿童追赶完成与追赶未完成对发育水平的影响无明显差异(P>0.05),但非SGA 组儿童追赶完成与追赶未完成对发育水平的影响有明显差异(P<0.05)。详情见表6。
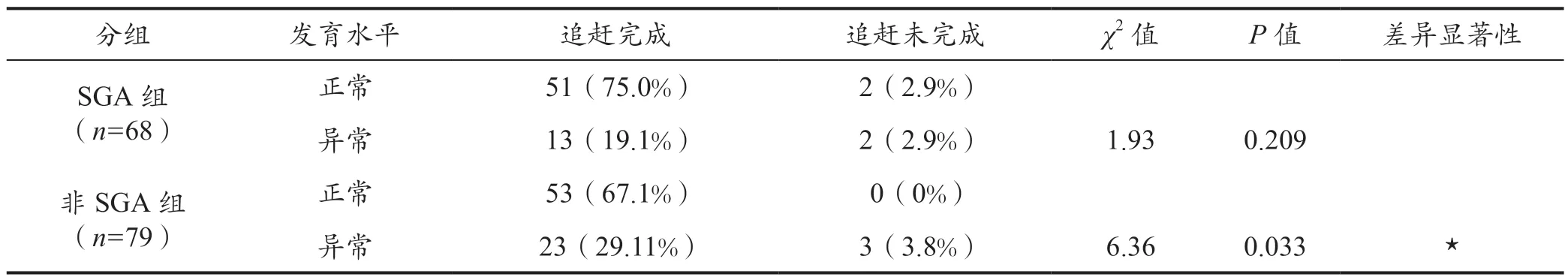
表6 SGA 组与非SGA 组儿童中追赶完成儿童与追赶未完成儿童发育水平的比较
2.7 追赶完成儿童与追赶未完成儿童神经结局的比较
追赶完成儿童大脑发育迟缓﹑嗜睡﹑惊厥等神经结局的发生情况低于追赶未完成儿童,差异具有统计学意义(P<0.05)。详情见表7。

表7 追赶完成儿童与追赶未完成儿童神经结局的比较[n(%)]
3 讨论
超低出生体重儿由于多器官和功能的不成熟,往往存在较高的伤残率。降低伤残的发生率快速地追赶上正常儿童是临床关注的重点。“追赶型生长”又叫补偿性生长,指因病理因素导致生长迟缓的儿童在去除这些因素后出现的生长加速现象。追赶型生长与神经结局的关系显著相关[4],婴儿期是出生后的第一个生长快速期,此时对发育迟缓的及时处理对改善儿童预后有积极的作用。本研究也提示追赶完成儿童的智能发育水平和神经结局都要优于追赶未完成的患儿。但是多快才是最好的追赶时限?本研究将纠正月龄24 个月内的追赶期分成了4 个时间点进行研究,分别比较了各个时间点追赶生长与神经发育水平的关系,结果发现在纠正月龄12 个月及纠正月龄24 个月时最能体现追赶生长的必要。Embleton ND 等[5]的一项从婴儿期至青春期的早产儿研究提示,追赶生长对智能发育的影响存在关键期,但在婴儿早期快速的体重追赶对青春期的代谢状态没有影响。本研究也证实了体重追赶生长是否完成对智力及神经结局有显著的影响。尤其是矫正月龄18个月后不能因为体格追赶完成等原因放松了对儿童智能发育的随访﹑干预。矫正月龄24 个月作为智力发育的关键期更应该注重早产儿的智能发育,避免不良神经结局出现。超早产儿最终神经结局与体重的关系则需要像DOHaD 理论研究[6]一样需要更长时间的追踪随访。
Raghuram 等[6]研究发现超早产儿头围增长影响其智力发育,本研究中发现超早产儿头围与智力也存在相关性。早期头围增长曲线与神经系统发育曲线曲率一致。Gusllec 等[7]发现追赶生长失败儿童的认知障碍会增加。本研究中追赶完成儿童与追赶未完成儿童的发育商存在明显差异,但追赶是否完成及追赶完成的程度与其宫内发育是否迟缓无明显相关。提示在远期神经结局的影响上,关键期的体格发育是必要条件但可能非充分条件。
Sammallahti 等[8]的研究认为,早期的营养强化可以促进超低出生体重儿神经心理发育。超低出生体重儿的全国多中心研究如江苏省NICU 母乳喂养质量改进临床研究协作组[9]﹑新生儿重症监护病房母乳质量改进临床研究协作组﹑湖南省极低/超低出生体重儿抗生素使用多中心调查报告[10]也都提示,通过母乳喂养,强化母乳喂养的咨询与指导,强化必需营养素的补充,及时正确添加辅食,即使是小于胎龄的超低出生体重儿也能很好地实现追赶生长,改善神经结局。本研究依据《早产儿保健服务指南》对超早产儿出院后进行随访及早期干预。喂养方面,进行强化营养﹑强化母乳喂养的咨询与指导,及时正确添加辅食及补充营养素;特殊教育方面建议家长回应性抚养,强调全身检查﹑体格检查﹑神经心理检查及特殊检查;早期干预及治疗方面,根据神经心理行为发育评估的结果进行适度的视﹑听﹑触等感知觉刺激,丰富语言环境﹑创造主动运动的机会﹑安排适合年龄特点的游戏活动。注重了超早产儿出院后的保健指导,为改善超早产儿预后提供了多维度的干预方式。
超低出生体重儿管理作为高危儿管理的难点和重点,一直是高危儿管理水平的体现,国家卫健委发布的《早产儿保健服务指南》是目前早产儿保健的圣经,但由于缺乏超早产儿的相关干预数据。如何做好其营养补充﹑早期干预﹑生长发育﹑智力监测﹑神经心理监测等方方面面的工作是广大医生和家长比较困惑的问题。本研究通过随访超早产儿体格发育指标中体重﹑身高﹑头围与智力指标中儿童心智发展水平DQ 值之间的关系,为超早产儿恰当的早期治疗和干预提供了参考。由于超低出生体重儿胎龄间的差异小﹑样本量不足等问题,本研究未能体现不同胎龄超低出生体重儿之间的神经发育水平差异,后续应当考虑多中心研究﹑扩大样本量,考虑胎龄与智力之间的关系。

