骨质疏松症影响股骨转子间骨折PFNA术后髋关节恢复的研究
徐旭东 周永进 魏爱淳
股骨转子间骨折是常见的髋部骨折类型,随着老龄化加剧,其发病率呈逐渐增加趋势[1]。一项前瞻性研究显示,股骨转子间骨折后半年和1年内患者的死亡率分别为7.6%和13.9%,尽早恢复患者下肢功能则可显著降低死亡率[2]。骨质疏松症是髋部骨折的重要危险因素,骨密度下降一个标准差,髋部骨折的风险增加1.5 ~2.5 倍[3]。对于骨质疏松症是否会影响骨折临床愈合尚无定论。但是Meta 分析发现,口服改善骨质疏松药物及骨质疏松症本身并不会影响骨折愈合的进程[4]。而动物研究则证实骨质疏松症可延迟骨折的临床愈合[5]。单纯研究骨折愈合与骨质疏松症的相关性临床研究价值有限,因为抗骨质疏松药物无论是对骨折或是骨质疏松症的治疗,终极目标均是恢复患者的肢体功能。但是,无论是临床或实验研究,均对骨质疏松症影响骨折的研究较少涉及。因此,本研究以股骨转子间骨折PFNA 术后患者为研究对象,分析骨质疏松症能否对骨折愈合乃至骨折后肢体功能恢复产生影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2021年1月1日—2022年9月1日在海安市中医院骨伤科诊断为股骨转子间骨折行股骨近端防旋髓内钉(proximal femoral nail antirotation,PFNA)手术并符合相关标准的115 例患者纳入研究。纳入标准:(1)符合《老年股骨转子间骨折诊疗指南》[6]中单侧股骨粗隆间骨折诊断标准,并能经过Evans-Jensen 准确分型且分型为ⅡA 及以上者。(2)采用股骨近端防旋髓内钉治疗骨折。(3)年龄,男性≥50 岁,女性≥45 岁。(4)骨质疏松症组患者术前经过双能X 线吸收检测法(dual energy X-ray absorptiometry,DXA)或定量超声检查明确为骨质疏松症,即T 值<-2.5 或定量超声显示为骨质疏松症。(5)根据医嘱及研究需求完成治疗及随访者。(6)患者能够自主独立表达自身意愿并签署书面知情同意书。排除标准:(1)车祸、坠落等外伤性骨折。(2)肾性骨病等病理因素导致的骨质疏松症和骨质疏松性骨折者。(3)严重膝骨性关节炎等疾病影响下肢功能恢复者。(4)术中发生麻醉等手术意外事件者。(5)未能完成随访者。(6)其他不宜纳入的情况。根据是否患有骨质疏松症,分为对照组49 例与骨质疏松症组66 例,2 组性别、年龄、身体质量指数(body mass index,BMI)、患髋、Evans-Jensen 分型、手术时间比较,差异无统计学意义(P>0.05),具有可比性。见表1。本研究经医院伦理委员会批准。
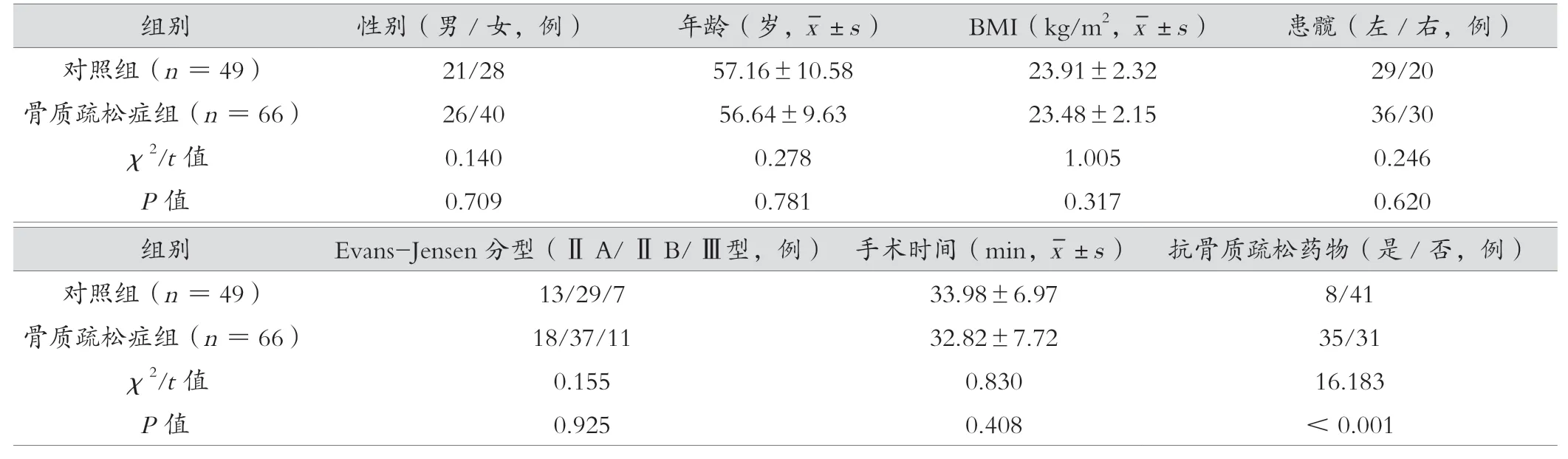
表1 骨质疏松症组与对照组一般资料比较
1.2 方法
对照组和骨质疏松症组患者均行PFNA 手术治疗,手术方式及内固定材料均无差别。术后即指导患者行下肢功能锻炼,具体包括:(1)术后1 d:股四头肌等长收缩练习踝关节屈伸,每次30 次,早中晚各1 次。(2)术后2 d:患者躺卧位或坐在床边行小腿及股四头肌交替收缩主动直腿抬高和屈伸膝关节,每日练习30 min。(3)术后3 d 及出院后:借助步行器或扶墙开展步行锻炼,争取无支撑站立3 min 或无辅助双下肢步行30 步。
1.3 观察指标
通过电话随访和患者及家属主动告知的形式记录术后患者达到下肢骨折临床愈合标准的时间。根据《中医骨伤科学》[7]制定下肢骨折临床愈合标准:无支撑站立3 min 且无辅助双下肢步行至少30 步。术前记录患者的性别、年龄、BMI 等一般资料;根据X 线及CT 检查结果判断并记录患者的Evans-Jensen 分型;患者口服抗骨质疏松类药物的标准为术前连续口服3 个月且期间中断不超过1 周,该类患者可认定为是口服抗骨质疏松药物,否则为否。查阅手术记录记录患者的手术时间。应用统计学计算患者下肢功能恢复的中位时间和95%可信区间(confidence interval,CI)并比较2 组下肢功能恢复时间差异;分析影响术后患者下肢功能恢复速度的因素。
1.4 统计学处理
采用SPSS 23.0 统计学软件进行数据分析。计量资料以(±s)表示,组间比较采用独立样本均数t检验;计数资料以n(%)表示,采用χ2检验。以Kaplan-Meier 法计算术后患者下肢功能恢复的中位时间和95%CI,采用Breslow 和Log-Rank 法比较2 组下肢功能恢复时间差异;以术后下肢行走功能恢复为阳性事件,采用Cox 回归分析影响术后患者下肢功能恢复速度的因素。多因素Cox回归的数据处理包括:(1)年龄、BMI、手术时间作为数值型变量直接纳入方程。(2)性别(男/女)、Evans-Jensen 分型(ⅡA、ⅡB、Ⅲ)、抗骨质疏松药物则按照二分类或多分类变量以设置对照或哑变量的形式纳入方程。检验水准α=0.05。
2 结果
术后对照组失访2 例、骨质疏松症组失访1 例。以上数据作为删失数据纳入研究进行统计分析。
2.1 2 组髋关节功能恢复时间比较
对照组髋关节功能恢复中位时间为13.84 d,95%CI12.91 ~14.78 d;骨质疏松症组髋关节功能恢复中位时间为16.94 d,95%CI15.99 ~17.89 d;差异有统计学意义(Breslow,χ2=18.52,P<0.001;Log-Rank,χ2=18.81,P<0.001)。见图1。
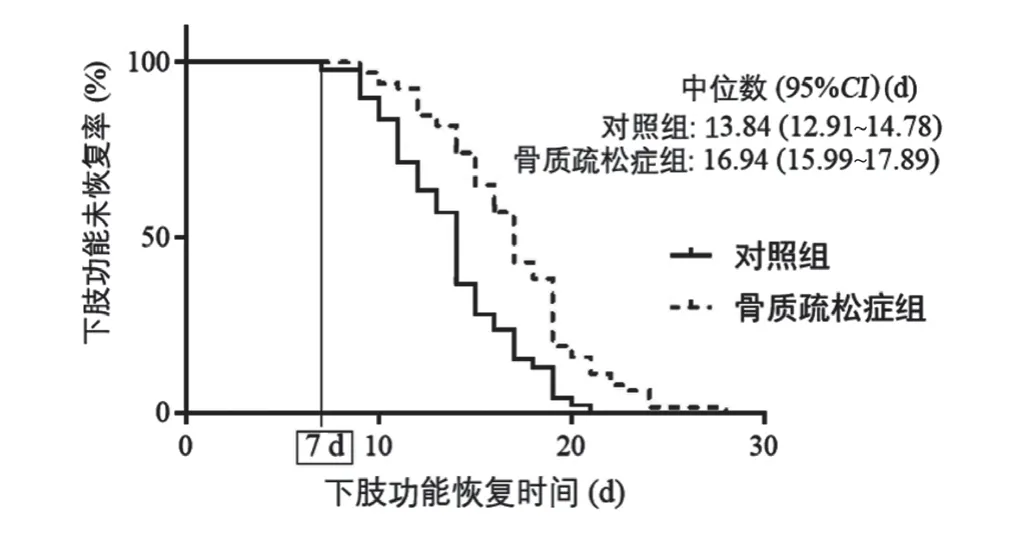
图1 骨质疏松症组与对照组下肢功能恢复时间比较
2.2 应用 Cox 回归进行包括骨质疏松症等影响股骨转子间骨折 PFNA 术后患者髋关节功能恢复的因素分析
多因素Cox 比例风险模型发现手术时间对术后下肢功能恢复时间有影响(HR=0.072,95%CI0.034 ~0.151,P<0.001)。 相较于Evans-JensenⅡA 型骨折, ⅡB 型有影响(HR=0.195,95%CI0.166 ~0.326,P<0.001);Ⅲ型有影响(HR=0.073,95%CI0.033 ~0.152,P<0.001)。 骨质疏松症对术后下肢功能恢复时间有影响(HR=0.265,95%CI0.172 ~0.410,P<0.001)。见表2。
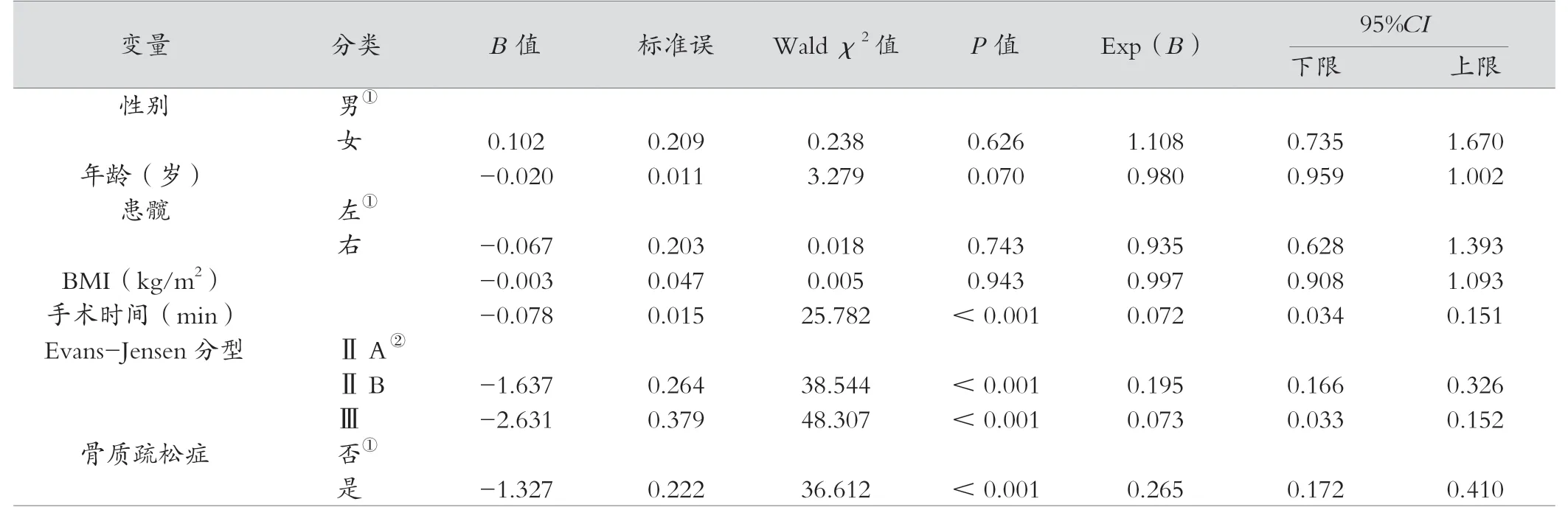
表2 应用Cox 回归进行包括骨质疏松症等影响股骨转子间骨折PFNA 术后患者髋关节功能恢复的因素分析
2.3 口服抗骨质疏松药物不影响股骨转子间骨折PFNA术后患者髋关节功能的恢复
多因素Cox 比例风险模型发现手术时间对术后下肢功能恢复时间有影响(HR=0.072,95%CI0.034 ~0.151,P<0.001)。 相较于Evans-JensenⅡA 型骨折, ⅡB 型有影响(HR=0.279,95%CI0.170 ~0.457,P<0.001);Ⅲ型有影响(HR=0.121,95%CI0.060 ~0.243)。见表3。
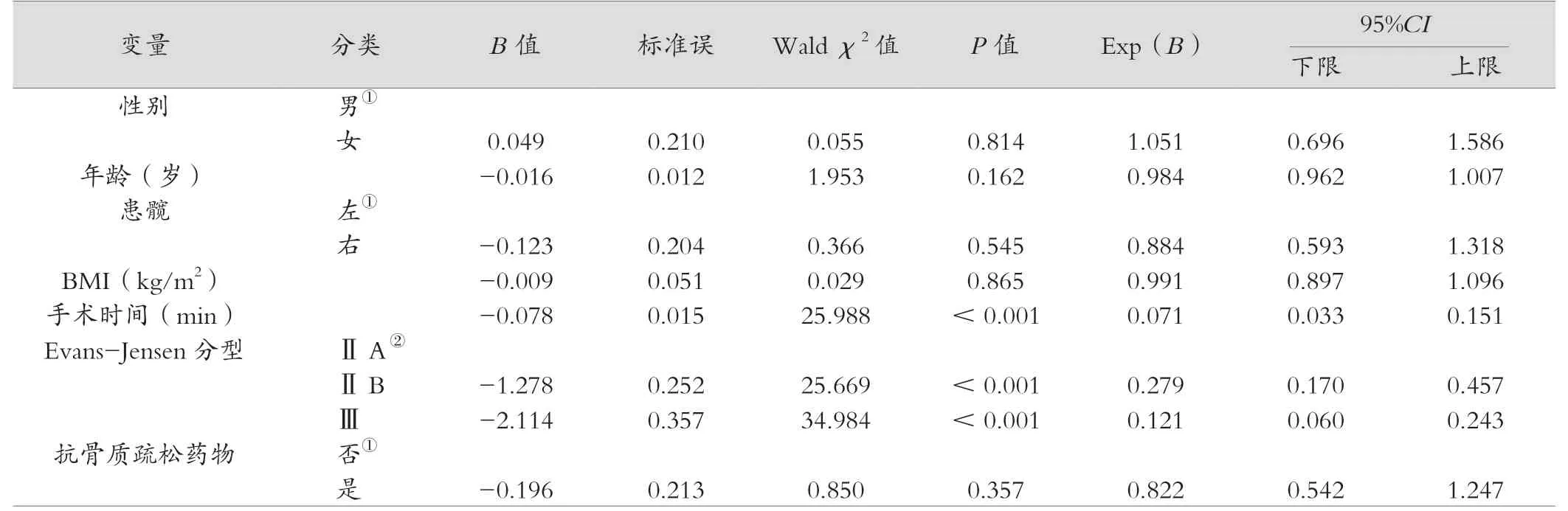
表3 应用Cox 回归进行包括口服抗骨质疏松药物等影响股骨转子间骨折PFNA 术后患者髋关节功能恢复的因素分析
3 讨论
骨质疏松症可显著影响股骨转子间骨折PFNA 术后患者髋关节功能的恢复时间,而口服抗骨质疏松类药物则无影响。此外,手术时间、Evans-Jensen 分型均可影响术后下肢功能恢复。
骨质疏松症主要分为原发性骨质疏松症和继发性骨质疏松症,男性衰老退变和女性雌激素分泌降低主要导致原发性骨质疏松症[8]。成骨细胞和破骨细胞“耦联机制”动态失衡是骨质疏松症发生的病理机制,促使骨代谢处于持续负平衡状态[9]。组织生物力学研究发现骨质疏松症的长管状骨可发生轻微弯折和轴向扭转,弯折和扭转可进一步促进骨质疏松症,形成骨质疏松-力学失衡-骨质疏松的恶性循环[10]。股骨粗隆作为髋关节力学传导中枢,内固定术后功能锻炼时受到的扭转和剪切应力较大,骨质疏松症时骨折部位受到的剪切应力进一步放大,导致骨折延迟愈合[11]。王小辉等[12]研究发现,股骨粗隆间骨折在PFNA 中心固定治疗后也可能因功能锻炼诱发局部应力增大而发生内固定周围再骨折,继而导致手术失败。
研究发现相较于骨质疏松症,抗骨质疏松药物并不会影响骨折的临床愈合时间。这与目前的研究具有部分一致性[13]。不同的地方在于本研究发现骨质疏松症可影响骨折术后患者关节功能恢复时间。与上述涉及的文献中研究对象未采用内固定治疗骨折、限制骨折患者早期活动、未考虑骨质疏松症和抗骨质疏松药物存在交互效应等原因有关。动物研究则存在抗骨质疏松药物过度使用,无法分辨在骨折造模后促进骨折愈合的因素是已被治疗纠正的骨质疏松症(正常的骨量)还是抗骨质疏松药物本身。以上因素均导致了抗骨质疏松药物和骨质疏松症本身对骨折愈合影响不确定结论的获得。
衰老激活肾素血管紧张素系统可诱发骨的滋养动脉发生狭窄和塌,导致骨细胞坏死诱发骨质疏松症[14]。骨折则是对血管结构的进一步破坏。充足的血供是骨骼愈合的重要条件,相较于Evans-Jensen ⅡA 型骨折,ⅡB 和Ⅲ型骨折血供破坏的严重程度逐渐加重,相应的延迟了该类患者术后下肢功能的恢复时间。手术时间则可能更多地通过术中失血量、麻醉剂量等因素影响骨折术后下肢功能恢复时间[15]。
目前针对骨质疏松症影响骨折愈合的研究包括了手术方式不统一、指导功能锻炼未标准化等较多的混杂因素,因此无法获得可靠的结论[16]。一项严格实施的动物研究发现,相较于正常小鼠,去卵巢模型小鼠骨折的早期愈合速度和晚期愈合率均较低,支持了本研究的观点[17]。本研究以股骨粗隆间骨折患者为研究对象,且以成熟、创伤较小的PFNA 手术为干预方式,尽力降低外源性混杂因素对结果的影响。其次将骨质疏松症患者和口服骨质疏松类药物的患者通过亚组的方式分别纳入方程构建模型,进一步避免了中介因素的干扰、严格规范统计流程,最终获得了较为真实、可靠的结论。
综上所述,骨质疏松症可延缓股骨粗隆间骨折的临床愈合时间,而抗骨质疏松药物可能并无影响。

