急性脑梗死患者不同性质颈动脉粥样斑块及预后的sdLDL-C、Lp-PLA2水平观察
徐 斐,徐晓杰,李 瑞
(1.温州医科大学附属第一医院 检验科,浙江 温州 325000;2.温州医科大学附属第二医院 检验科,浙江 温州 325000;3.温州医科大学附属第一医院 放射科,浙江 温州 325000)
急性脑梗死(acute cerebral infarct, ACI)又称急性缺血性脑卒中,是最为常见的卒中类型,具有高发病率、致残率、病死率及复发率等特点[1-2]。ACI病因机制复杂,多数学者认为颈动脉硬化程度与其发生发展密切相关[3-4]。高血压、高血脂、高血糖等为ACI的传统风险因素,血脂检测是早期判断动脉粥样硬化的常规检查[5],小而密低密度脂蛋白胆固醇(small dense low-density lipoprotein-cholesterol ,sdLDL-C)、脂蛋白相关磷脂酶A2(lipoprotein-associated phospholipase A2,Lp-PLA2)是近年新兴的血脂检测项目,本文结合ACI患者不同性质颈动脉粥样斑块,分析传统危险因素及sdLDL-C、Lp-PLA2水平与其发生、预后的相关性,以期探寻更有利于早期识别ACI 的实验室指标,为高危人群的预防和诊治提供依据。
1 资料与方法
1.1 临床资料 选取2021年6月—2022年1月在温州医科大学附属第一医院住院治疗的ACI患者164例,均符合《中国急性缺血性脑卒中诊治指南2018》中急性脑梗死的诊断标准[6];其中男105例,女59例,年龄26~91岁,平均(65.18±13.37)岁。选择同期健康体检者47例设为对照组,男28例,女19例,年龄30~85岁,平均(63.21±12.51)岁。ACI组纳入标准:①急性发病;②局灶性神经功能缺损,少数为全面神经缺损;③症状或体征持续时间不限,或持续24小时以上;④经脑CT/MRI证实;⑤临床资料齐全。排除标准:①非血管性病因如冠状动脉粥样硬化性心脏病、糖尿病、外周血管病等引起的脑部病变;②患有严重心肝肾功能不全、血液病、痛风、自身免疫性疾病、恶性肿瘤、严重感染等疾病;③近两周内服用过叶酸或B族维生素药物。对照组纳入标准:检测血脂等相关指标,无高血压、糖尿病、高脂血症及肝肾功能不全等原因引起的心脑血管病史,且颈部血管超声检查无异常发现。两组性别、年龄差异无统计学意义(P>0.05)。研究对象均已知情同意,本研究经医院医学伦理委员会审批。
1.2 颈动脉粥样斑块检查 颈部血管超声检查研究对象双侧颈动脉血管内中膜厚度、有无粥样斑块及其大小、回声、形态等,根据粥样斑块回声特点、均匀性等分为稳定粥样斑块、不稳定粥样斑块。稳定粥样斑块:质地与周围组织呈较强回声且表面光滑。满足以下任一点即为不稳定粥样斑块:①呈低回声及不规则低回声暗区; ②表面不光滑或有火山口样龛影;③偏心指数>2;④粥样斑块内有血流信号。本组患者中无粥样斑块49例、稳定粥样斑块58例、不稳定粥样斑块57例。
1.3 预后 通过门诊或电话随访,采用改良RANKIN量表(modified rankin scale, mRS)评分标准[7]评估病程 30 d 时患者的神经功能恢复状况,评价患者预后:0~2 分为预后良好,3~6 分为预后不良。
1.4 实验室指标收集 记录研究对象的血脂等相关检测指标,包括Hcy(homocysteine)、sdLDL-C、Lp-PLA2、空腹血糖(FBG)、甘油三酯(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)。以上项目均在AU5800生化分析仪(BECKMANCOULTER)测定,试剂来自贝克曼库尔特公司。

2 结果
2.1 不同颈动脉粥样斑块性质患者的血脂等相关指标水平 各ACI组的PBG、TG、sdLDL-C/LDL-C、sdLDL-C/TC、Lp-PLA2水平均高于对照组,且不稳定粥样斑块组的Lp-PLA2水平最高;各ACI组HDL-C水平低于对照组;有粥样斑块者的Hcy、sdLDL-C高于无粥样斑块组及对照组;不稳定粥样斑块组的TC、LDL-C高于对照组及无粥样斑块组;差异均有统计学意义(P<0.05)。见表1。
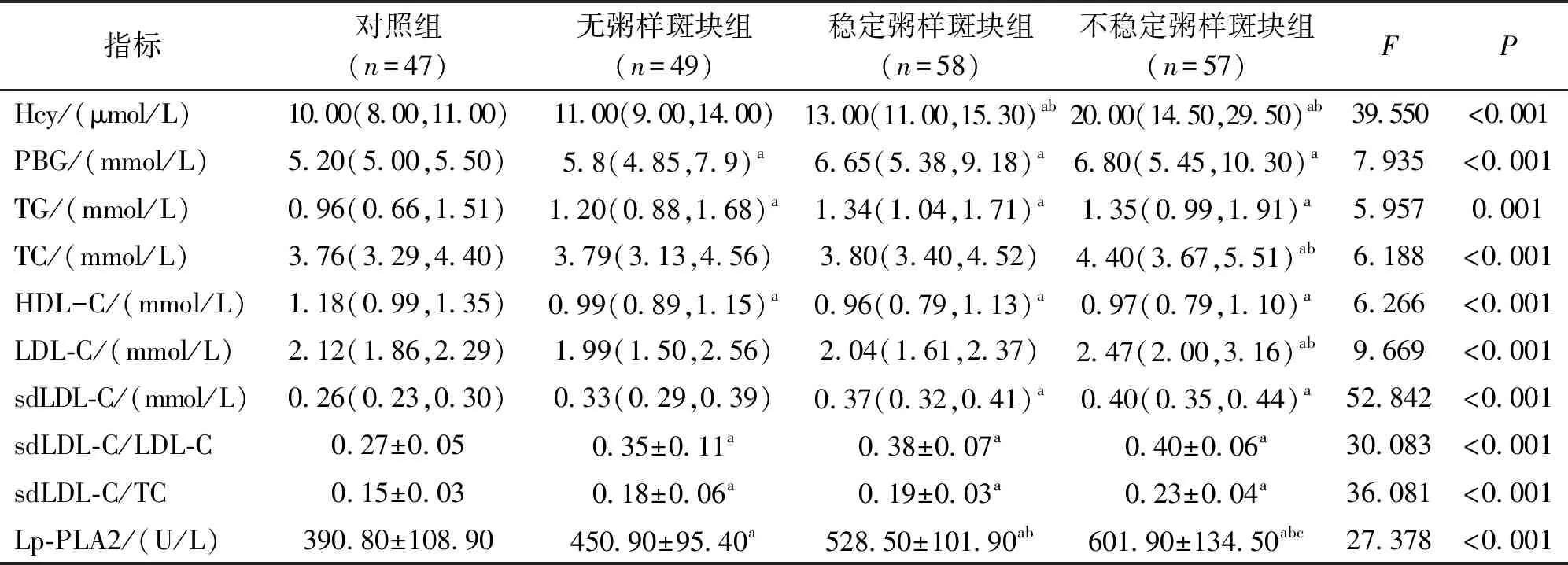
表1 不同颈动脉粥样斑块性质ACI患者的血脂等相关指标水平比较
2.2 不同预后结局患者的临床资料及血脂等相关指标比较 随访患者病程30 d时的神经功能恢复状况,结果显示预后不良83例,其不稳定粥样斑块发现率(45.78%)高于预后良好者(23.46%),差异有统计学意义(χ2=9.011,P=0.003)。比较预后不良和预后良好患者的临床资料,结果显示:2组的入院NIHSS评分、血糖、sd LDL-C、sdLDL-C/LDL-C、sdLDL-C/TC、Lp-PLA2 水平,差异均有统计学意义(P< 0.05,表2);预后结局与患者性别、年龄、BMI、吸烟史、饮酒史、高血压史、糖尿病史、H型高血压、高脂血症等因素无明显关联(P>0.05)。

表2 不同预后结局患者的临床资料及血脂等相关指标比较
3 讨论
我国人口老龄化问题日趋严重,脑血管疾病造成的危害凸显。ACI起病急,预后差,伴有粥样斑块者属于高危人群。不稳定粥样斑块易脱落与破裂,将直接导致ACI发生[8]。颅脑CT、磁共振等辅助检查有一定局限性,如病灶在8 mm以下,发病时间未超过24 h、有创、价格昂贵等致检查受限。心脑血管事件的新兴标志物sdLDL-C、Lp-PLA2[9-10]用于辅助临床医生早期识别ACI高风险患者和预后评估,可能更便于临床尤其是基层医院普及和推广应用,同时也可能为实际临床工作中提供一个新的血脂风险评估因素及降脂指标。本研究分析了传统危险因素及新兴标志物sdLDL-C、Lp-PLA2水平与不稳定粥样斑块、稳定粥样斑块以及无粥样斑块患者的临床资料,旨在探讨不同粥样斑块类型与患者预后之间的关系。
传统脑卒中风险因素的管理对脑卒中的一级和二级预防非常重要,在临床上已得到广泛和充分的重视。传统脑卒中风险因素中,高血压居首,据报道[11],我国高血压病群体基数庞大,其中有约75%伴有Hcy升高(≥10 μmol/L)即H型高血压。高血压和高Hcy两者在血管壁损伤中相互作用,加速了脑动脉硬化及梗死的发生。本文研究结果显示,有粥样斑块组的Hcy水平显著高于对照组和无粥样斑块组,表明高血压和高Hcy均可能是促进颈动脉粥样斑块形成及发展的重要因素,然而两者在不同预后组之间并无显著差异,与黄炳兴等[12]研究结果较一致。高血压时常又合并了糖代谢异常,这也使患者心脑血管事件的风险显著增加。本研究中ACI组的PBG、TG显著高于对照组,而具有明确的抗动脉粥样硬化的作用的HDL-C显著低于对照组。这些结果进一步证实了传统危险因素在ACI进程中的不可忽略的作用。
本研究发现,ACI患者TC、LDL-C仅不稳定粥样斑块组显著高于对照组和无粥样斑块组,而在稳定粥样斑块组、无粥样斑块组与对照组间并无显著差异,但值得注意的是sd LDL-C相关参数均高于对照组。故即使在LDL-C正常或无显著升高的情况下,sd LDL-C的增加仍可能导致ACI,并对预后产生重要影响。sd LDL-C作为脂质颗粒较小的亚组分,有更强的致动脉硬化作用,加速其形成及进展,这与曾庆淦等[13]研究相符。这或许可以解释临床上即使胆固醇正常时仍会发生ACI,亦或是脂代谢出现紊乱时,sdLDL-C水平在血清中的变化比其他血脂指标出现更早[14]。这提示我们,sdLDL-C有可能为临床提供一个新的ACI血脂评估因素及降脂靶标。
Lp-PLA2是一种炎症标志物,与动脉粥样斑块炎症和不稳定性密切相关[15],高水平Lp-PLA2可能反映了炎症反应的加剧,从而导致粥样斑块不稳定,增加ACI的风险。本研究结果显示,Lp-PLA2与动脉粥样斑块的稳定性及炎症反应密切相关:与对照组相比,各种粥样斑块性质的ACI组患者血浆Lp-PLA2 浓度显著增高,不稳定粥样斑块组>稳定粥样斑块组>无粥样斑块组,且Lp-PLA2水平在预后不良组显著升高。在此基础上,我们对不同预后结局患者的临床资料进行了比较,发现不同预后结局与患者性别、年龄、BMI、吸烟史、饮酒史、高血压史、糖尿病史、H型高血压、高脂血症等因素无明显关联。然而,预后不良组的患者在入院NIHSS评分、血糖、sdLDL-C、sdLDL-C/LDL-C、sdLDL-C/TC、Lp-PLA2水平等方面均高于预后良好组,提示这些患者可能存在更严重的动脉粥样硬化病变。可见,这些指标可能在预测ACI预后方面具有重要作用,且可能存在相互影响。
综上,sdLDL-C、Lp-PLA2水平与急性脑梗死患者颈动脉粥样斑块的稳定性密切相关,对预后判断有积极意义。本研究为临床防治ACI提供新的思路和方法,在临床工作中关注sdLDL-C、Lp-PLA2水平的变化,结合传统危险因素的管控,将有助于更早期、更准确地识别ACI的高危人群,为预防ACI的发生和改善患者预后提供有力支持。同时,在临床工作中还应关注动脉粥样斑块的稳定性差异及炎症反应,针对不同类型粥样斑块患者制定个性化的治疗策略。另外,积极开展ACI的健康科普教育,提高患者及家属的自我管理能力,对改善患者预后具有重要意义。

