老年慢性阻塞性肺疾病稳定期患者睡眠障碍的影响因素及路径分析
匡婷婷 查婷婷 李芳玲 唐连杰
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种以持续气流受限和呼吸道症状为主要表现的慢性疾病,好发于老年人[1]。调查显示,我国60~69岁人群COPD患病率为21.0%,70岁以上人群高达35.5%[2]。COPD稳定期患者虽然病情处于稳定阶段,但受咳嗽、呼吸困难等症状影响,容易导致睡眠问题[3]。研究表明,超过53%的COPD患者存在觉醒增加、睡眠时间缩短等睡眠结构改变,并且随着年龄增长,睡眠效率进一步减低[4]。长期睡眠障碍可导致COPD患者从稳定期进展为急性期,增加致残率和病死率。COPD全球倡议(global initiative for chronic obstructive lung disease,GOLD)指出,适当运动锻炼可以减轻COPD患者睡眠障碍,应将运动锻炼作为COPD的常规治疗项目,以改善患者健康结局和睡眠效果[5]。但是目前老年COPD患者运动锻炼水平明显低于同年龄段健康人群,且多数患者远未达到COPD全球倡议(GOLD)推荐标准[6]。锻炼行为感知是指个体对运动锻炼益处和阻碍因素的认知,它是个体运动行为形成和持续的决定因素[7]。患者感知到运动益处可以鼓励其积极地投入到运动锻炼中,而感知到阻碍因素时可造成其回避锻炼。计划行为理论(theory of planned behavior,TPB)指出,个体锻炼行为感知可影响其坚持锻炼的自我效能,从而调整锻炼意愿,提示自我效能可能是锻炼行为感知的重要中介因素[8]。因此,本研究在TPB的基础上,探讨自我效能、锻炼行为感知对老年COPD患者睡眠障碍的影响及可能机制,旨在为制订有效地睡眠管理方案提供参考,报道如下。
1 对象与方法
1.1 调查对象 采用便利抽样法,选取2020年8月至2022年8月合肥市第八人民医院收治的老年COPD患者作为调查对象。按照多元线性回归的样本量要求,样本量为自变量的5~10倍。本研究调查量表中共14个自变量,考虑15%无效样本量,样本量应为81~161例。结合医院实际情况,本研究最终确定样本量为110例。本研究取得合肥市第八人民医院医学伦理委员会审批。
1.2 纳入与排除标准
1.2.1 纳入标准:①年龄≥60岁;②符合《COPD全球倡议》[5]中COPD诊断标准,且疾病处于稳定期;③意识清晰,有正常语言交流和阅读理解能力;④病程≥1年;⑤患者自愿参与调查,签署知情同意书。
1.2.2 排除标准:①合并精神疾患,如焦虑症、抑郁症等;②有严重器质性病变或合并恶性肿瘤;③长期卧床或因呼吸道症状无法正常活动者;④正在参与其他临床试验者。
1.3 调查工具
1.3.1 一般资料调查表:由调查者自行设计,包括性别、年龄、体重指数、婚姻状况、职业状态、家庭人均月收入、宗教信仰、病程、合并症数量等。
1.3.2 匹兹堡睡眠质量指数(the pittsburgh sleep quality index,PSQI):中文版PSQI质量指数由路桃影等[9]汉化,该量表包括7个维度,分别为睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠困扰、日间功能、催眠药物,共18个自评条目。每个维度按照Likert 4级计分法,0~3分代表“无”、“轻度”、“中度”、“重度”。PSQI总分0~21分,得分越高代表睡眠障碍越严重。中文版PSQI的总Cronbach’s α系数为0.832,各维度Cronbach’s α系数为0.842~0.855。
1.3.3 锻炼益处与障碍量表(exercise benefits and barriers scale,EBBS):采用中文版EBBS与障碍量表评价患者锻炼行为感知水平,该量表由郑晶[10]汉化,包括锻炼益处和锻炼障碍2个维度,共43个条目。锻炼益处包括29个条目,每个条目采用Likert 4级计分法,1~4分代表“非常不同意”、“不同意”、“同意”、“非常同意”;锻炼障碍维度共14个条目,采用反向计分法。EBBS总分为2个维度得分相加,总分范围43~172分,得分越高代表锻炼益处感知越强烈,锻炼障碍感知越弱。中文版EBBS的Cronbach’s α系数为0.941,重测信度0.820。
1.3.4 慢性阻塞性肺疾病患者自我效能量表(COPD Self-Efficacy Scale,CSES):中文版CSES由Wong等[11]翻译和修订,包括5个维度,分别为呼吸困难管理、情感波动、体力活动、环境与温度、安全行为,共31个条目,每个条目采用Likert 5级计分法,1~5分代表“非常无信心”、“无信心”、“少许信心”、“相当有信心”、“非常有信心”。CSES总分31~155分,得分越高代表自我效能水平越强。中文版CSES的Cronbach’s α系数为0.88,内容效度指数为0.740。
1.4 调查方法 正式调查前,对调查员进行为期1周的培训,包括研究目的和意义、调查量表内容和指导用语。在取得医院科教科批准及患者知情同意后,调查员向患者发放调查问卷。使用统一指导语向患者解释问卷填写要求,待患者明白条目含义后由其自己独立作出选择。对于视力较差、身体较弱等无法自行填写的患者,由患者口述,调查员如实代为填写。问卷当场回收,如有遗漏项,现场补齐。本次共发放110份问卷,剔除3份无效问卷,回收有效问卷107份,有效回收率97.3%。

2 结果
2.1 老年COPD患者一般资料 107例老年COPD患者,其年龄61~87岁,平均(73.47±8.05)岁,体重指数18~26 kg/m2,平均(23.17±2.19)kg/m2,病程3~15年,平均(5.47±2.05)年。见表1。
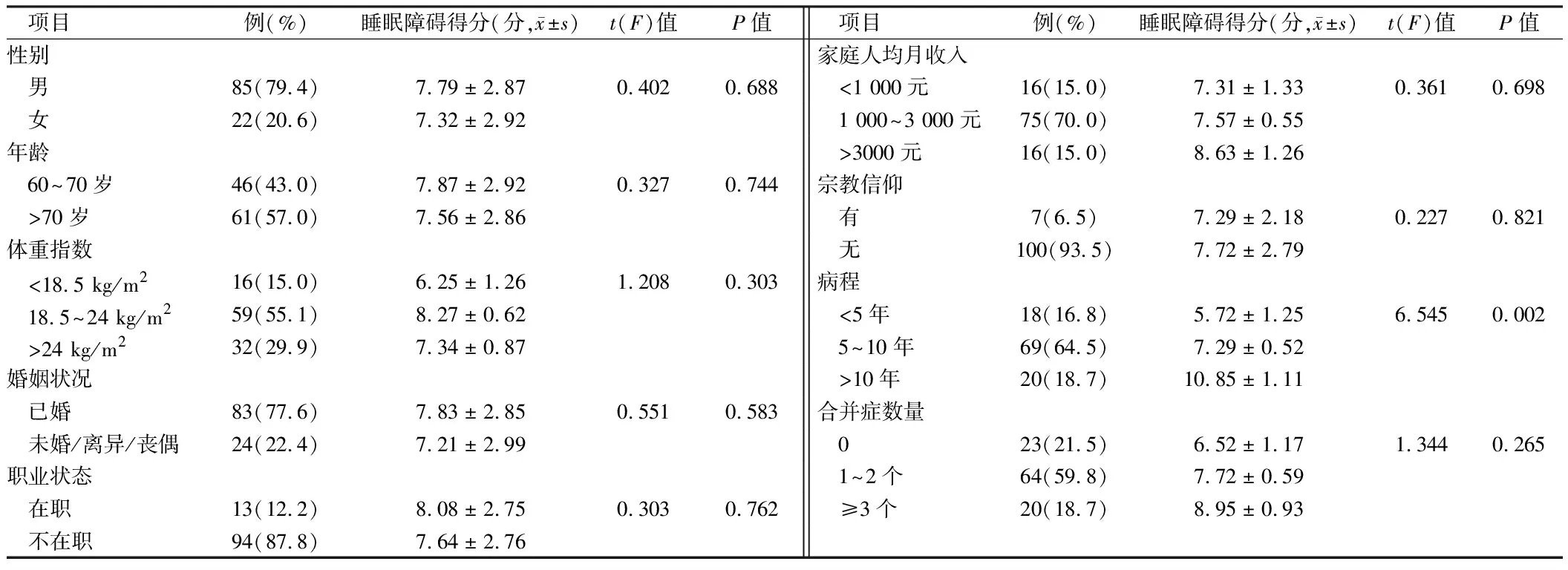
表1 老年COPD患者睡眠障碍影响因素的单因素分析结果 n=107
2.2 老年COPD患者睡眠障碍、锻炼行为感知、自我效能得分情况 老年COPD患者睡眠障碍得分为(7.69±2.86)分,睡眠质量、入睡时间、睡眠效率、睡眠时间、睡眠困扰、日间功能、催眠药物维度得分分别为(1.41±0.14)分、(1.28±0.18)分、(0.85±0.17)分、(1.00±0.16)分、(1.74±0.23)分、(1.27±0.16)分、(0.14±0.04)分;锻炼行为感知得分为(125.28±13.93)分,锻炼益处、锻炼障碍维度得分分别为(74.28±8.70)分、(51.00±6.43)分;自我效能得分为(80.22±12.34)分,呼吸困难管理、情感波动、体力活动、环境与温度、安全行为维度得分分别为(33.59±5.97)分、(19.03±3.63)分、(9.80±1.76)分、(12.96±2.24)分、(4.84±1.13)分。
2.3 老年COPD患者睡眠障碍的单因素分析 单因素分析显示,病程越长,老年COPD患者睡眠障碍得分越高,差异有统计学意义(P<0.05);睡眠障碍得分在性别、年龄、体重指数、婚姻状况、职业状态、家庭人均月收入、宗教信仰、合并症数量等差异无统计学意义(P>0.05)。见表1。
2.4 老年COPD患者锻炼行为感知、自我效能、睡眠障碍的相关性分析 匹兹堡睡眠质量指数各维度得分及总分与锻炼益处与障碍量表总分、自我效能量表总分均呈负相关(P<0.05)。见表2。
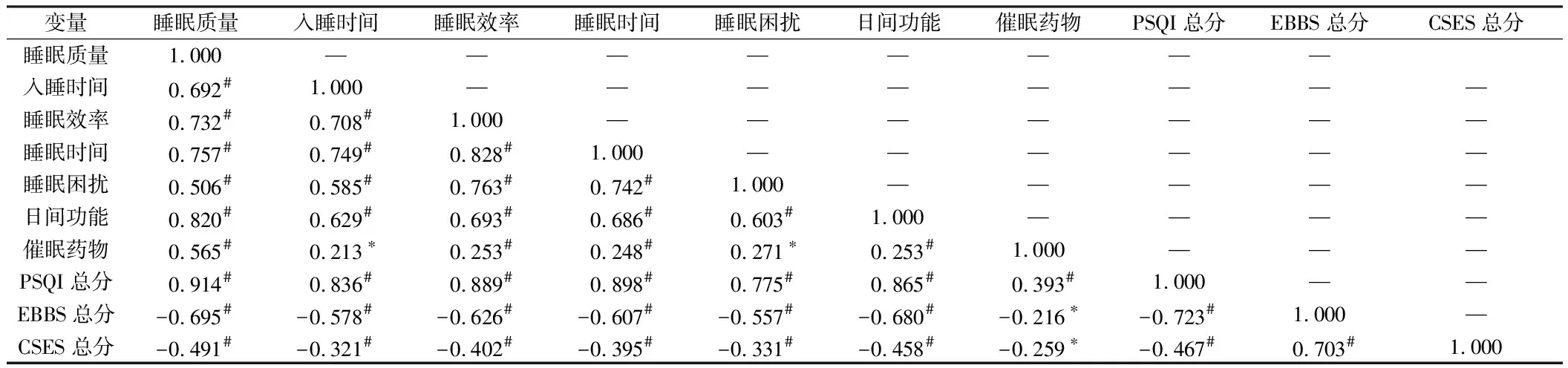
表2 老年COPD患者锻炼行为感知、自我效能、睡眠障碍的相关性分析结果 r值,n=107
2.5 老年COPD患者睡眠障碍的多元线性回归分析 以老年COPD患者睡眠障碍分作为因变量,将单因素分析中有统计学意义的变量以及锻炼行为感知得分、自我效能得分作为自变量进行多元线性回归分析。结果显示,锻炼行为感知得分、自我效能得分是老年COPD患者睡眠障碍的影响因素(P<0.05),可解释总变异的55.0%。见表3。
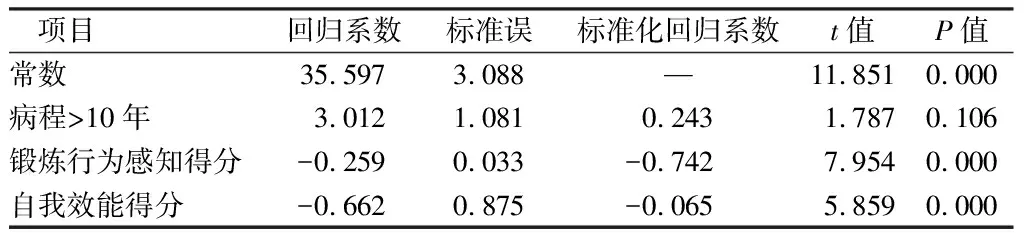
表3 老年COPD患者睡眠障碍的多元线性回归分析结果
2.6 老年COPD患者自我效能在锻炼行为感知和睡眠障碍间的作用路径 以锻炼行为感知为自变量,自我效能为中介变量,睡眠障碍为因变量建立结构方程模型。结果显示,卡方/自由度为1.456,拟合优度为0.921,归准适配指数为0.944,增值适配指数为0.901,比较适配指数为0.900,近似误差均方根为0.013。拟合指数均在参考范围,说明模型拟合效果较好。采用Bootstrap法对模型的直接效应和间接效应的显著性进行检验,结果显示,锻炼行为感知对睡眠障碍具有直接效应,效应值为-0.230,(95%CI:-0.661~-0.108);自我效能在锻炼行为感知和睡眠障碍间具有中介效应,效应值为-0.415(95%CI:-0.693~-0.252),占总效应的64.3%。见图1。
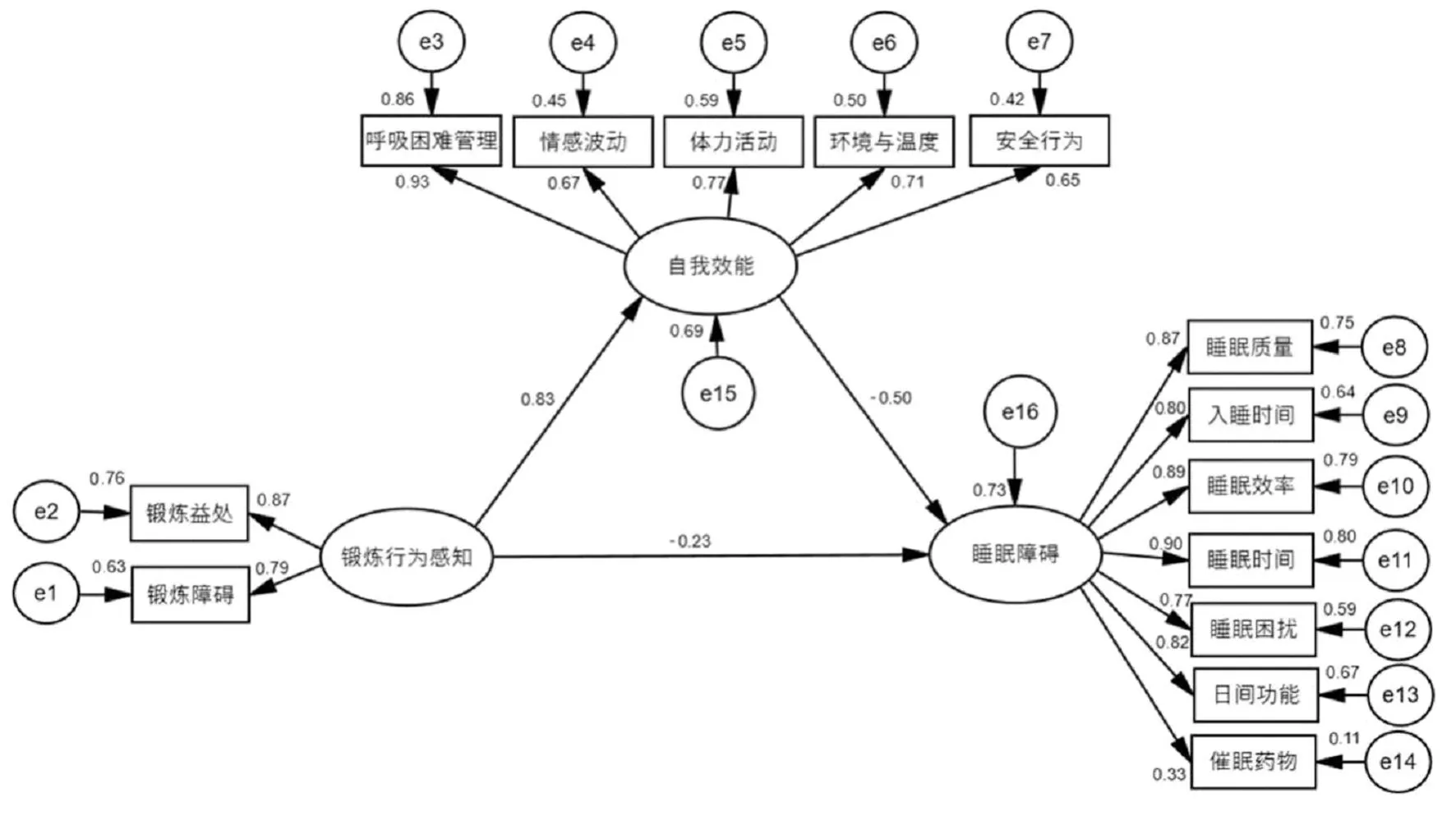
图1 老年COPD患者自我效能在锻炼行为感知和睡眠障碍间的中介效应模型
3 讨论
本研究结果显示,患者睡眠障碍得分,高于徐芊等[12]报道,提示老年COPD患者存在睡眠问题。适当锻炼可提高促进交感神经和副交感神经的兴奋性,提高中枢神经调节系统功能,改善呼吸困难等症状,从而减轻睡眠障碍[13]。健康信念模式指出,感知在健康行为的形成中起重要作用[14]。因此,COPD患者锻炼行为感知是影响锻炼活动的关键因素。本研究结果显示,老年COPD锻炼行为感知得分低于同年龄段老人。提示老年COPD患者锻炼行为感知水平偏低,需要加强患者和家属的健康教育。王晶晶等[15]证实,绝大多数老年COPD患者普遍感知到锻炼可以提高身体状态、预防心血管疾病等益处,但锻炼中的不适症状又容易产生强烈回避心理。因此,医护人员应加强患者和家属的健康教育,制订科学活动方案,避免过度疲劳感而产生退缩心理。本研究显示,老年COPD患者自我效能得分,低于国内平均水平[11]。可能原因是老年患者多伴有不同程度肌萎缩,使其无法完成常规锻炼,同时患者也担心活动时跌倒风险,从而降低其锻炼信心[16]。因此,护理人员应培训患者锻炼和意外处理技巧,增强患者自我管理和自我效能水平。
本研究结果显示,老年COPD患者睡眠障碍与锻炼行为感知和自我效能均呈负相关,即低锻炼行为感知和自我效能水平可对患者睡眠产生负面影响;反之,高感知和自我效能有利于改善睡眠质量。多因素分析显示,锻炼行为感知得分、自我效能得分是老年COPD患者睡眠障碍的影响因素。医护人员应通过认知行为干预,提升患者感知水平,让其感受到锻炼的益处,同时有恐惧情绪的老年患者可通过阶梯式锻炼,克服心理障碍,增强其运动效能,提高患者锻炼积极性。本研究进一步发现,锻炼行为感知不仅直接影响睡眠障碍,还会通过改变患者自我效能间接地对睡眠障碍产生影响。推测可能原因:患者具有较高的锻炼行为感知表明其相信锻炼能够带来减轻症状、保持精力充沛等有益结果。但自我效能的影响因素较多,如环境支持、运动恐惧等[17],因此当其他因素影响自我效能时,即使较高锻炼行为感知也很难促进睡眠质量的改善。这也间接解释了既往研究报道的COPD患者对运动持有的积极态度并未改善此类患者的睡眠质量[18]。Dennis等[19]研究指出,锻炼障碍可直接降低患者参与运动的意向,也可通过降低运动自我效能间接影响其锻炼意愿和健康结局。因此,在对老年COPD患者进行睡眠干预之前,应首先提升患者的锻炼行为感知,帮助患者逐渐适应运动强度并建立自我效能,从而更积极主动地参与的运动康复中,最终改善患者睡眠结局。
综上所述,老年CODP患者睡眠质量较差,锻炼行为感知、自我效能是其睡眠障碍的影响因素,且自我效能在锻炼行为感知与睡眠障碍之间具有中介作用。

