人重组促红细胞生成素联合布地奈德对支气管肺发育不良早产儿炎性因子及肺功能的影响
王晓娇 闫雪峰 冶斐然
早产儿是指胎龄<37周的新生儿,因早产儿在母体中停留时间不足,其部分器官发育不够成熟,还可能受妊娠期疾病影响,从而会并发各种疾病[1-2]。支气管肺发育不良(bronchopulmonary dysplasia,BPD)是早产儿的主要并发症之一,BPD 的发病率会随着胎龄、出生时婴儿体重的降低而升高,通常会在早产儿出生后4~6 h内发作,48 h内恶化,若不给予及时治疗,早产儿会出现进行性缺氧,乃至死亡,给其生存质量带来了严重影响,并给家庭及社会带来巨大的负担[3-4]。目前临床上常采用布地奈德治疗BPD,并取得一定的疗效[5]。相关研究发现,重组人促红细胞生成素(recombinant human erythropoietin,rhEPO)对慢性肺部疾病有着重要作用[6]。本研究通过对BPD早产儿给予rhEPO联合布地奈德治疗,并分析其对炎性因子及肺功能改善的影响,报道如下。
1 资料与方法
1.1 一般资料 选取2021年11月至2022年10月我院收治的116例支气管肺发育不良早产儿。随机数字表法为对照组和观察组,每组58例。对照组中,男27例,女21例;胎龄26 ~32周,平均(29.05±1.36)周;体重0.8~1.5 kg,平均(1.35±0.27)kg。观察组中,男27例,女21例;胎龄26~32周,平均(29.43±1.38)周;体重0.9~1.5 kg,平均(1.32±0.28)kg。2组患儿一般资料具有可比性。
1.2 纳入与排除标准
1.2.1 纳入标准:①存在严重呼吸窘迫症状,且X线胸片中可见肺透明膜病表现;②氧依赖,FiO2>21%;③孕周<37周;④家长签署知情同意书。
1.2.2 排除标准:①严重先天心脏病者;②本研究药物过敏者;③新生儿期死亡者;
1.3 方法 所有患儿给予常规综合治疗,包括给予机械通气、补充维生素、适当限制液体输入及合理使用利尿剂等。
1.3.1 对照组:给予布地奈德(阿斯利康制药公司,生产批号H20140474) 治疗:气管插管滴入,剂量为0.2 mg/kg,连用治疗3 d。
1.3.2 观察组:在对照组基础上给予rhEPO(灵宝市豫西药业,国药准字S20043056)治疗,出生后72 h,每隔24 h皮下注射,剂量为100 U/kg,3次/周,治疗4周。若在治疗中,早产儿血红蛋白水平>220 g/L,则暂停治疗;3 d后复查,血红蛋白<220 g/L,则继续按照原方案治疗。
1.4 观察指标
1.4.1 炎性因子:治疗前后,采集所有患儿(清晨未喂养)静脉血3 mL,离心机离心10 min后,取上清,-60℃下备存待测。酶联免疫吸附法检测血清中肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、白细胞介素-6(Interleukin- 6,IL-6)、白细胞介素-8(Interleukin- 8,IL-8)浓度水平。
1.4.2 肺功能:采用肺功能仪对2组患儿肺功能检查,包括呼吸频率(respiration rate,RR)、吸气峰压(peak inflation pressure,PIP)、潮气量(tidal Volume, VT)。
1.4.3 血气指标:治疗前,及治疗后48 h,检测2组患儿氧分压(partialpressureofoxygen,PO2)、氧饱和度(percutaneous oxygen saturation,SpO2)及二氧化碳分压(partial pressure of carbon dioxide,PCO2)。
1.4.4 并发症:观察治疗期间2组患儿并发症情况,如败血症、脑白质软化、脓毒症等。
1.5 疗效评价[7](1)治愈:治疗后,患儿临床症状完全消失,肺功能恢复正常;(2)显效:治疗后,患者症状基本消失,肺功能基本恢复正常;(3)有效:治疗后,患者症状缓解,肺功能部分指标恢复正常;(4)无效:治疗后,临床症状无改善或加重。总有效率=(治愈+显效+有效)/总例数×100%。

2 结果
2.1 2组炎性因子水平比较 治疗前,2组血清TNF-α、IL-6、IL-8水平比较,差异无统计学意义(P>0.05);治疗后,2组血清TNF-α、IL-6、IL-8水平降低,观察组更明显(P<0.05)。见表1。
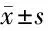
表1 2组炎性因子水平比较 n=58,ng/L,
2.2 2组肺功能情况 治疗前,2组RR、PIP、VT比较差异无统计学意义(P>0.05);治疗后,2组RR、PIP、VT指标明显改善,观察组更明显(P<0.05)。见表2。
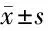
表2 2组肺功能情况比较 n=58,
2.3 2组血气指标比较 治疗前,2组PO2、SpO2、PCO2比较,差异无统计学意义(P>0.05);治疗后,2组PO2、SpO2、PCO2指标明显改善,观察组更明显(P<0.05)。见表3。
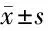
表3 2组血气指标比较 n=58,
2.4 2组并发症情况比较 观察组并发症总发生率明显低于对照组(P<0.05)。见表4。
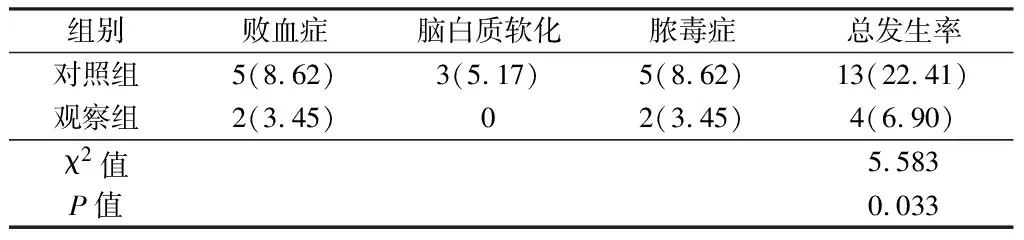
表4 2组并发症发生率比较 n=58,例(%)
2.5 2组疗效比较 观察组总有效率优于对照组,差异有统计学意义(P<0.05)。见表5。
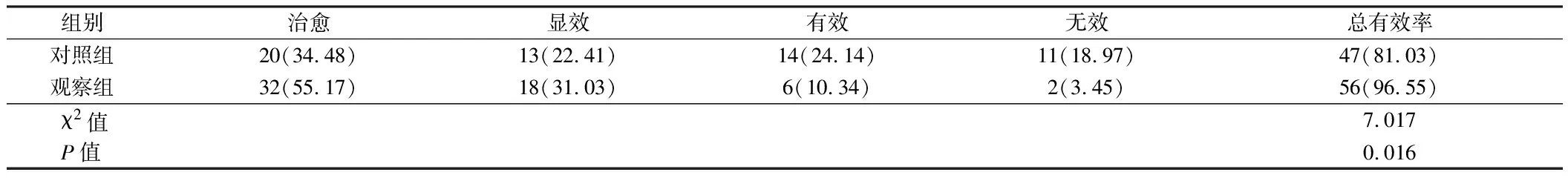
表5 2组疗效比较 n=58,例(%)
3 讨论
虽然随着现代医疗技术及早产儿监护技术的不断进步,早产儿的存活率不断提高,但因多数早产儿错过胎儿发育成熟的关键阶段,普遍体重较低,低体重早产儿易发各种合并症,BPD是其中之一[8-9]。BPD的发病机制复杂,各种因素导致的炎性反应是其发病的关键因素,急性肺损伤、肺发育不成熟及损伤后修复紊乱是导致BPD关键环节[10-11]。输注红细胞、频繁机械通气、败血症、呼吸机相关性肺炎、新生儿呼吸窘迫综合征是早产儿BPD 发生的高危因素。尤其低体重早产儿出生后通常需要氧气辅助呼吸,高氧会导致其体内活性氧大量堆积,而其抗氧化活性能力偏低,肺内的活性氧不能被及时清除,会引起强烈的氧化应激反应,进而对肺组织造成损伤,最终引发BPD[12-13]。BPD早产儿的死亡率明显高于非BPD早产儿,因此BPD早产儿的防治越来越多的被研究者及临床医务人员所关注。
布地奈德是一种糖皮质激素,其具有较强的局部抗炎功效,可通过增强溶酶体膜、内皮细胞、及平滑肌细胞稳定性,对免疫反应进行抑制,从而降低抗体的合成,发挥抗炎作用,常被用来治疗呼吸系统疾病。rhEPO是通过基因工程合成的一种造血系生长因子,常用治疗贫血治疗,其具有抗氧化、抗炎的作用。炎性反应是早产儿BPD发病机制中的重要环节,多种炎性因子均参与了BPD发病过程[14]。炎性因子升高也是导致肺功能受损的重要因素。TNF-α是一种核心炎性介质,有激活炎性反应的功能[15]。TNF-α会对气道平滑肌产生影响,导致平滑肌收缩功能失调,诱导气道高反应性,诱导血管内皮细胞黏附因子增加,损伤上皮细胞,促使黏液细胞的增生,并可上调促炎因子表达。IL-6是一种促炎因子,是多肽糖蛋白组成的急性期反应多功能循环淋巴细胞因子,可激活与调节机体免疫细胞,介导T细胞活化、增殖及分化,在炎性反应中起重要作用。对炎性反应具有促进作用[16]。IL-8是一种趋化因子,可吸引及激活中性粒细胞,与BPD的发生有着密切关系[17]。
本研究结果显示,治疗后,2组血清TNF-α、IL-6、IL-8水平降低,观察组更明显(P<0.05),这是因为布地奈德可增强内皮细胞、溶酶体膜、平滑肌细胞的稳定性,抑制免疫反应,从而对BPD早产儿体内的炎性因子的释放进行有效抑制,rhEPO会激活磷酸化蛋白酪氨酸激酶-2传导途径,从而调控NF-κB,降低其活性,进而抑制TNF-α、IL-6、IL-8的过度分泌,减轻炎性反应,起到抗炎效果,两药合用,协同作用,可减轻急性肺损伤等炎性反应。
肺部疾病及并发症是新生儿死亡的重要原因。BPD病理学表现为平滑肌增生、肺发育迟缓、肺微血管发育不良,通常患儿的肺功能损伤较明显[18]。RR是指每分钟的呼吸次数,是评估呼吸困难的重要参数之一[19]。VT是指每次平静呼吸中的气体量,是肺通气功能的主要指标之一,可反映肺顺应性。通常BPD患儿肺通气储备能力差,气流受限,潮气量减小[20]。本研究结果显示,治疗后,2组RR、PIP、VT指标明显改善,观察组更明显(P<0.05),这是因为通过气管内将布地奈德滴入,可在呼吸机的作用下,药物在肺泡组织均匀散布,可快速促进肺表面活性物质生成,对受损的肺组织进行有效修复。rhEPO可通过抑制TLR4/NF-κB信号途径,有效减少肺细胞的损伤,促进肺组织蛋白的再生,有效改善肺部的发育,并可对肺泡壁重新上皮化,修复肺损伤,对肺部起到很好的保护作用,二者联合用药,可利于肺功能的改善,有助于更早的撤机及停氧。
血气指标可反映机体氧气的供应、酸碱平衡的情况,在临床上作为危重患者急救、手术监控的一种重要措施[21]。早产儿的体内抗氧化物质储备要比足月儿更少,并且其合成抗氧化物质的能力亦较低,因此,出生时抗氧化防御能力弱,此时若血液中氧含量急剧增加,更易发生氧自由基损伤[22]。通过对BPD患儿进行血气分析,可利于对其健康情况进行了解。BPD患儿呼吸功能会出现明显的异常,影响其血气的交换功能,进而影响全身供血和供氧能力[23]。血气指标过低时,需给予吸氧治疗。PO2是血液中物理溶解的氧分子产生的张力,当新生儿FO2<60 mm Hg时,意味着患儿有存在不同程度的缺氧情况,并可引起嘴唇紫色、头晕、心率加快等症状。SpO2指血液中与氧结合的血红蛋白量占全部可结合血红蛋白的百分比,可用来衡量血液携带输送氧气的能力,当SpO2<94%时,可影响细胞的正常新陈代谢,并会威胁生命安全[24]。PCO2是正常溶解在动脉血中的二氧化碳分子产生的张力,当其值异常时,意味着酸碱平衡失调,PCO2>45 mm Hg时,表示通气不足;PCO2<35 mm Hg时,表示通气过度,可出现呼吸性碱中毒[25]。
本研究结果显示,治疗后,2组PO2、SpO2、PCO2指标明显改善,而且观察组更明显(P<0.05),这是因为rhEPO联合布地奈德治疗后,可通过肺部炎症改变,减轻气道反应性,使肺功能得到有效改善,从而改善患儿的换气功能及氧合功能,二氧化碳潴留减少,气血指标也得到有效改善。本文中,观察组疗效优于对照组,并发症发生率低于对照组(P<0.05),这说明了rhEPO联合布地奈德治疗BPD,治疗效果更满意,并减少早产儿并发症的发生。
综上所述,通过对BPD早产儿给予rhEPO联合布地奈德治疗,减轻炎性反应,迅速改善肺功能,改善患儿的健康发育。

