老年骨质疏松患者骨密度、骨代谢指标与25羟化维生素D3相关性
李毅,秦逸辉,余研,蔡累,冯茜,钟素,许细萍
中国人民解放军陆军第73集团军医院干部病房,厦门 361003
骨质疏松症是老年患者的常见病,女性发病率高于男性,以骨量减少、骨组织显微结构受损为主要病变表现,表现出骨痛、腰背酸痛、身高缩短等临床症状,增加骨折的风险,且其患病率随着人口老龄化的到来而逐渐增长,成为严重危害国民健康的常见疾病之一[1]。骨质疏松的发病与多种因素有关,其危险因素包括高龄、抽烟、BMI <24 kg/m2、骨折史、骨质疏松症家族史等,保护因素包括服钙片、绝经时间>48 岁、户外运动、饮食(钙的摄入量)、高中及以上文化程度等[2-3],早预防、早发现、早治疗是预防和延缓骨质疏松的发生的关键。骨密度测量是诊断骨质疏松的主要方法,但是对早期骨量变化的敏感性较差,导致骨质疏松最佳干预时机被错过。随着分子生物学的发展,其在骨质疏松症研究中的应用越来越受到关注,为更准确、更早反映骨质疏松提供可能。研究显示,骨质疏松与骨代谢生化标志物密切相关,通过测量骨质疏松患者骨代谢指标能够有助于及时监测病情进展情况,而25 羟化维生素D3(25-OH VitD3)是影响机体钙质吸收以及其他基础代谢的重要物质,可用于骨质疏松的筛查、诊断和治疗疗效评价中[4]。本研究旨在分析老年骨质疏松患者骨密度、骨代谢指标(骨形成标志物、骨吸收标志物)与25-OH VitD3的相关性,探讨25-OH VitD3在老年骨质疏松患者筛查及治疗中的临床价值。
1 对象与方法
1.1 研究对象 选择2022 年1 月至2023 年1 月本院收治的96 例老年骨质疏松患者(骨质疏松组)作为研究对象,纳入本院同期参加健康体检的50 名无骨质疏松的健康正常人(健康组)作为对照组。
研究对象纳入标准:符合骨质疏松的诊断标准;入组前3 个月内未服用相关骨质疏松药物;患者的临床资料完整;患者签署知情同意书。排除标准:长期服用影响骨代谢的药物,如糖皮质激素、维生素D 等;合并甲状腺功能亢进、甲状旁腺功能亢进等影响骨代谢的内分泌疾病;继发性骨质疏松症患者;合并恶性肿瘤;入组前6 个月曾发生骨折。本研究获得我院伦理委员会审核批准。
1.2 检测指标及方法 两组入组人员均进行了如下检查:采用双能X 线骨密度吸收仪测量骨密度(腰椎L1~L4、左侧股骨颈、左侧股骨上端),使用荧光免疫层析法测定血清25-OH VitD3;使用酶联免疫吸附法测定骨形成标志物(骨保护素、骨碱性磷酸酶、骨钙素、Ⅰ型前胶原氨基端前肽、甲状旁腺激素)和骨吸收标志物(β-胶原降解产物)。
1.3 统计学分析 采用SPSS 22.0 统计分析软件,计数资料以例数和百分数(%)表示,组间进行χ2分析,符合正态分布的计量资料以均数±标准差表示,组间进行t检验,P<0.05 为差异有统计学意义。采用Person 相关性分析骨质疏松组患者骨密度、骨代谢指标与血清25-OH VitD3相关性。
2 结果
2.1 一般资料 共纳入96 例骨质疏松患者和50 例健康对照者。骨质疏松组患者中男40 例(41.7%),平均年龄为(72.43±3.68)岁,平均BMI(23.56±1.85)kg/m2。健康组中男21 例(42.0%);平均年龄为(71.98±3.34)岁;平均BMI(23.26±1.72)kg/m2。两组一般资料比较差异无统计学意义。
2.2 骨质疏松组和健康组骨密度比较 骨质疏松组患者的腰椎L1~L4、左侧股骨颈、左侧股骨上端的骨密度均明显低于健康对照组(均P<0.05)。见表1。
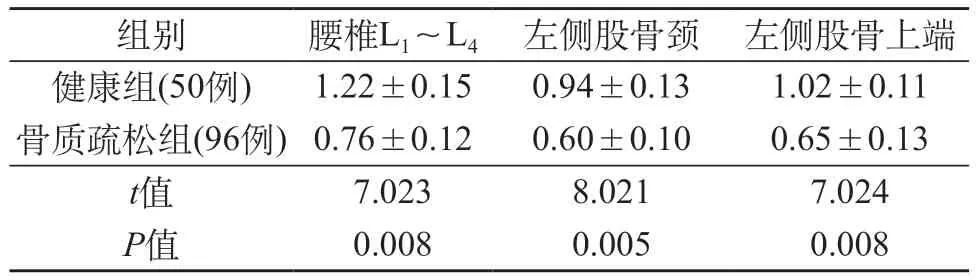
表1 骨质疏松组和健康组骨密度比较(g/cm2)
2.3 骨质疏松组和健康组骨代谢指标、血清25-OH VitD3比较 骨质疏松组患者骨保护素、骨碱性磷酸酶、骨钙素、Ⅰ型前胶原氨基端前肽、甲状旁腺激素、25-OH VitD3明显低于健康组,β-胶原降解产物明显高于健康组(均P<0.05),见表2。

表2 骨质疏松组和健康组骨代谢指标、25-OH VitD3比较
2.4 骨密度、骨代谢指标与25-OH VitD3相关性分析 对骨质疏松组,采用Person 相关性分析显示,骨密度、骨保护素、骨碱性磷酸酶、骨钙素、Ⅰ型前胶原氨基端前肽、甲状旁腺激素与25-OH VitD3呈正相关,β-胶原降解产物与25-OH VitD3呈负相关,见表3。

表3 骨密度、骨代谢指标与25-OH VitD3相关性分析
3 讨论
骨质疏松是由于骨再生及骨吸收平衡被破坏导致骨量丢失、骨微结构破坏骨保护素是一种关键的骨代谢指标,具有降低破骨细胞分化和增加骨密度的功能,当其水平降低时,则提示机体对破骨细胞的分化抑制作用降低,使破骨细胞活化增强,导致骨吸收增加,使骨生成与骨吸收平衡受到破坏,进而导致骨质疏松[5]。骨碱性磷酸酶,能够为羟基磷灰石的沉积提供磷酸,能够调控骨的形成,与骨质疏松患者骨密度密切相关,其水平越高则提示成骨细胞活性越强,是反映骨质疏松严重程度的重要指标[6]。骨钙素是一种由成骨细胞合成和释放的非胶原骨基质蛋白,主要在成骨细胞发育成熟的第三期(基质矿化期)后开始表达,能够通过与羟基磷灰石结合来调节羟基磷灰石的长度,是骨形成的特异指标,能直接反映骨形成的速率[7]。Ⅰ型前胶原氨基端前肽是一种能够反映成骨细胞合成骨胶原能力的指标,反映体内骨代谢的强度。甲状旁腺激素是一种骨形成促进剂,在骨骼合成代谢和分解代谢过程中发挥重要作用,能够有效增加成骨细胞的数目,促进骨骼重建以及提高骨密度、骨质量,从而促进骨形成[8]。β-胶原降解产物是Ⅰ型胶原降解产物,是一种重要的骨吸收标志物,其水平越高则提示Ⅰ型胶原被水解越严重,也表明骨基质被破坏越严重,提示骨吸收程度与骨质流失增加,进而导致骨质疏松[9]。相对于健康人群,骨质疏松患者具有更强的破骨细胞活性,由其所介导的骨吸收、分解的过程被激活,破坏了骨骼层级结构及Ⅰ型胶原构成的三股螺旋结构,使β-胶原降解产物水平显著升高[10]。
本研究结果显示,骨质疏松组患者骨保护素(2.85±0.30)ng/ml、骨碱性磷酸酶(15.08±1.58)U/L、骨钙素(4.02±0.58)ng/ml、Ⅰ型胶原氨基端前肽(967.55±103.24)pg/ml、甲状旁腺激素(49.84±1.58)ng/L 均明显低于健康组[(4.66±0.45)ng/ml、(21.35±3.35)U/L、(6.04±0.68)ng/ml、(1306.12±108.65)pg/ml、(57.37±1.45)ng/L],β-胶原降解产物(0.83±0.15)ng/ml 明显高于健康组(0.65±0.12)ng/ml,提示骨质疏松患者骨代谢指标水平发生明显变化,通过骨代谢指标的检查有助于早期筛查骨质疏松。
维生素D 在钙吸收过程中发挥着重要作用,不仅能够促进小肠黏膜细胞合成钙结合蛋白,还能促进近端肾小管对钙磷的重吸收,同时能够刺激甲状旁腺激素的分泌,进而增加成骨细胞的数目,有助于增加骨形成,促进骨骼重建以及提高骨密度[11];维生素D 缺乏是骨质疏松的独立危险因素,而补充维生素D是骨质疏松的基本营养补充,适用于具有骨质疏松症危险因素者使用,能够防止或延缓骨质疏松症的发生[12]。而25-OH VitD3是评估机体维生素D 水平的有效指标,其水平降低提示机体内的血钙浓度越低,可引起骨转换失衡,使骨微结构受到破坏,导致骨密度下降,因而25-OH VitD3水平与骨密度密切相关,其水平可以反映骨密度短期内的变化程度,对于骨质疏松早期筛查、诊疗及预防具有重要指导意义。本研究结果显示,骨质疏松组患者25-OH VitD3(19.63±2.45)ng/ml 明显低于健康组(25.66±2.28)ng/ml,表明骨质疏松患者25-OH VitD3水平降低,提示患者存在维生素D 缺乏。
经Person 相关性分析显示,骨密度、骨保护素、骨碱性磷酸酶、骨钙素、Ⅰ型胶原氨基端前肽、甲状旁腺激素与25-OH VitD3呈正相关,β-胶原降解产物与25-OH VitD3呈负相关,表明骨密度、骨代谢指标与25-OH VitD3存在明显相关性。
综上所述,老年骨质疏松患者骨密度、骨形成标志物与25-OH VitD3呈正相关,骨吸收标志物与25-OH VitD3呈负相关,25-OH VitD3在老年骨质疏松症的筛查以及诊疗过程中具有重要指导意义。

