肌腱蛋白-C联合心肌损伤标志物对早期川崎病的诊断价值
兰 静
西安雁塔天佑儿童医院急诊科,陕西省西安市 710061
川崎病(Kawasaki disease,KD)是一种以全身血管炎为主要病变的急性发热出疹性小儿疾病,主要症状有5d以上的发热、眼球结膜红肿、杨梅舌、口唇皲裂以及心脏受累等[1]。而许多早期川崎病患儿多为不典型川崎病,仅有发热、心脏受累等症状,临床诊断特异性较差。超声心电图作为川崎病主要诊断方法,但多在发病2~4周之后才能够诊断出冠状动脉病变情况,然而冠状动脉病变最佳的防治时期在川崎病发生后早期5~7d之内,导致患儿错过丙种球蛋白最佳治疗时间窗[2]。因此,如何早期诊断川崎病成为当前临床研究的热点内容。随着血液生物标志物研究进展加深,越来越多学者认为在患儿早期选取适合的血液指标可提升川崎病的诊断准确度,并判断心肌损伤情况[3]。肌腱蛋白-C(Tenascin-C,TnC)属于多功能细胞外基质蛋白,TnC在胚胎期心脏之中广泛表达,随着出生之后其水平迅速下降,但在肿瘤、组织重塑、感染等病理状态下TnC水平会迅速升高[4]。另外,心肌损伤标志物,例如肌酸激酶同工酶(Creatine kinase isoenzyme,CK-MB)、肌钙蛋白I(Troponin I,cTnI)、缺血修饰白蛋白(Ischemia Modified Albumin,IMA)等被广泛应用于临床心功能评估[5]。研究发现[6],川崎病随着病情进展会造成心绞痛、心肌梗死、心功能不全等并发症,严重损害心脏功能。因此,本研究探讨TnC联合心肌损伤标志物对早期川崎病的诊断价值,具体报道如下。
1 资料与方法
1.1 一般资料 选取我院2018年7月—2023年7月收治的80例川崎病患儿进行回顾性分析,通过临床综合诊断,其中31例为不典型川崎病,设为不典型组;49例为典型川崎病,设为典型组;另选取同期来我院体检的40名健康儿童志愿者作为对照组。其中不典型组男17例,女14例;年龄4个月~8岁,平均年龄(3.24±0.42)岁。典型组男26例,女23例;年龄3个月~9岁,平均年龄(3.31±0.51)岁。对照组男25例,女15例;年龄5个月~10岁,平均年龄(3.52±0.61)岁。三组受检者性别、年龄对比无明显差异(P>0.05),具有可比性。本研究经我院伦理委员会批准。
1.2 纳排标准 纳入标准:符合典型川崎病和不典型川崎病诊断标准[7];年龄≤18岁;入院前未接受激素药物、阿司匹林以及丙种球蛋白等药物治疗;临床资料完整;患儿家属对本研究知情并签署同意书。排除标准:合并心肌功能不全或先天性心脏病者;合并心血管疾病或其他自身免疫性疾病者;合并心肾功能明显异常者;合并其他慢性疾病或感染者;合并凝血功能障碍者。
1.3 方法 (1)TnC、心肌损伤标志物检测方法:收集所有入组对象的清晨空腹静脉血5ml,应用2 000 r/min的速度离心5min后取上层清液,应用全自动生化仪及其配套设备(型号:日立7600-020)检测CK-MB表达水平,应用酶联免疫吸附法检测cTnI、IMA、TnC表达水平,检测步骤严格依照试剂盒(生产企业:上海炬雅生物科技有限公司)说明书进行。(2)心肌损伤诊断:依照冠脉彩色超声、心电图、检验指标综合诊断最终判定心肌损伤情况。应用EPIQ5荷兰飞利浦彩色多普勒超声仪进行冠状动脉检查,观察冠状动脉壁、管径和内镜是否出现结构异常。患儿冠状动脉和主动脉内径比>0.3为冠状动脉扩张,内膜回声增强,且3岁以上冠状动脉内镜≥3.0mm,3岁以下冠状动脉内镜≥2.5mm可判定为冠状动脉异常。并参考cTnI、CK-MB血清检测结果综合分析。(3)一般资料收集:收集所有患儿一般临床资料,包括性别、年龄、病程、体质量指数(BMI)、C反应蛋白(CRP)、降钙素原(PCT)表达水平。
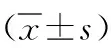
2 结果
2.1 对照组、不典型组、典型组受检者TnC、心肌损伤标志物表达水平对比 对照组、不典型组、典型组受检者TnC、CK-MB、cTnI、IMA表达水平对比差异显著(P<0.05),其中典型组明显高于不典型组和对照组,不典型组高于对照组(P<0.05),见表1。

表1 对照组、不典型组、典型组受检者TnC、心肌损伤标志物表达水平对比
2.2 TnC联合心肌损伤标志物对早期川崎病的诊断价值分析 通过绘制ROC曲线,分析表1中组间具有明显差异的指标,确定其对早期川崎病的诊断价值,结果TnC联合心肌损伤标志物的诊断灵敏度明显高于单一指标(P<0.05),见表2、图1。
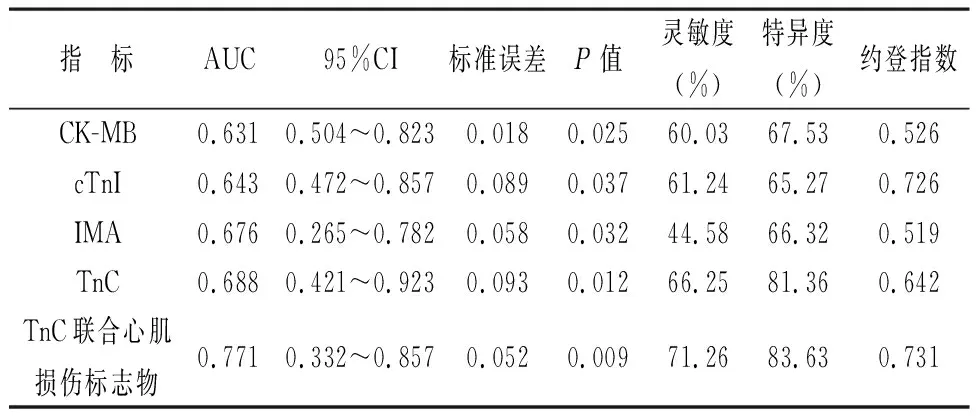
表2 TnC联合心肌损伤标志物对早期川崎病的诊断价值效能

图1 TnC联合心肌损伤标志物对早期川崎病的诊断ROC曲线图
2.3 不同心肌损伤川崎病患儿临床一般资料及检验指标对比 心肌损伤组和非心肌损伤组患儿性别、年龄、BMI、CRP表达水平对比无明显差异(P>0.05),心肌损伤组和非心肌损伤组患儿病程、PCT、TnC、CK-MB、cTnI、IMA、Mb表达水平对比差异显著(P<0.05),见表3。

表3 不同心肌损伤川崎病患儿临床一般资料及检验指标对比
2.4 TnC联合心肌损伤标志物对早期川崎病心肌损伤的预测价值 对表3中具有统计学差异的指标进行赋值,Logistic回归分析结果表明:TnC、cTnI、TnC联合心肌损伤标志物为早期川崎病心肌损伤的独立影响因素(P<0.05),见表4。
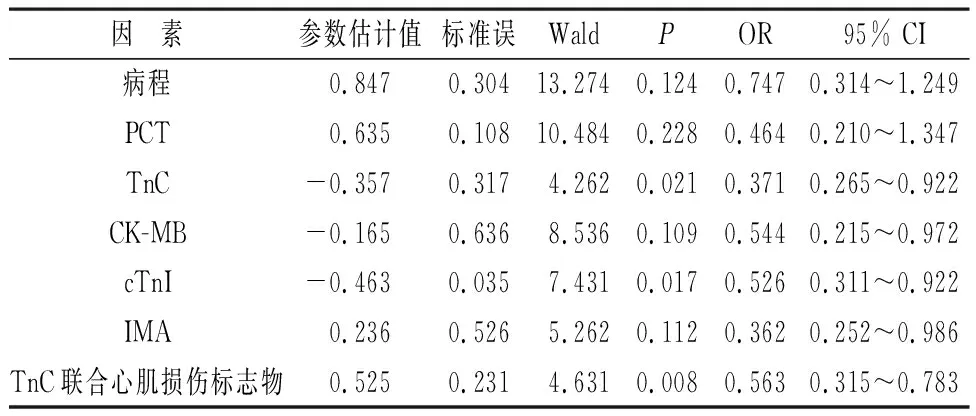
表4 TnC联合心肌损伤标志物对早期川崎病心肌损伤的预测价值
3 讨论
川崎病属于急性黏膜皮肤淋巴结综合征,主要以全身性血管炎为主,多发于5岁以内的婴幼儿时期,是儿童获得性心脏病的重要诱发因素[8]。川崎病作为儿童免疫性疾病之一,会诱发冠状动脉扩张等严重并发症,甚至出现冠状动脉炎或管状动脉瘤,提升患儿心肌梗死或猝死发生率,对患儿生命健康造成严重威胁[9]。不典型川崎病的发病率约为川崎病的13.2%,临床特征并不明显,导致其误诊率和漏诊率偏高,影响其预后水平,增加冠状动脉并发症风险[2]。
本研究结果表明,对照组、不典型组、典型组受检者TnC、CK-MB、cTnI、IMA表达水平对比差异显著(P<0.05),其中典型组明显高于不典型组和对照组,不典型组高于对照组(P<0.05)。这是因为,TnC在胚胎的早期参与冠状动脉、瓣膜和心肌发育。近年来研究发现[10],血清TnC不仅在冠状动脉粥样硬化、肥厚型心肌病、心肌梗死、主动脉夹层等疾病中呈现高表达状态,还能够对上述疾病的预后水平进行预测。另外,TnC在一些类风湿关节炎、强直性脊柱炎等免疫性疾病中水平也会明显升高[11]。而川崎病的发病和自身免疫具有密切相关性,而且还会累积冠状动脉,因此发生川崎病患儿TnC水平会明显升高[12]。心肌损伤标志物是临床上对心脏疾病诊断及评价的重要生物化学指标。其中CK-MB属于心肌细胞特异性胞浆酶,一般健康群体血液中活性较低,浓度升高之后可及时反映心肌损伤程度。cTnI主要存在于心肌细胞内部,有3%~6%在心肌细胞胞质之中,是早期心肌损伤诊断的特异性血液指标[13]。IMA是一种理想的缺血标志物,可作为早期对心肌缺血的诊断,能够敏感反映心肌缺血状况,从而评价心功能水平。研究发现[14],川崎病患儿多为弥漫性血管炎,早期炎症出现会造成心肌细胞缺血,导致血液之中白蛋白N端结构发生改变,形成IMA。Mb由于分子量较小,在出现心肌损伤之后,Mb会快速进入到血液循环,属于心肌损伤最早升高的标志物。川崎病作为全身性血管炎症疾病,不仅会诱发冠状动脉扩张等并发症,还会造成心肌损伤,导致心肌损伤标志物水平出现显著变化[15]; TnC联合心肌损伤标志物的诊断灵敏度明显高于单一指标诊断(P<0.05)。提示TnC联合心肌损伤标志物可提升川崎病早期的诊断效能,尽快为临床对症治疗提供可靠实验室依据。另外,本研究发现,心肌损伤组和非心肌损伤组患儿性别、年龄、BMI、CRP表达水平对比无明显差异(P>0.05),心肌损伤组和非心肌损伤组患儿病程、PCT、TnC、CK-MB、cTnI、IMA表达水平对比差异显著(P<0.05);Logistic回归分析结果表明:TnC、cTnI、TnC联合心肌损伤标志物为早期川崎病心肌损伤的独立影响因素(P<0.05)。提示TnC、cTnI、TnC联合心肌损伤标志物能够早期预测川崎病心肌损伤的发生。大量研究表明[16],虽然川崎病心肌损伤患儿会出现心肌损伤标志物和TnC升高情况,但CK-MB、IMA等单一心肌损伤标志物的诊断特异性较差,容易误诊为急性冠脉金标准。而cTnI水平预测心肌损伤虽优于其他心肌诊断指标,但多在心肌受损3~6h之后才会出现异常升高现象,而峰值通常在11~24h之间,导致cTnI对于早期心肌诊断的预测存在限制。而本研究发现,TnC也是川崎病早期心肌损伤的独立影响因素,这可能是因为本次研究针对川崎病患儿采集时间不同或本研究数据量过少有关,因此TnC是否能够作为川崎病早期心肌损害的独立预测指标,还需大量研究深入研究,进一步证实。
综上所述,TnC联合心肌损伤标志物对早期川崎病的诊断灵敏度和特异度较高,且对于川崎病患儿的心肌损伤具有独立预测价值,可为早期川崎病的诊断与治疗提供参考意见。

