纳洛酮联合谷胱甘肽治疗急性酒精中毒的疗效
肖春霞,赖燕
作者单位: 410000 长沙市,湖南省职业病防治院
急性酒精中毒患者症状严重时会导致呼吸衰竭、内出血、肝肾功能损伤、神经系统损伤等,若不及时予以治疗,可导致患者死亡。多数急性酒精中毒需进行急诊急救,临床常采用血液净化、洗胃治疗、药物治疗。血液净化可快速降低血液中酒精及异常激素水平,洗胃/催吐可排出消化道中的酒精,可减轻中毒症状[1],但因酒精刺激、损伤的神经及其他系统仍需积极治疗。谷胱甘肽是一种解毒、抗氧化制剂,可清除酒精、激活SH酶、激活还原系统,减轻酒精损伤[2-3]。但是单独应用谷胱甘肽无法改善患者因为酒精刺激形成的高血压、高血流速度、神经兴奋所致的呼吸兴奋。为进一步提升急性酒精中毒的治疗效果,有学者建议急性酒精中毒临床治疗中联合阿片受体拮抗剂治疗,以缓解生理与神经兴奋,减轻酒精中毒损伤[4]。现观察纳洛酮联合谷胱甘肽治疗急性酒精中毒的疗效,报道如下。
1 资料与方法
1.1 临床资料 选取2021—2022年湖南省职业病防治院收治的急性酒精中毒患者74例为研究对象,依据入院编号的奇偶数分为谷胱甘肽组与联合纳洛酮组,各37例。谷胱甘肽组中男25例,女12例;年龄29~75(48.81±9.53)岁;昏迷情况:昏迷36例。联合纳洛酮组中男27例,女10例;年龄31~77(48.47±9.64)岁;昏迷情况:昏迷36例。2组临床资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者家属知情同意并签署知情同意书。
1.2 纳入与排除标准 纳入标准:(1)符合《内科学》中关于急性酒精中毒诊断标准,经血清学诊断确诊,且患者送医前有大量饮酒史;(2)具备血液净化适应证,无药物过敏史;(3)既往无智力、听力、认知、语言、活动障碍或损伤。排除标准:(1)酒精中毒时间>4 h者;(2)送医时已出现濒危征象者;(3)其他疾病或药物、中毒导致的昏迷者;(4)神经、认知、精神疾病患者。
1.3 治疗方法 所有患者入院后,立即通过绿色通道送入急救室,进行基于酒精中毒的常规急诊治疗,洗胃、低流量吸氧,血液净化。谷胱甘肽组在上述基础上予以注射用谷胱甘肽(重庆药友制药有限责任公司生产)治疗,昏迷者给药2.4 g,兴奋期者给药1.2 g,共济失调者给药1.8 g,与0.9%氯化钠溶液100 ml配置静脉滴注。联合纳洛酮组在谷胱甘肽组基础上联合注射用盐酸纳洛酮(重庆莱美药业股份有限公司生产),昏迷者给药0.8~1.2 mg,兴奋期者给药0.4 mg,同济失调者给药0.4~0.8 mg,用10%葡萄糖溶液40 ml配置静脉给药。
1.4 观察指标与方法 (1)病情恢复时间:比较2组苏醒时间、肢体恢复(可进行创伤性协调自主活动)时间、意识恢复(能够正确回答基本问题,即自身姓名、家人姓名、居住地址等)时间、自主下床(无辅助、自主独立下床正常活动)时间。(2)血清炎性因子:包括白介素-6(IL-6)、白介素-8(IL-8)、肿瘤坏死因子-α(TNF-α)、C反应蛋白(CRP),于用药前、用药后24 h采集患者静脉血液2 ml,离心后取血清采用酶联免疫吸附法测定。(3)神经递质:包括β-内啡肽(β-EP)、精氨酸加压素(AVP)、一氧化氮(NO),于用药前、用药后24 h采集患者静脉血液2 ml,离心后取血清采用酶联免疫吸附法测定。(4)氧化应激指标:包括血清丙二醛(MDA)、血浆皮质醇(Cor)、血清超氧化物歧化酶(SOD),于用药前、用药后24 h采集患者静脉血液3 ml,离心后采用全自动生化分析仪测定。(5)不良反应。
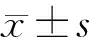
2 结 果
2.1 病情恢复时间比较 联合纳洛酮组苏醒时间、肢体恢复时间、意识恢复时间、自主下床时间短于谷胱甘肽组(P<0.01),见表1。
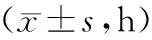
表1 谷胱甘肽组与联合纳洛酮组病情恢复时间比较
2.2 血清炎性因子比较 用药前,2组血清IL-6、IL-8、TNF-α及CRP水平比较,差异无统计学意义(P>0.05);用药后24 h,2组血清IL-6、IL-8、TNF-α及CRP水平低于用药前,且联合纳洛酮组低于谷胱甘肽组(P<0.01),见表2。

表2 谷胱甘肽组与联合纳洛酮组用药前后血清炎性因子比较
2.3 神经递质水平比较 用药前,2组血清β-EP、AVP、NO水平比较,差异无统计学意义(P>0.05);用药后24 h,2组血清β-EP、AVP、NO水平低于用药前,且联合纳洛酮组低于谷胱甘肽组(P<0.01),见表3。

表3 谷胱甘肽组与联合纳洛酮组用药前后神经递质水平比较
2.4 氧化应激指标比较 用药前,2组血清MDA、血浆Cor、血清SOD水平比较,差异无统计学意义(P>0.05);用药后24 h,2组血清MDA、血浆Cor低于用药前,血清SOD水平高于用药前,且联合纳洛酮组降低/升高幅度大于谷胱甘肽组(P<0.05或P<0.01),见表4。

表4 谷胱甘肽组与联合纳洛酮组用药前后氧化应激指标比较
2.5 不良反应比较 联合纳洛酮组与谷胱甘肽组不良反应总发生率比较,差异无统计学意义(10.81% vs. 13.51%,P=1.000),见表5。

表5 谷胱甘肽组与联合纳洛酮组不良反应比较 [例(%)]
3 讨 论
急性酒精中毒属于临床上的急危重症,多因患者摄入大量酒精,超出肝脏代谢能力承受范围,继而出现酒精积蓄,过量酒精会显著刺激下丘脑与神经系统,导致以肾上腺皮质素为代表的多种激素水平显著升高,造成血管扩张、呼吸急促、心肺压力增加等一系列中毒症状[5]。酒精中毒造成的神经与组织异常易引发心脑血管损伤,可诱发出血性脑卒中等严重疾病,可造成患者死亡,因此尽快予以其有效治疗,降低中毒症状与循环动脉高压、低压、共济失调等症状[6]。
洗胃与静脉滴注是急性酒精中毒的标准治疗方案,洗胃可清除患者消化道中的酒精,而静脉滴注可大幅度地稀释患者循环系统中的酒精浓度,目前临床已明确急性酒精中毒患者机体中的酒精有91%是通过门静脉进入肝脏,通过对该通路输液及关联通路输液,可降低肝脏压力,以便于酒精更好地从肾脏代谢[7],但是此类方案起效缓慢。血液净化可分离循环系统中的酒精,以达到在短时间内降低血液中的酒精浓度,快速降低肝肾压力[8]。酒精中毒还会造成多种组织损伤,因此临床将具备中和毒素、清除氧自由基、改善新陈代谢作用的谷胱甘肽进行治疗。谷胱甘肽是一种常用的解毒制剂,其可活化氧化还原系统,激活SH酶,中和毒素,且可促进组织损伤的自我修复,其在人体中自然存在,在酒精中毒时,人体内的谷胱甘肽会被快速消耗,产生大量的氧化谷胱甘肽,补充谷胱甘肽可促进身体的自主解毒,减少中毒反应[9]。但是谷胱甘肽主导的解毒、促组织修复需要一定的时间,且其对于神经兴奋并无治疗效果,而酒精中毒后机体可在很大程度上受神经抑制与亢奋的影响而出现损伤。纳洛酮是目前临床上常用的一种阿片受体拮抗剂,其进入人体后可快速与阿片受体结合,以抑制酒精中毒刺激形成的多种因子对于神经抑制与刺激作用,降低神经亢奋表达,缓解神经对于心肺系统、循环系统的异常引导,以减少循环速度、心肺活动速度,缓解酒精中毒临床症状[10]。
本研究结果显示,联合纳洛酮组苏醒时间、肢体恢复时间、意识恢复时间、自主下床时间短于谷胱甘肽组,表明纳洛酮联合谷胱甘肽治疗急性酒精中毒可促进机体快速恢复。分析认为,纳洛酮可减轻神经损伤,以促进患者恢复。本研究结果显示,联合纳洛酮组用药后24 h血清IL-6、IL-8、TNF-α及CRP水平低于谷胱甘肽组,提示纳洛酮联合谷胱甘肽可促进急性酒精中毒患者炎症消退。分析认为,酒精中毒的炎症消退有2个发生机制:一是血液净化清理炎性因子与酒精,减轻酒精中毒的生理刺激;二是人体自身代谢炎症,纳洛酮与谷胱甘肽均不具备抑制炎症的效果,但是纳洛酮有助于神经自主调节生理代谢系统,降低高速循环代谢形成的心肺及其他组织压力,可以下调生理应激,减轻炎症,同时神经系统可更早恢复,主导正常的代谢、内分泌恢复,也可增进代谢效果,促进炎症消退。本研究结果显示,用药后24 h,联合纳洛酮组血清β-EP、AVP、NO、MDA及血浆Cor水平低于谷胱甘肽组,血清SOD水平高于谷胱甘肽组,表明纳洛酮联合谷胱甘肽治疗急性酒精中毒可降低神经递质表达,减轻氧化应激反应。MDA、Cor、SOD与生理损伤相关,其改善分析认为是因为纳洛酮可快速解除患者的酒精中毒状态,有效恢复神经系统功能所致。本研究结果显示,联合纳洛酮组与谷胱甘肽组不良反应总发生率间无统计学差异,表明联合应用具备较高的安全性。分析认为谷胱甘肽、纳洛酮均是短时间用药,药物不良反应的发生风险较低。
综上所述,纳洛酮联合谷胱甘肽治疗急性酒精中毒的疗效确切,可缩短患者恢复时间,降低神经递质与炎性因子异常表达,抑制氧化应激反应,且安全性较高,具有重要应用价值。
利益冲突:所有作者声明无利益冲突。

