毛发红糠疹合并前纵隔神经鞘瘤一例
齐 妙 常佳玉 王一民 李永喜 史同新
1青岛市市立医院皮肤科,山东青岛,266011;2大连医科大学临床医学院,辽宁大连,116000
临床资料患者,女,72岁。因面部、双下肢发生红斑、鳞屑,瘙痒4个月,泛发全身1个月来诊。4个月前患者无明显诱因于面部、双下肢出现红斑、鳞屑,面部肿胀,伴瘙痒,就诊于当地医院,诊断为“银屑病?”,予口服左西替利嗪片,外用地奈德乳膏治疗,症状未控制,皮疹范围逐渐扩大;1个月前发展至全身,呈弥漫性红斑,鳞屑增多,肩背部出现毛囊角化性丘疹,掌、跖部出现角化型红斑,瘙痒剧烈,伴灼痛感,双眼睑、手、足肿胀,伴口干、乏力,遂来我院就诊,诊断为“毛发红糠疹、红皮病”,收治入院。既往有高血压、糖尿病史,均控制于正常范围内。家族中无类似病史,否认药物过敏史。
体格检查:系统检查未见异常。皮肤科检查: 头皮、面部见广泛灰白色糠秕样鳞屑,基底淡红;躯干、四肢见弥漫性橘红斑,融合成片,边界清楚,表面覆有鳞屑、片状脱屑;前胸部、背部散在正常皮岛;肩背部见米粒大小典型毛囊角化性丘疹,触之粗糙;双掌跖部见片状角化性红斑、蜡黄色增厚斑块;指、趾甲变黄、增厚(图1)。

图1 1a、1b:头、面部灰白色糠秕样鳞屑,基底淡红;1c、1d:腹部、双下肢弥漫性橘红斑,边界清楚,表面覆有鳞屑;1e:肩背部散在正常皮岛、毛囊角化性丘疹;1f:足底片状角化型红斑,呈“袜套样” 图2 表皮在垂直和水平方向交替出现角化过度和角化不全,棘层轻度增生、肥厚,真皮乳头层毛细血管轻度扩张,浅层血管周围见少量淋巴细胞浸润(HE,×200) 图3 胸部增强CT:左前上纵隔见类圆形结节灶,最大截面积约为2.82 cm×2.5 cm,其内可见钙化灶,轻度均匀强化
实验室检查:单核细胞计数0.9×109/L、单核细胞百分率10.60%;白蛋白37.01 g/L、尿酸376.50 μmol/L、葡萄糖7.76 mmol/L、补体C1q 251.32 mg/L;癌胚抗原:7.80 ng/mL。皮肤组织病理示:(腹部)皮肤表皮在垂直和水平方向交替出现角化过度和角化不全,棘层轻度增生、肥厚,真皮乳头层毛细血管轻度扩张,浅层血管周围见少量淋巴细胞浸润(图2)。胸部CT增强:左前上纵隔见类圆形结节灶,最大截面积约为2.82 cm×2.5 cm,其内可见钙化灶,轻度均匀强化(图3)。心电图、输血常规、血沉、C反应蛋白、免疫球蛋白、抗链球菌溶血素O、类风湿因子、血脂等均无异常。
依据临床表现及辅助检查诊断为:毛发红糠疹致红皮病,前纵隔占位。
治疗: 给予口服阿维A胶囊20 mg每日1次、盐酸奥洛他定片5 mg每日2次、维生素B1片10 mg每日1次;静滴复方甘草酸苷140 mg每日1次;外用红霉素地塞米松软膏、复方维生素E乳膏。治疗2周后全身红斑颜色变淡,鳞屑减少,部分毛囊角化性丘疹变平,掌跖角化部分脱落,肿胀消退,瘙痒明显减轻,病情好转,出院继续应用上述治疗方案。10天后于胸外科住院,我科会诊,患者维持用药期间病情加重,再次全身起红斑、鳞屑,瘙痒明显,伴发热,予以口服阿维A胶囊,静滴抗生素,外用红霉素地塞米松软膏、复方多粘菌素B软膏等,治疗5天后症状稍好转,行胸腔镜下纵隔病损切除术,其组织病理示:(前纵隔肿物)结节样组织构成于大量的胶原纤维及散在稀疏分布的梭形细胞,间质内见较多管腔大小不一的薄壁血管(图4)。免疫组化(图5)示:S100(+),SMA(-),SOX-10(+),STAT6(-),Desmin(-),CD68(-),CD34(-),BCL2(+),ERG(-),FactorVIII(-),Ki67(1%+),诊断为神经鞘瘤伴退变。术后皮肤科随访,病情持续好转,未再复发。1个月后全身红斑颜色明显变淡,鳞屑减少,轻度瘙痒,期间规律口服阿维A 胶囊、盐酸奥洛他定片及外用糖皮质激素软膏;3个月后原有皮疹基本消退,皮肤干燥,有少量鳞屑,期间已停用阿维A胶囊。目前继续随访中。
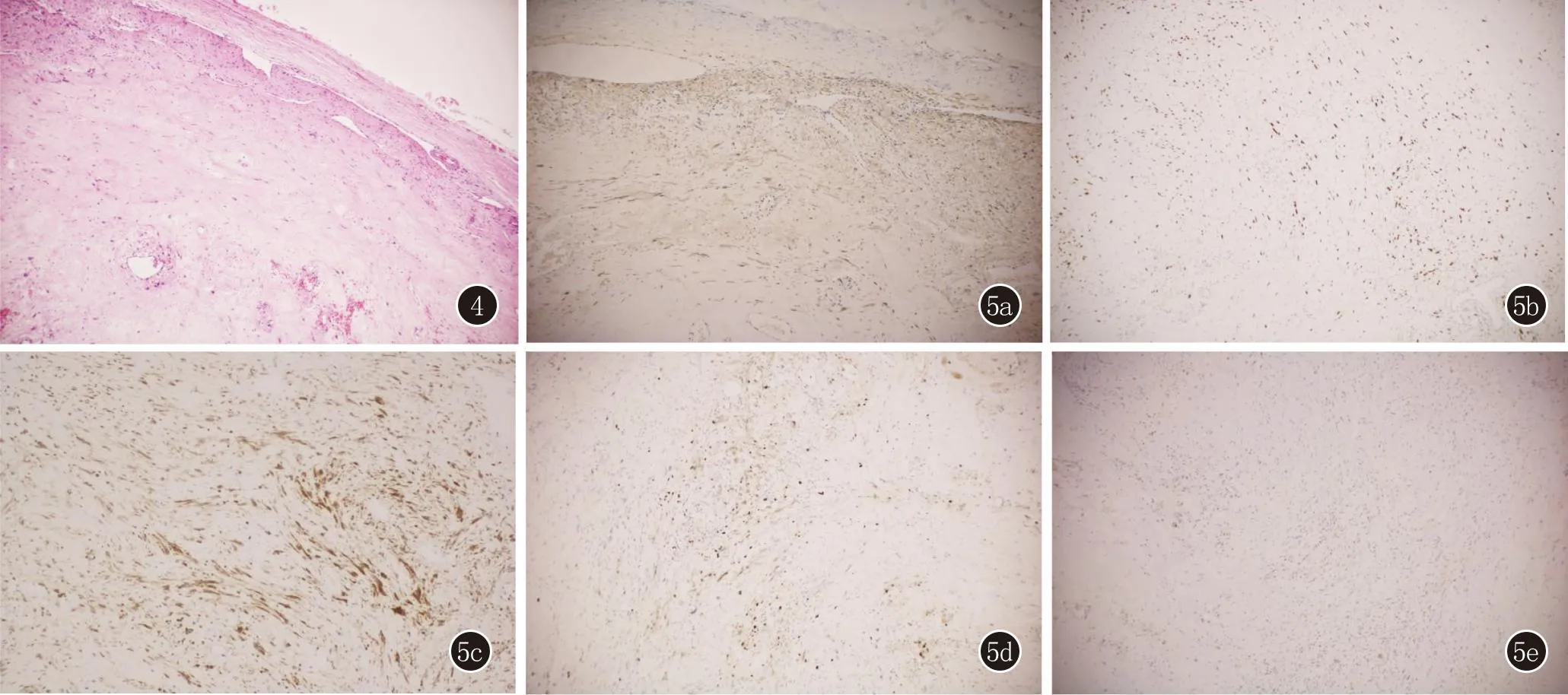
图4 结节样组织构成于大量的胶原纤维及散在稀疏分布的梭形细胞,间质内见较多管腔大小不一的薄壁血管(HE,×100) 图5 IHC,×100 5a:S100阳性;5b:SOX-10阳性;5c:BCL2阳性;5d:Ki67(1%+);5e:STAT6阴性
讨论毛发红糠疹 (pityriasis rubra pilaris,PRP)是一种少见的炎症性、丘疹鳞屑性皮肤病,病因和发病机制尚不清楚,可能与遗传、内分泌功能障碍、感染、肿瘤、自身免疫性疾病等相关。其特征性皮肤表现有界限分明的橙红色鳞屑性红斑、毛囊角化性丘疹、掌跖角化、未受累及的正常皮岛等,临床表现范围可从散在于四肢的局部皮损到少数可进展为弥漫性红皮病的重度疾病[1,2],对生活质量产生持续的负面影响[3]。Griffiths根据临床特点、发病年龄及预后,将PRP分为典型成人型、非典型成人型、典型幼年型、幼年局限型、非典型幼年型[4]。后又有学者提出HIV相关的PRP亚型[5,6]。PRP早期阶段有时缺乏特征性表现,常常误诊,应与银屑病、湿疹皮炎、神经性皮炎等鉴别。目前尚无关于PRP具体的治疗指南,多是根据临床经验进行局部治疗和系统治疗,适时辅以光疗[7]。外用糖皮质激素、钙调磷酸酶抑制剂、角质剥脱剂、润肤剂等。如果局部治疗不充分,系统应用维A酸类药物是首选方案,其次还可选用甲氨蝶呤、环孢素或硫唑嘌呤等。如果12周后无显著临床反应,则应考虑改用生物制剂[8];鉴于其显效快、耐受性良好等特点,对于严重难治性PRP患者可以考虑选用生物制剂作为一线治疗方案[9]。尽管与传统治疗相比其不良反应较少,仍需警惕增加感染和肿瘤发生的风险[10]。
典型成人型PRP最为常见,皮损常首发于头面部,主要表现为红斑伴毛囊角化性丘疹,少数病情严重者可发展成红皮病。本例患者最初仅在面部、双下肢出现散在红斑、鳞屑,未见PRP特征性皮疹,故误诊为“银屑病?”;起病3个月后皮疹泛发全身,出现橙红色弥漫性红斑、毛囊角化性丘疹、散在正常皮岛、掌跖角化性红斑,皮损超过体表面积90%,呈红皮病样表现。PRP常与其他丘疹鳞屑性疾病,尤其是银屑病混淆。需要组织病理鉴别诊断,表皮增生和角化过度是PRP和银屑病共有变化,在垂直和水平方向上交替出现角化过度和角化不全呈“棋盘状”为PRP特征性表现[11,12]。本例患者结合临床表现及病理检查,符合典型成人型毛发红糠疹致红皮病诊断。
神经鞘瘤是一种起源于周围神经的占位性病变,纵隔是其第二常见部位[13]。纵隔神经鞘瘤通常位于后纵隔脊柱旁肋脊区内,常以单个良性病变形式出现,发生在前纵隔者少见[14]。诊疗过程中需要与前纵隔肿瘤包括胸腺瘤、淋巴瘤和甲状腺肿瘤等鉴别。考虑肿瘤的局部影响、潜在生长能力和具有一定的恶变可能性,排除禁忌后,均应手术切除。
目前,毛发红糠疹合并神经鞘瘤疾病者国内外尚未见报道,本例为首例。患者为老年女性,在毛发红糠疹致红皮病的诊疗过程中,癌胚抗原指标升高,行胸部增强CT发现前纵隔占位,不能排除恶性病变,手术切除后行病理、免疫组化检查,诊断为位于前纵隔的神经鞘瘤伴退变,临床少见。本例患者于肿物切除术前1周,PRP病情好转后有再次加重倾向;术后1个月皮疹明显好转;术后3个月皮疹基本消退。考虑典型成年型PRP有自愈倾向,但自然病程大多数需要1~3年,该患者病程较短,且术后皮疹恢复较为迅速,停用阿维A胶囊后再无复发,可见不能排除切除前纵隔肿物对PRP的影响,两者之间有无相关性尚不明确,需要进一步研究探讨。基于既往文献报道,PRP与多种其他疾病和恶性肿瘤相关,包括但不限于甲状腺功能减退、肺癌、结肠癌、肾细胞癌、喉癌等。 Vitiello等报道了一例PRP合并结肠癌患者,肿瘤切除前阿维A减半至原剂量一半,术后1个月皮疹基本消退[15];Batchelor等报道了一例PRP合并肾细胞癌患者,根治切除术后1个月皮疹完全消退,术后12个月肿瘤恶化骨转移后死亡[16];Batinac等报道了1例PRP诊疗中发现喉癌的患者,皮疹在手术切除后改善迅速并消退[17];有学者认为病毒、细菌感染、自身免疫性疾病和肿瘤可能是PRP的触发因素,提出关于PRR可能是一种全身性疾病的假设[18],特别是当PRP经长期规范治疗无效时,应考虑是否有潜在肿瘤可能,并提出将PRP可能作为副肿瘤综合征的建议[19]。提示在临床诊疗PRP的过程中,对患者进行组织病理检查、适合年龄的癌症筛查可能是必要的,尤其对于病情进展迅速、癌胚抗原指标异常升高者,应完善系统检查。

