4种方法治疗重度慢性阻塞性肺疾病伴肺大疱的临床疗效分析
薛春竹,何杨,王贤芝,陈均,张文林,母存富
广元市第一人民医院心胸外科,四川广元 628017
慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)在我国发病率及病死率不断增长,反复住院治疗给家庭造成了严重的经济负担,严重影响患者劳动力和生活质量[1]。世界卫生组织报道,到2030 年重度COPD 伴肺大疱将成为由吸烟导致的第三大死亡原因[2]。内科目前仍只能采用吸氧、解痉平喘、抗感染及功能锻炼等对症治疗,效果欠佳,病情常进行性恶化并反复住院。而外科治疗主要采用肺减容术作为研究对象和切除无功能肺大疱组织来帮助改善症状,术式分为开胸组、小切口组、单孔组、两孔组4 种手术方法[3]。回顾性选取2019 年1 月—2021 年12 月广元市第一人民医院心胸外科79 例重度慢性阻塞性肺疾病伴肺大疱手术患者的临床资料,通过4 种方法施行肺减容、肺大疱切除术,单孔和两孔胸腔镜组术后恢复明显优于小切口及开胸组,患者术后胸闷、气紧和生活质量明显改善,效果满意。现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析本院79 例重度COPD 伴肺大疱患者的临床资料,施行肺减容、肺大疱切除手术的患者,根据切口类型不同分为开胸组(n=12)、小切口组(n=15)、单孔组(n=23)、两孔组(n=29)。4 组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
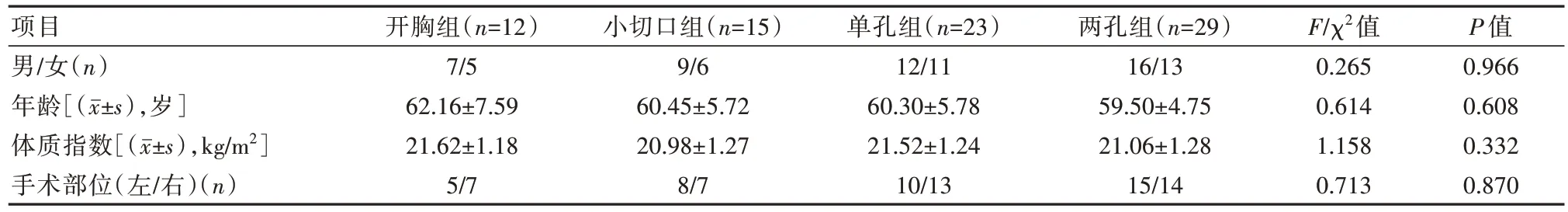
表1 4 组患者一般资料比较
1.2 纳入与排除标准
纳入标准:①符合2021 年《慢性阻塞性肺疾病诊治指南》[4];②COPD 肺功能分级:慢性阻塞性肺炎全球倡议(global initiative forchronic obstructive lung disease, GOLD)3 级,30%≤第1 秒用力呼气容积(forced expiratory volume in one second, FEV1)占预计值百分比<50%;③残气量(residual volume, RV)>50%,肺总量(total lung capacity, TLC)>50;④根据改良英国医学委员会量表(modified Medical Research Council, mMRC)修订的呼吸困难指数分级[5],呼吸困难指数为3 级;⑤CT 提示COPD 伴肺大疱,肺有无功能切除的靶区及肺大疱;⑥经疗程超过1 周的保守治疗效果差;⑦年龄<75 岁且戒>3 个月;⑧无合并其他系统疾病;⑨随访资料完整。
排除标准:①手术禁忌证患者;②合并心血管疾病、严重基础疾病、心肺功能障碍、出血性疾病、继发性肺结核、肺癌等患者;③既往有肺部手术史,要求同时行双侧肺部手术患者;④随访资料不全患者。
1.3 方法
健侧卧位或折刀位,开胸组、小切口组、单孔和两孔胸腔镜组采用全麻双腔插管开胸组、小切口组经第4 和第5 肋间进胸,开胸组切口约20 cm,小切口约10 cm。单孔组为第5 肋间切口约3~5 cm,两孔组于腋中线第7 或8 肋间0.8~1 cm 为胸腔镜切口,腋前线第4 或5 肋间1.5~3 cm 切口,作操作孔,根据术前胸部CT 确定的靶区位置的不同,上下调整1 个肋间切口位置。使用直线切割吻合器或一次性腔内切割吻合器及组件切除靶区同时切除肺大疱,切除肺容量的20%~30%,松解下肺韧带。术毕留置26 号胸腔引流管,适当鼓肺,漏气者,3-0 可吸收缝线带生物补片褥式缝合,镇痛泵持续止痛。
1.4 观察指标
①记录患者手术资料,包括手术时间、术中出血量、重症加强护理病房(intensive care unit, ICU)时间、术后总引流量、胸管留置时间、住院时间;不良事件发生率(死亡、持续漏气、疼痛、切口感染、肺部感染、呼吸衰竭、气管切开)。②记录患者术前、术后7 天、术后6 月肺功能:FEV1、FEV1 占预计值百分比(forced expiratory volume in one second/forced vital capacity, FEV1%)、用力肺活量(forced vital capacity, FVC)、RV、TLC、一氧化碳弥散量(diffusion capacity for carbon monoxide of lung, DLCO)。③血气指标:动脉血氧分压(partial pressure of oxygen in arterial blood, PaO2)、动脉血二氧化碳分压(partial pressure of carbon dioxide in arterial blood, PaCO2)。④6 min 步行距离(6 min walk distance, 6-MWD)。
1.5 统计方法
采用统计学软件SPSS 27.0 处理数据,计量资料满足正态分布,表述为(±s),用F检验,计数资料采用例数(n)和率(%)表示,用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 4 组患者手术资料比较
79 例患者围术期无死亡,术后2 个月开胸组因严重的肺部感染合并呼吸衰竭死亡1 例。4 组患者手术时间、死亡发生率比较,差异无统计学意义(P>0.05)。单孔和两孔组ICU 时间、术中出血量、术后引流量、胸管留置时间、住院时间、不良事件发生率分别与小切口和开胸组相比,差异有统计学意义(P<0.05)。单孔与两孔组比较,小切口与开胸组比较,差异无统计学意义(P>0.05)。见表2、表3。
表2 4 组患者手术资料比较(±s)

表2 4 组患者手术资料比较(±s)
注:分别与小切口、开胸组比较,aP<0.05;分别与小切口、开胸组比较,bP<0.05。
项目手术时间(min)术中出血量(mL)ICU 时间(h)术后总引流量(mL)胸管留置时间(d)住院时间(d)开胸组(n=12)70.11±12.56205.73±13.3816.84±3.29405.20±34.575.42±2.0912.55±2.15小切口组(n=15)69.36±11.59178.86±10.4216.64±3.07394.33±38.454.94±1.5710.77±2.74单孔组(n=23)(69.19±12.01)a(68.05±5.83)a(10.51±2.24)a(162.26±10.57)a(3.03±0.36)a(6.44±1.58)a两孔组(n=29)(68.93±10.39)b(60.08±5.19)b(8.78±1.63)b(163.39±11.27)b(3.00±0.38)b(6.27±1.05)b F 值0.0311468.3854.831622.78523.1852.224 P 值0.993<0.001<0.001<0.001<0.001<0.001

表3 4 组患者不良事件发生率比较
2.2 4 组患者术前、术后肺功能指标比较
术后随访1~6 个月,术前4 组肺功能比较,差异无统计学意义(P>0.05)。同组患者术后7 d 和术后6 个月较术前比较,差异有统计学意义(P<0.05)。开胸和小切口组术后7 d、6 个月分别与单孔、两孔组比较,差异有统计学意义(P<0.05);开胸和小切口组与之间比较,单孔、两孔组比较,差异无统计学意义(P>0.05)。术后6 个月4 组之间相互比较,差异无统计学意义(P>0.05),见表4。
表4 4 组患者术前、术后肺功能指标比较(±s)

表4 4 组患者术前、术后肺功能指标比较(±s)
注:同组患者术后7 d 和术后6 个月较术前相比,差异有统计学意义,aP<0.05;术后7 d、6 个月开胸和小切口组分别与单孔、两孔组比较,bP<0.05。
组别开胸组(n=12)小切口组(n=15)单孔组(n=23)两孔组(n=29)时间术前术后7 d术后6 个月术前术后7 d术后6 个月术前术后7 d术后6 个月术前术后7 d术后6 个月FEV1(L)0.95±0.16(1.22±0.29)a(1.60±0.42)a 1.02±0.21(1.23±0.35)a(1.53±0.35)a 1.01±0.19(1.20±0.21)ab(1.52±0.44)ab 0.98±0.20(1.24±0.32)ab(1.51±0.42)ab FEV1%44.48±12.55(63.55±25.15)a(70.23±28.45)a 42.01±13.15(61.69±24.53)a(72.18±29.58)a 43.89±13.21(64.02±24.22)ab(72.55±30.88)ab 42.59±14.76(64.20±30.09)ab(72.08±32.29)ab FVC(L)2.18±0.49(2.79±0.67)a(3.05±0.76)a 2.11±0.52(2.82±0.72)a(3.12±0.70)a 2.09±0.52(2.85±0.65)ab(3.11±0.72 b 2.01±0.44(2.80±0.77)ab(3.08±0.85)ab RV(L)3.24±0.65(2.65±0.40)a(2.19±0.38)a 3.35±0.59(2.60±0.45)a(2.08±0.49)a 3.40±0.60(2.62±0.44)ab(2.18±0.30)ab 3.20±0.58(2.57±0.48)ab(2.19±0.35)ab TLC(L)7.71±1.17(5.98±0.72)a(5.39±0.54)a 7.58±1.20(5.15±0.66)a(5.51±0.62)a 7.81±1.01(5.70±0.52)ab(5.27±0.68)ab 7.80±1.06(5.35±0.59)ab(5.49±0.53)ab
2.3 4 组患者术前、术后血气分析指标比较
术前4 组之间血气分析比较,差异无统计学意义(P>0.05)。同组患者术后7 d 和术后6 个月较术前比较,差异有统计学意义(P<0.05)。术后7 d、6哥月开胸和小切口组分别与单孔、两孔组比较,差异有统计学意义(P<0.05);开胸和小切口组与之间比较,单孔、两孔组比较,差异无统计学意义(P>0.05)。术后6 个月4 组之间相互比较,差异无统计学意义(P>0.05),见表5。
表5 4 组患者术前、术后血气分析指标比较(±s)

表5 4 组患者术前、术后血气分析指标比较(±s)
注:同组患者术后7 d 和术后6 个月较术前比较,aP<0.05;术后7 d、6 个月开胸和小切口组分别与单孔、两孔组比较,bP<0.05。
组别开胸组(n=12)小切口组(n=15)单孔组(n=23)两孔组(n=29)时间术前术后7 d术后6个月术前术后7 d术后6个月术前术后7 d术后6个月术前术后7 d术后6个月DLCO(mmol/min/kPa)3.45±0.68(3.87±0.79)a(4.11±0.93)a 3.42±0.72(3.90±0.82)a(4.20±0.82)a 3.49±0.70(3.88±0.80)ab(4.15±0.95)ab 3.48±0.59(3.82±0.79)ab(4.18±0.89)ab PaO2(mmHg)60.15±6.52(66.72±6.94)a(75.03±5.02)a 61.90±5.59(67.18±5.28)a(78.01±4.55)a 59.78±6.50(64.65±6.28)ab(78.47±6.56)ab 60.48±5.77(66.75±5.80)ab(77.09±5.09)ab PaCO2(mmHg)48.09±15.57(40.75±6.15)a(37.35±3.55)a 49.34±14.01(39.87±6.02)a(37.35±3.55)a 49.83±12.38(40.01±4.69)ab(35.13±4.50)ab 50.14±10.27(39.80±4.09)ab(36.05±4.75)ab
2.4 4 组患者术前、术后6-MWD 比较
术前4 组之间6-MWD 比较,差异无统计学意义(P>0.05)。同组患者术后7 d 和术后6 个月较术前比较,差异有统计学意义(P<0.05)。术后7 d、6个月开胸和小切口组分别与单孔、两孔组比较,差异有统计学意义(P<0.05);开胸和小切口组与之间比较,单孔、两孔组比较,差异无统计学意义(P>0.05)。术后6 个月4 组之间比较,差异无统计学意义(P>0.05),见表6。
表6 4 组患者术前、术后6-MWD 比较[(±s),m]
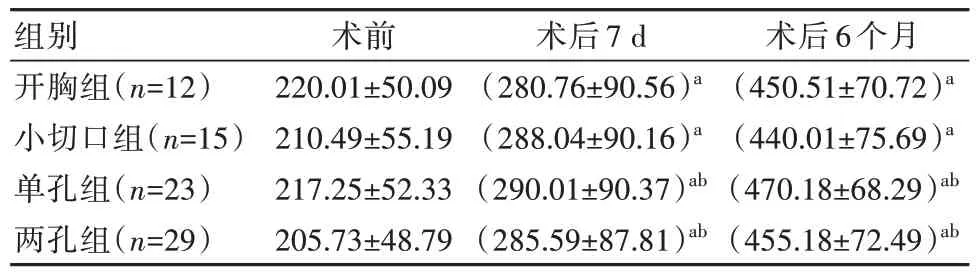
表6 4 组患者术前、术后6-MWD 比较[(±s),m]
注:同组患者术后7 d 和术后6 个月较术前比较,aP<0.05;术后7 d、6 个月开胸和小切口组分别与单孔、两孔组比较,bP<0.05。
组别开胸组(n=12)小切口组(n=15)单孔组(n=23)两孔组(n=29)术前220.01±50.09210.49±55.19217.25±52.33205.73±48.79术后7 d(280.76±90.56)a(288.04±90.16)a(290.01±90.37)ab(285.59±87.81)ab术后6 个月(450.51±70.72)a(440.01±75.69)a(470.18±68.29)ab(455.18±72.49)ab
3 讨论
COPD 是一种具有气流阻塞特征的慢性支气管炎和(或)肺气肿,2019 年全球40 岁以上发病率达9%~10%,进行性呼吸困难和气胸是重度COPD 伴肺大疱主要症状[6]。目前,内科治疗仅能缓解症状,效果欠佳[7]。近年来,支气管镜技术替代外科治疗一直处于发展的前沿,包括活瓣、线圈、蒸汽热消融、封堵和硬化剂等[8]。
肺减容术是重度慢性阻塞性肺疾病伴肺大疱多数患者的最终治疗[9],术后生活质量明显改善,是一种有价值的选择。在本研究中,单孔和两孔胸腔镜不良事件发生率(8.69%、10.34%)优于开胸和小切口组(20.67%、16.66%),单孔和两孔组术中出血量少[(68.05±5.83)、(60.08±5.19)mL]、ICU 时间短[(10.51±2.24)、(8.78±1.63)h]、术后引流量少[(162.26±10.57)、(163.39±11.27)mL]、住院时间短[(6.44±1.58)、(6.27±1.05)d],较开胸和小切口组有明显的优势(P<0.05)。在董亚辉[10]研究中,胸腔镜术中出血量、ICU 时间、胸引流量、住院时间、不良事件发生率(5.00%)均明显低于开胸组(16.67%)(P<0.05),提示单侧胸腔镜下肺减容术优势明显,不良事件发生率低、创伤小、恢复快。张辉[11]研究中,开胸与胸腔镜肺减容术治疗COPD研究中,胸腔镜不良事件发生率为5.13%,明显低于开胸组的20.51%(P<0.05)。因此,胸腔镜较常规切口肺减容术创伤小、术后恢复快、预后更佳,且不良事件发生率低,胸腔镜下肺减容术是安全有效,值得推广。
肺减容术主要目的是改善呼吸力学和空间。在对患者肺功能、血气分析、6-MWD 的研究中,4 组患者术前3 项指标比较,差异无统计学意义(P>0.05),同组术后7 d 较术前有明显的改善,说明4 种方法均能有效治疗重度慢性阻塞性肺疾病伴肺大疱。术后患者血中氧含量提高,活动耐力明显改善。术后7 d,单孔和两孔较小切口和开胸更好,说明胸腔镜对胸壁有更好的保护,恢复更好[12]。术后6 个月,患者的3 种指标较术前和术后7 d 明显改善,提示患者胸腔镜较开胸恢复更快,恢复后生活质量明显改善。4 组之间比较差异不大,说明4 种方法均是治疗重度慢性阻塞性肺疾病伴肺大疱有效方法。Lim E 等[13]研究中,患者术后5 年对肺功能变量具有长期益处,并持续改善呼吸困难,并在5年内恢复到基线水平。在邹强等[14]研究中,胸腔镜组术后1 周的FEV1%、FVC、PaO2等肺功能指标、6MWT 及术后1 个月和1 年的生存率均高于开胸组;且两组术后1 周的肺功能、6-MWT 均高于术前(P<0.05),患者呼吸困难明显缓解,生活质量提高。因此胸腔镜肺减容伴肺大疱切除手术是晚期重度COPD 伴肺大疱患者的重要治疗选择。而重度慢性阻塞性肺疾病伴肺大疱终末治疗手段只有通过肺移植来延长患者生命或改善患者生活质量。近年来,随着定向诱导分化技术的成熟,自体干细胞定向分化为自身所需的组织和器官,不仅没有排异反应,而且也不存在伦理学等问题,疫苗、生物工程器官为这类患者带来了新的希望[15]。
综上所述,4 种方法均能有效治疗重度慢性阻塞性肺疾病伴肺大疱,单孔和双孔组治疗重度慢性阻塞性肺疾病伴肺大疱创伤小、疼痛轻,术后恢复快且不良事件发生率低,相比于开胸和小切口手术,能更快地恢复肺功能,改善近期生存质量,但对远期预后的改善可能并不明显[16]。因本研究样本较小,老年重度慢性阻塞性肺疾病伴肺大疱患者的临床预后受自身身体机能等多因素的影响,还有待进一步大样本深入研究。

