超声内镜诊断罕见胰管囊肿1例
蔡紫萱 程桂莲 胡端敏
苏州大学附属第二医院消化内科,苏州 215004
【提要】 胰管囊肿为腹侧胰管、背侧胰管局限性扩张,包括腹侧胰管末端局限性扩张及背侧胰管末端局限性扩张两种类型。本文报道1例老年男性患者在超声内镜下确诊腹侧胰管末端局限性扩张,供临床参考。
患者男,71岁。因2月内反复发作胰腺炎入院。既往有高血压病史10余年,血压控制尚可。入院体检:体温36.6℃,脉搏76次/min,呼吸15次/min,血压149/88 mmHg(1 mmHg=0.133 kPa),一般情况可,痛苦貌,神志清,全身皮肤黏膜无黄染及出血点,未及肝掌及蜘蛛痣,全身浅表淋巴结未触及肿大。心肺无异常,腹平软,中上腹压痛明显,无反跳痛和肌紧张,未触及异常包块。肝脾肋下未及,Murphy′s征阴性,肠鸣音3次/min。入院后CA19-9及CEA未见异常,行腹部CT及MRCP检查均提示急性胰腺炎,EUS检查发现胰头部主胰管内径约2.9 mm左右,腹侧胰管近乳头处末端囊状扩张,内径约5 mm(图1)。再次反复阅读MRCP可见类似表现(图2)。最终诊断为腹侧胰管末端局限性扩张(Wirsungocele)。

图1 EUS显示胰头部主胰管扩张(1A,↑),腹侧胰管近乳头处末端囊状扩张(1B,↑)
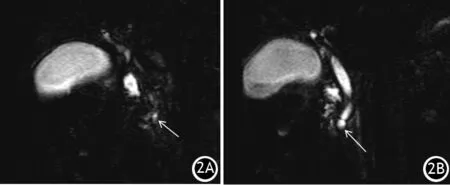
图2 MRCP显示胰头部主胰管扩张(2A,↑),腹侧胰管近乳头处末端囊状扩张(2B,↑)
讨论主胰管在胚胎第8周由背侧胰管(Santorini)和腹侧胰管(Wirsung)融合而成。融合后,Santorini管近侧段多数在胎儿期自发闭锁、消失。亦有约44%的个体,近侧段Santorini管持续开放,形成了副胰管,但管径较小(通常比Wirsung管管径小1 mm)。而胰管囊肿是指胰管末端局限性扩张,因此可分为Wirsung管末端局限性扩张(Wirsungocele)及Santorini管末端局限性扩张(Santorinicele)。既往研究提出,其发病可能为流出道狭窄(副胰管开口小)和远端管壁薄弱(先天性或获得性)综合作用的结果,其中Santorinicele常与胰腺分裂有关[1]。Wirsungocele是一种更为罕见腹侧胰管的末端部分囊性扩张现象。该病由梅奥诊疗中心2004年首次在GIE[2]报道,患者为1例中老年女性,酒精性肝硬化失代偿期拟行肝移植入院筛查,意外发现主胰管末端囊性扩张。后续有零星报道Wirsungocele与反复发作胰腺炎有关[3-5]。目前关于胰管囊肿的病因学和病理生理机制有以下几大观点:一些理论认为胰管囊肿的发生与Oddi括约肌的自主神经支配减少导致括约肌不协调从而使乳头出口的功能性阻塞所致[6];也有研究表示与胆胰管共同通道较长(超过15 mm)有关[7];还有研究表示随着年龄的增长,主胰管乳头处会出现局灶性扩张[8]。尽管胰管囊肿形成的病理生理机制尚不十分清楚,复发性急性胰腺炎是其病因还是偶然发现仍有待确定,但根据既往文献报道,乳头括约肌切开及球囊扩张可减少胰腺炎的发作频率[9]。2021年Evrimler等[5]回顾性分析了34例MRCP诊断Wirsungocele患者的临床资料,发现胰腺炎反复发作患者囊肿内径明显宽于意外发现的患者[(5.75±1.90)mm比(4.09±1.70)mm],同时该研究发现囊肿内径的大小与后方主胰管内径扩张程度呈正相关。根据既往大部分文献报道,Wirsungocele的主要发现手段为MRCP及ERCP。2008年Gupta等[3]的报道中通过MRCP及ERCP确诊胰管末端囊性扩张,而EUS并未发现,作者提出可能是因为在球降部探查时,探头过度压迫乳头所致。这与本例患者发现过程恰巧相反,本例MRCP报告虽未提示胰管末端扩张,但回顾追述图像,腹侧胰管末端明显宽于主胰管。笔者认为可能与该患者末端扩张程度与远端胰管对比不明显、同时局部成像不佳影响观察导致MRCP漏诊。通过此病例,笔者认为,对于不明原因反复发作胰腺炎,要警惕罕见的胰管变异,胰管的探查同样分为3个站点:(1)胃腔探查,主要观察体尾部胰管的内径及胰头部胰管的走形,初步筛查是否有胰管扩张、胰腺分裂等常见异常;(2)球部探查,作为胃腔探查的补充,此处对于乳头处胆胰管观察同样不能做到精准判断,特别是存在Wirsungocele变异时,腹侧胰管末端囊性扩张在此部分探查会因截面原因与胆总管下端重叠易被误判为胆胰汇合异常;(3)降部探查,笔者认为Wirsungocele的诊断依据主要依靠于该站点的探查。具体要点:用无气水尽可能充盈肠腔降部,上抬大旋钮,使得探头与乳头保持近距离贴近但不压迫乳头,使之充分展开并清晰显示胆胰管关系及管径末端内径,方可不易漏诊及误诊。
利益冲突所有作者声明无利益冲突

