乳腺叶状肿瘤与黏液癌及纤维腺瘤超声图像特征对比分析
种美玲,贵 玉,杨沛沛,胡向东(通信作者)
(1 北京市房山区妇幼保健院超声科 北京 102488)
(2 首都医科大学附属北京友谊医院超声科 北京 100050)
乳腺叶状肿瘤(phyllodes tumor,PT)是一种纤维上皮源性肿瘤,发病率较低,约占所有乳腺肿瘤0.9%[1],它具有潜在恶性,局部切除术后容易复发,故需要扩大切除。乳腺黏液癌(mucinous carcinoma of the breast,MBC)是一种特殊类型的浸润性乳腺癌[2],在乳腺恶性肿瘤中发病率较低,约占1%~7%[3],预后较好,转移较少见,一般局部手术切除即可。乳腺纤维腺瘤(breast fibroadenoma,BF)是一种常见的良性肿瘤,临床保守观察或单纯手术切除即可。超声是乳腺疾病的首选检查手段,叶状肿瘤与黏液癌、纤维腺瘤的超声图像有许多相似之处,极易混淆,因此术前超声正确的诊断尤为重要。本文对经病理证实的乳腺叶状肿瘤与黏液癌、纤维腺瘤患者的超声图像进行对比分析,探讨其特异性的图像特征,提高超声鉴别诊断能力,从而帮助临床制定合理的治疗方案,降低肿瘤复发及恶变风险。
1 资料与方法
1.1 一般资料
回顾性选取2021 年9 月—2022 年9 月于北京市房山区妇幼保健院行双侧乳腺超声检查并经手术病理证实的乳腺肿瘤患者121 例,其中乳腺叶状肿瘤45 例,黏液癌36 例,纤维腺瘤40 例。乳腺叶状肿瘤患者中女性44 例,男性1 例,发病年龄为16 ~69 岁,中位数为39 岁,肿块最大径为0.80 ~12.20 cm,中位数为2.5 cm;乳腺黏液癌患者36 例均为女性,发病年龄为34 ~90 岁,中位数为65 岁,肿块最大径为1.00 ~14.00 cm,中位数为2.45 cm;乳腺纤维腺瘤患者40 例均为女性,发病年龄为19 ~77 岁,中位数为35.5 岁,肿块最大径为0.90 ~5.50 cm,中位数为1.2 cm。纳入标准:①超声影像资料完整;②患者均签署知情同意书。排除标准:①乳腺合并其他肿瘤;②超声检查禁忌证者。
1.2 方法
采用Philips iU22(L5-12)、EPIQ5(L5-12)和GE LOGIQ E(L5-14)等彩色多普勒超声诊断仪。患者均取仰卧位及侧卧位,充分暴露双乳,以乳头为中心,做放射状扫查,依序检查四个象限及乳晕区。应用彩色多普勒超声检查乳腺肿块。观察并记录乳腺肿块的具体位置、大小、形态、边界、内部回声(是否有无回声及高回声分隔)、后方回声、纵横比、血流信号等。依据Adler血流分级法[4]对肿块内血流进行分级,0级为肿块内未见血流信号;Ⅰ级为肿块内少量血流信号,可见1 ~2 处点状血流或短棒状血流;Ⅱ级为肿块内中等量血流信号,可见3 ~4 处点状血流或1 条主要血管;Ⅲ级为肿块内丰富血流信号,可见4 处以上点状血流或2 条及以上主要血管[4]。
1.3 观察指标
①对比分析乳腺叶状肿瘤与黏液癌、纤维腺瘤超声图像特征;②比较交界性+恶性与良性叶状肿瘤亚组声像图特征。
1.4 统计学方法
采用SPSS 17.0 统计软件对数据进行分析。符合正态分布的计量资料以均数±标准差(±s)表示,两组间比较采用独立样本t 检验,多组间采用方差分析;不符合正态分布的计量资料以中位数(四分位间距)[M(Q1,Q3)]表示,三组比较采用Kruskal-Wallis 检验,两组比较采用Mann-Whitney U 检验。计数资料以频数(n)、百分率(%)表示,采用χ2或Fisher 确切概率法,以P<0.05 表示差异具有统计学意义。
2 结果
2.1 三组数据超声图像特征对比分析
乳腺PT 与MBC 超声图像特征比较显示:在肿块形态、内部无回声、内部高回声分隔、后方回声、血流分级及肿块位置方面差异均有统计学意义(P<0.05),在肿块边界、纵横比方面差异均无统计学意义(P>0.05);乳腺PT 与BF 超声图像特征比较显示:在肿块形态、内部无回声、内部高回声分隔、后方回声、血流分级、肿块位置方面差异均有统计学意义(P<0.05),在肿块边界、纵横比方面差异均无统计学意义(P>0.05)。见表1。
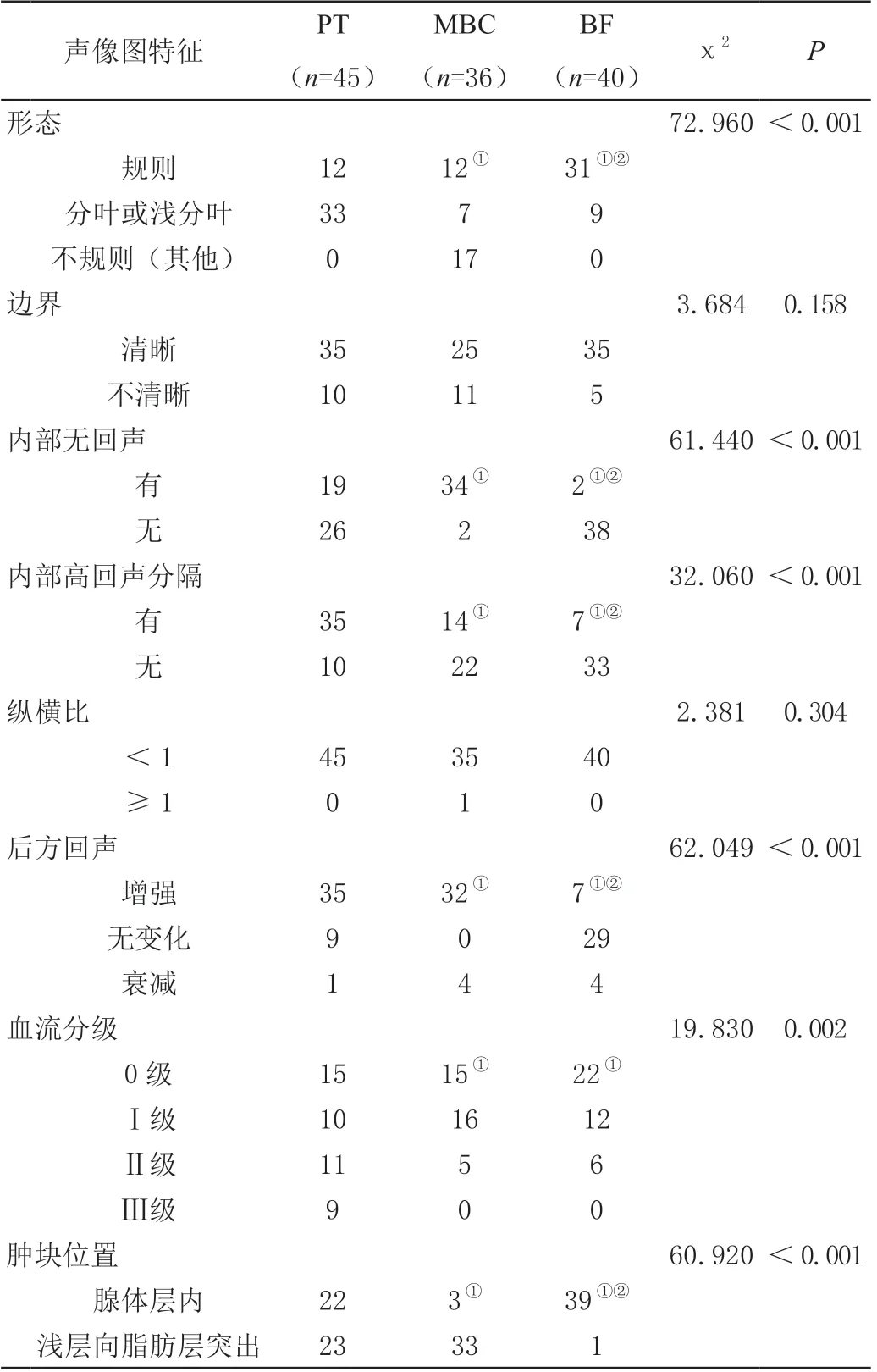
表1 乳腺叶状肿瘤与黏液癌、纤维腺瘤超声图像特征单位:例
2.2 良性与交界性+恶性叶状肿瘤亚组分析
(1)一般资料对比分析:乳腺PT 患者共45 例,良性30 例,年龄中位数为38 岁,肿块最大径中位数为2.5 cm,交界性+恶性15 例,年龄中位数为44 岁,肿块最大径中位数为2.45 cm。两组数据年龄差异有统计学意义(Z=2.64,P=0.008),两组数据肿块最大径差异有统计学意义(Z=2.845,P=0.04)。
(2)超声图像特征对比分析:交界性+恶性叶状肿瘤常表现为边界不清晰、内部出现无回声、血流信号多表现为Ⅱ及Ⅲ级、肿块多从浅层向脂肪层凸出,以上超声图像特征与良性叶状肿瘤相比,差异均有统计学意义(P<0.05)。见表2、图1 及图2。

图1 乳腺良性叶状肿瘤超声图像

图2 乳腺交界性叶状肿瘤超声图像

表2 乳腺叶状肿瘤三种病理类型的声像图特征单位:例
3 讨论
1838 年,Johannes Müller[5]首先提出“叶状囊肉瘤”的说法,大体呈囊叶状似鱼肉[5]。1981 年,WHO 建议采用“叶状肿瘤”这个名称,并将其分为良性、交界性及恶性3 个级别。乳腺PT 包括良性上皮和恶性间质两种成分。乳腺PT 较少发生转移,但容易复发,复发的主要原因与病灶是否彻底切除有关[6]。
乳腺PT 肿块一般无触痛,与皮肤、胸大肌无粘连,短期内会迅速长大。而乳腺MBC 发生于导管上皮,是一种少见的特殊类型癌,且生长缓慢,预后较好[7]。乳腺BF 是最常见的一种良性肿瘤,由上皮和纤维组织两种成分组成。
以往有研究者认为,乳腺PT 可能与体内雌激素的分泌失调有关[8-9]。本研究44 例女性患者中约一半人数体内雌激素水平升高,剩余1 例为男性,临床检查其体内雌激素水平升高,可能是其发病的主要原因。本研究中乳腺PT 形态多呈分叶状(33/45),MBC 形态多呈不规则形(17/36),BF 形态多呈规则的椭圆形(31/40)。乳腺PT 病理切面呈灰黄或灰白色,肿瘤被分成多个结节状,结节之间有强回声带深入肿瘤内部,故多呈分叶状,而这些裂隙恰好对应超声图像上的高回声分隔。乳腺PT往往不具有后方衰减的恶性肿瘤超声征象,大多表现为后方回声增强,本研究中乳腺PT 后方回声增强者占比77.78%(35/45),分析其原因为PT 内部含有狭窄裂隙和囊腔,内含清亮液、血性液体或胶冻样物,故表现为内部有无回声及后方回声增强,而乳腺MBC 中后方回声增强者占比略高于乳腺PT(88.89%,32/36),分析其原因可能是由于MBC 内部有大量的黏液。本研究中乳腺PT 血流信号较丰富,多表现为Ⅱ级及Ⅲ级血流(20/45),而乳腺MBC 及乳腺BF 血流Ⅱ级及Ⅲ级病例数相对较少(6/40),多表现为0 级及Ⅰ级血流,这是由于乳腺PT内具有较丰富的间质细胞,间质的生长需要更多的血液来供应,特别是恶性或交界性的。
本研究中交界性+恶性PT 肿块最大径略小于良性PT,这个结果与以往研究结果不同[10],有可能是由于本研究乳腺PT 数据量较少,不能足以体现其规律。乳腺PT 肿瘤体积较大,边界较清晰,似有包膜,这个包膜并非真正意义上的包膜,而是肿瘤压迫且推挤周围正常组织而形成[11],本研究中良性PT 超声图像多表现为边界清晰的肿块(29/30),也正好印证了这一点,而交界性+恶性叶状肿瘤超声图像多表现为边界不清晰的肿块(9/15),这可能与肿瘤在一定程度上浸润周边组织密切相关[12]。乳腺交界性+恶性PT 内部出现无回声成分较多见(13/15),可能与肿块内存在纤维变性及出血坏死密切相关[13]。乳腺交界性+恶性PT 较良性PT 生长迅速,肿块容易由浅层向脂肪层凸出(11/15),肿块内部血流信号也较丰富,多表现为Ⅱ+Ⅲ级(10/15)。
本研究尚存在一些不足之处:乳腺三组肿瘤纳入的样本量均偏少,因此各自的超声图像特征代表性不是很强,在以后的研究中,需要进一步扩大样本量。
与乳腺MBC 与BF 相比,乳腺良性PT 的超声图像有其独特之处,多表现为边界清晰的分叶状肿块、内部存在高回声分隔、血流信号较丰富,一旦肿块边界变得不清晰、内部出现无回声、血流信号较前增多、肿块由浅层向脂肪层内凸出,则诊断为交界性或恶性PT 的可能性越大,但是最终结果还得依靠病理诊断。

