NIPT产前筛查染色体异常及高风险Z值分类的意义
郑海燕,武燕红,张欣,吴雪溶,吕伟,张海平,王震,沈静,高敏
(乌海市妇幼保健院检验科中心实验室,乌海 016000)
1866年,英国医生John Langdon Down第一次对唐氏综合征(Down’s syndrome)进行了描述,即21-三体综合征[1]。新生儿21-三体综合征发病率为1/800~1/600,且随着孕妇年龄的增长有显著上升的趋势。患儿通常存在学习障碍、智能障碍或伴有脏器畸形等问题[2]。18-三体综合征(爱德华氏综合征)是仅次于21-三体综合征的第二种常见染色体三体异常,新生儿中发病率为1/8 000~1/3 500,主要表现为发育迟缓、智能障碍和严重先心病等多发畸形,患儿多于出生后数周死亡。13三体综合征(Patau综合征),新生儿中发病率约为1/25 000[2],患儿有严重的智力发育障碍、严重先心病、全前脑畸形、多指(趾)、严重唇腭裂、多囊肝及多囊肾等异常,存活较久的患儿还有癫痫样发作、肌张力低下等。在这类遗传病中,胎儿期常有流产、畸胎、死胎等,患儿可表现为先天生长发育迟缓、智力低下,伴有四肢、五官、内脏等畸形。这三种综合征尚无有效的治疗方法,目前有效的预防措施就是广泛开展产前筛查与诊断,同时也是防止染色体非整倍体胎儿出生的重要手段。
1997年,卢煜明教授在怀有男胎的孕妇血浆中分离并检出胎儿游离DNA(cell-free fetal DNA,cffDNA)片段[3],从而为无创产前检测(NIPT)提供了理论可能。目前,cffDNA的染色体非整倍体NIPT在临床上得到广泛应用。本研究拟选取来自乌海市妇幼保健院接受产前检查的7 478例孕妇的样本,进行大规模的平行测序技术检测,通过生物信息学分析来判断胎儿患有21-三体、18-三体和13-三体的可能性,对结果为高风险的孕妇,进行羊膜腔穿刺液荧光原位杂交(FISH)检测和胎儿染色体核型分析,探讨NIPT在常见产前染色体非整倍体疾病诊断中的重要临床价值。
资料与方法
一、研究对象
选择2015年6月至2023年1月于乌海市妇幼保健院遗传与咨询门诊就诊的7 478例孕妇为研究对象。纳入标准:(1)孕周在 12+6和22+6之间;(2)单胎或双胎妊娠;(3)血清学唐氏筛查结果为高风险或临界风险;(4)产前B超提示胎儿异常;(5)孕妇主动要求NIPT。排除标准:(1)曾有染色体异常分娩史;(2)孕妇一年内接受过异体输血;(3)孕妇一年内接受过移植手术;(4)孕妇接受过细胞治疗或接受过免疫治疗等可能对高通量测序结果造成干扰的高风险人群。
研究对象均行NIPT检测且在知情同意书上签字。本研究经过本院伦理委员会审批通过(LI202309)。
二、检测方法
1.主要试剂和仪器:胎儿染色体非整倍体21-三体、18-三体和13-三体检测试剂盒(半导体测序法)、DA8600高通量测序仪(广州达瑞);染色体核型分析的培养基(广州白云山);产前荧光原位杂交检测试剂盒(北京金菩嘉);ThermoBrite杂交仪(赛默飞,美国);奥林巴斯荧光显微镜(Olympus,日本);全自动染色体显微图像扫描系统(上海北昂)。
2.NIPT检测:采用EDTA抗凝管采集孕妇静脉血2管,各5 ml,4℃可保存8 h。血浆分离,2 981 rpm,4℃ 离心10 min;分离后的血浆于12 900 rpm,4℃离心10 min。采用磁珠法提取孕妇血浆中的游离DNA,文库构建、PCR扩增、上机测序、通过DA8600 proton平台进行生物信息分析,得到Z值。
3.结果判读:Z值公式如下:
chri:待检测样本的i号染色体;mean%chrireference:参考数据库中i染色体占常染色体比例的平均值;%chrisample:待测样本i号染色体占常染色体的比例;S.D.%chrireference:参考数据库中i染色体占比的标准方差。NIPT高风险判定:正常孕妇的Z值介于(-3,+3)之间,Z值≥3的样本判定为染色体异常高风险。
4.分组:对NIPT高风险的Z值进行适当分类及划分,探讨21-三体、18-三体、13-三体在不同区间内的假阳性与Z值的关系,把高风险例数的Z值按大小分为四组:A组(3≤Z≤5)、B组(5
5.FISH和羊水细胞染色体核型分析:对于NIPT检测提示胎儿存在21-三体、18-三体、13-三体及性染色体异常高风险的孕妇,进行羊水穿刺。取羊水25 ml,7 ml用于FISH检测,离心去上清,胶原酶B消化25 min、氯化钾低渗25 min,固定、滴片、烤片、胃蛋白酶消化9 min,脱水、杂交、玻片洗涤、暗视野观察玻片。剩余18 ml平均接种在两个培养瓶中,于37℃、5%CO2培养箱中培养7 d,先换液、再转种,约10 d左右根据细胞生长情况收取细胞。用秋水仙素终止羊水细胞生长,刮取培养瓶壁上细胞,氯化钾低渗18 min、预固定、第一次固定、第二次固定、滴片、烤片、胰酶消化及 Giemsa 染色制备羊水染色体片,仪器扫片。每个标本至少计数20个分裂相,分析5个完整核型。
三、随访
跟踪孕妇的妊娠结局,进行产前产后随访,通过随访判断有无其他异常情况、假阳性或假阴性的情况出现,以分娩后无异常为阴性。
四、统计学分析
本研究中的计数资料采用百分率(%)表示,仅进行描述性统计分析。
结 果
一、NIPT检测、FISH及细胞染色体核型分析结果
本研究共纳入研究对象7 478例。NIPT检测为染色体异常的有62例,检出率0.83%(62/7 478),其中21-三体高风险44例(70.9%)、18-三体高风险12例(19.4%)、13-三体高风险5例(8.1%)、性染色体异常 1例(1.6%)。62例高风险孕妇中有54例自愿接受羊水穿刺,50例在我院经FISH技术及染色体核型分析,其中40例得到确诊(21-三体29例、18-三体9例,13-三体1例、X-三体1例);有4例在外院进行了羊水穿刺,其中3例为21-三体、1例正常。其余8例高风险孕妇拒绝羊水穿刺,后期追踪随访得知:5例直接引产,经胎盘验证,4例为21-三体,1例为13-三体;1例个人原因产下一21-三体患儿;1例双胎,其中一个胎死宫内诊断为21-三体,另一个34周剖宫产为正常婴儿;1例18-三体高风险产下正常胎儿。经计算,NIPT对21-三体、18-三体和13-三体阳性预测值(PPV)分别为86.4%(38/44)、75.0%(9/12)、40.0%(2/5);NIPT与FISH及染色体核型结果分析显示,符合率21-三体、18-三体和13-三体分别为82.8%(29/35)、81.8%(9/11)和33.3%(1/3)(表1)。
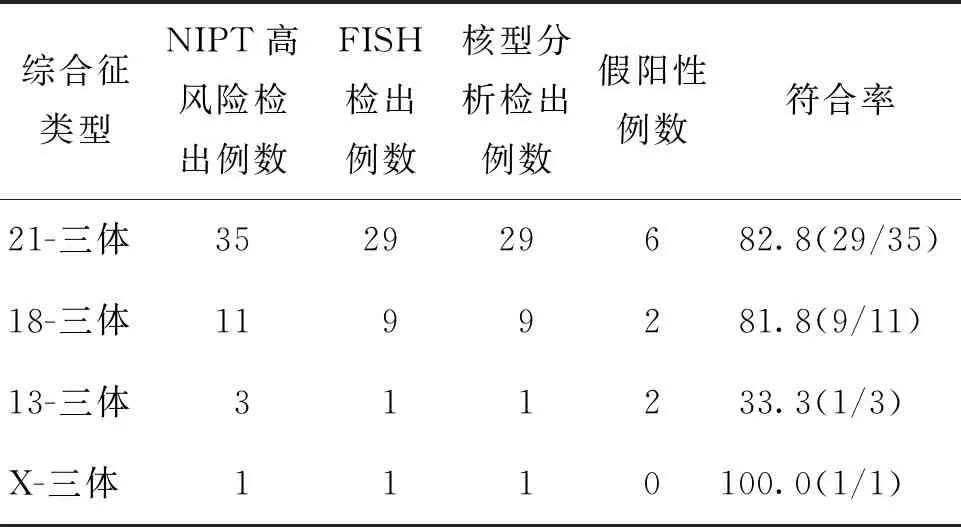
表1 NIPT与FISH及染色体核型结果分析(%)
二、根据不同Z值筛查三种遗传疾病的假阳性率比较
排除掉1例性染色体异常,将其余61例高风险按Z值大小分为四组进行分析,结果分布情况见表2。A组13例,假阳性9例,假阳性率为69.2%;B组14例,假阳性2例,假阳性率为14.3%;C组19例,假阳性1例,假阳性率为5.3%;D组15例,假阳性为0。假阳性主要集中在3≤Z≤5,Z值越高假阳性率越低(表2)。
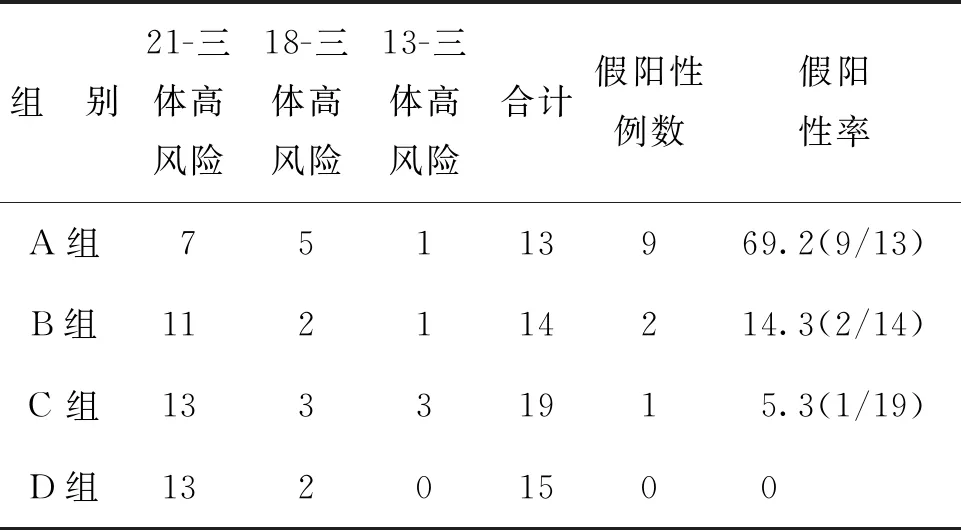
表2 NIPT筛查胎儿染色体非整倍体的检测结果不同Z值分布情况比较(%)
三、NIPT 阳性结果筛查效率
FISH及细胞染色体核型分析异常与 NIPT 阳性结果筛查效率分析结果显示,NIPT诊断胎儿染色体非整倍体疾病的敏感度为100.00%(50/50),总特异性为 99.84%(7 416/7 428),总假阳性率为0.16%(12/7 428),假阴性率为 0(表3)。
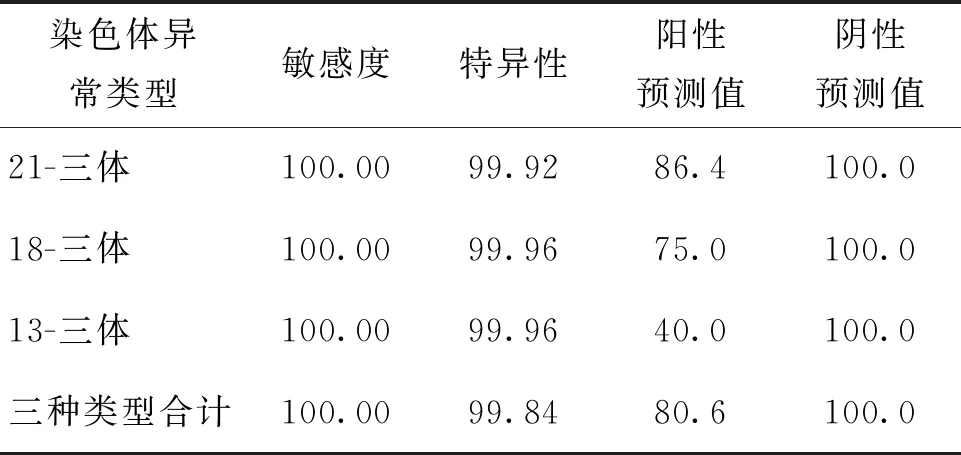
表3 NIPT 阳性结果筛查效率分析(%)
讨 论
传统的染色体非整倍体筛查手段是妊娠早期前3个月母体血清生化标志物妊娠相关蛋(PAPP-A)和人绒毛膜促性腺激素(β-HCG)检测,结合颈项透明层厚度(NT)超声检测;也有在妊娠中期进行甲胎蛋白(AFP)、游离雌三醇(uE3)和β-HCG二联或三联检测并结合NT超声检测进行筛查。筛查结果风险高的孕妇,需进行胎儿细胞染色体核型分析,有羊水细胞培养和绒毛细胞培养两种方法,分别通过羊膜穿刺和绒毛膜取样进行。但是目前的筛查手段仅能检出50%~95%的异常,漏检率很高,而且假阳性率高达5%。21-三体的阳性预测值仅为3.4%[4-5],即1 000个筛查阳性结果中只有34个为真阳性,导致本不必要接受羊水穿刺的孕妇数量大大增加,不但有流产的风险(1%~2%)[6],而且还给孕妇带来了严重的焦虑,可能导致后代神经发育和精神异常[7]。NIPT对胎儿染色体非整倍体的筛查具有较高的准确性、检出率以及较低的假阴性率和假阳性率[8-9],通过对母血中cffDNA进行基因检测,提高胎儿的早期诊断有效性,减少风险事件的发生,最大程度上了解胎儿的生长情况,为后续的治疗和生产提供相应的参考依据[10]。
本研究7 478例孕妇标本中NIPT检出染色体非整倍体异常高风险62例,其中21-三体44例,18-三体12例,13-三体5例,X-三体1例,阳性检出率为0.83%(62/7 478),国内类似报道中染色体非整倍体的阳性率分别为0.82%、0.98%、1.11%和1.05%[11-14]。把NIPT高风险与羊膜腔穿刺液FISH检测及细胞染色体核型分析以及后续的追踪随访作为金标准进行比较,PPV分别为21-三体86.4%(38/44)、18-三体75.0%(9/12)、13-三体40.0%(2/5),性染色体异常样本量少不作为研究。朱赛娟等[15]的研究中,这三种异常的PPV分别为81.6%、68.2%和8.1%,略低于本研究。本研究主要以21-三体和18-三体检出为主,13号染色体PPV较低,说明NIPT技术可快速准确地检测胎儿21号染色体和18号染色体的非整倍性,虽然NIPT不是诊断试验,但是与标准筛查相比,敏感性、特异性、阳性预测值和阴性预测值等诊断指标更为理想,大大减少了很多不必要的介入性检查;并且假阴性率低,具有很好的临床应用价值。NIPT虽然是一种优于常规血清学检测的无创产前诊断手段,检测敏感性较好,但特异性受限导致NIPT不能彻底取代介入性产前FISH、染色体核型分析、基因芯片等产前诊断方法。
NIPT是利用孕妇外周血cffDNA,结合高通量测序技术和生物信息学方法,准确判断胎儿是否患三大染色体疾病的检测技术。孕妇在妊娠期间,血浆中胎儿游离DNA(cffDNA)大部分源于母体自身细胞凋亡和胎盘绒毛膜滋养层细胞脱落降解释放的cffDNA,通常认为这部分cffDNA 能较准确地体现胎儿的遗传物质。NIPT与胎儿的直接检测不同,其可能会出现假阳性或假阴性等问题。本研究经FISH和核型分析验证检出11例假阳性,假阳性率为0.16%(12/7 478),这可能与染色体拷贝数变异、限制性胎盘嵌合、母体嵌合等生物因素有关,具体原因需进一步研究。无创产前检测对染色体非整倍体的结果判定主要依赖于Z值,NIPT提示低风险的Z值参考范围为(-3,+3),当Z参考范围<-3或>3时即判定为染色体为非整倍体,此时NIPT报告提示为高风险,建议孕妇进行遗传咨询并行产前诊断。本研究通过把NIPT高风险的Z值分为四组来探讨Z值的范围和假阳性率的关系,结果显示Z值在3~5时假阳性率高,并且随着Z值的增高假阳性率逐渐减小,显示Z值大小与PPV呈正相关,与既往研究相符[16-20]。对NIPT高风险的Z值进行适当分类及划分能进一步提高21-三体、18-三体、13-三体在不同区间内的真阳性数,同时更利于指导临床医师对高风险孕妇进行遗传咨询[18],探究NIPT高风险中Z值与真假阳性分布的相关性,提升NIPT高风险孕妇Z值在3~12之间时进行产前诊断的依从性,减少因过于信赖NIPT提示高风险而放弃产前诊断进而选择直接引产的孕妇人数。结合Z值和不同风险因素可对NIPT检测高风险人群提供更准确的遗传咨询。
综上所述,NIPT 检测对一些非整倍体染色体异常如唐氏综合征以及爱德华氏增多有较高检出率,但是NIPT还具有较低的假阳性率,不能完全取代有创产前诊断。本研究NIPT 胎儿染色体非整倍体疾病的阳性检出率为0.83%,主要以21-三体和18-三体检出为主。筛查结果为阳性或高风险时,孕妇通常对检测结果表现出焦虑和难以接受,应在对结果进行解释后,给予孕妇一定的时间考虑再做决定。在对结果解释时,应告知孕妇阳性预测值,并对造成假阳性的原因进行说明。由于在检测前遗传咨询时对敏感度、特异性进行了介绍,再加上某些宣传会造成孕妇认为NIPT结果的准确性很高,因此需要对孕妇认真解释准确性高和阳性预测值的区别。某些情况下,孕妇会希望直接终止妊娠,这时应强调接受产前诊断的重要性,确认孕妇在已经充分理解假阳性结果的情况下做出这一决定。当NIPT检测结果为3≤Z≤5时,应该引起实验室人员和临床医生的重视,存在假阳性概率比较大,建议孕妇进一步做介入性产前诊断。

