甲状腺乳头状癌中Cyclin D1、Ki-67表达和5项相关基因突变与远处转移的相关性研究
冯倩倩,王 也,王晓伟,徐晶晶,史艳芬,黄崎鑫,钟定荣*
(1.中国医学科学院北京协和医学院研究生院,北京 100006;2.中日友好医院病理科,北京 100029;3.中日友好医院心脏科,北京 100029)
甲状腺乳头状癌(papillary thyroid carcinoma,PTC)是甲状腺癌最常见的病理类型,约占甲状腺癌的70%~80%。虽然PTC 预后较好且相对恶性度低,但仍有约30%发生局部复发,5%发生远处转移[1]。一些研究推荐,对于存在PTC 复发风险因素(如肿瘤较大、甲状腺外侵犯、淋巴结转移、较小年龄和男性)的患者,应进行远处转移的筛查[2]。但许多没有临床复发风险特征的病例也可能出现局部复发或远处转移,因此寻找新的预测远处转移的指标具有重要意义。本研究中,我们比较了2 种生物标志物Cyclin D1、Ki-67 以及5种分子标志物在PTC远处转移与未转移组织中的表达,以探讨它们预测PTC远处转移的临床价值。
1 资料与方法
1.1 病例选择
收集中日友好医院2015年9月—2022年12月手术切除或局部病灶穿刺获得的确诊为转移性PTC 的病例共18 例,发生远处转移的原发病灶直径≥2cm;12 例来自肺,4 例来自骨,1 例来自脑,1例来自纵隔。其中男8 例,女10 例;年龄26~82岁,平均57.1±16.0 岁。对照组为中日友好医院同期行甲状腺切除术、确诊为PTC 未发生转移的病例25例,病灶直径≥2cm。其中男9例,女16例;年龄20~66 岁,平均45.7±13.7 岁。所有病例的病理诊断均由2 位病理医生进行独立诊断。本研究获中日友好医院临床研究伦理委员会批准(2023-KY-004)。
1.2 免疫组织化学检测
1.2.1 试剂、仪器及操作步骤
Cyclin D1抗体购自福州迈新生物技术开发有限公司,Ki-67抗体购自北京中杉金桥公司。第二抗体使用全自动免疫组织化学染色仪配套试剂盒,购自德国Leica公司。仪器应用Leica全自动免疫组组织化学仪染色。操作步骤按说明书进行。
1.2.2 判断标准
Cyclin D1 抗体的计分方法,在清晰背景下,出现黄色、棕色或褐色颗粒的细胞核染色视为阳性反应。我们根据阳性细胞百分比评定着色细胞的比例:无着色细胞得0 分,≤25%得1 分,26%~50%得2 分,51%~75%得3 分,>75%得4 分。根据阳性细胞的着色特征评定染色强度:无着色得0分,淡黄色得1分,棕黄色得2分,棕褐色得3分。将染色强度与着色细胞比例的得分相加,总分<5分定义为低表达组,≥5分定义为高表达组。
Ki67 按照阳性细胞百分比计分:着色细胞比例在0~3%,定义为低表达组;着色细胞比例≥3%,定义为高表达组。
1.3 分子检测
1.3.1 主要试剂及仪器
每例选取样本中肿瘤占比>30%的蜡块,连续切5~8 个10μm 蜡卷,直接封存于EP 管中行基因检测。核酸提取试剂盒、人类KRAS/NRAS/BRAF基因及TERT/HRAS基因突变联合检测试剂盒,均购自厦门艾德生物医药科技股份有限公司,仪器应用ABI7500实时荧光定量PCR仪。
1.3.2 扩增程序及结果判读
第一阶段:95℃5min 1 个循环;第二阶段:95℃25s,64℃20s,72℃20s,15 个循环;第三阶段:93℃25s,60℃35s,72℃20s,31 个循环。信号收集:第三阶段60℃时收集FAM 和HEX 信号,执行实时PCR,保存文件。结果判读参照说明书判读标准。
1.4 统计学方法
应用SPSS22.0 进行数据处理,计数资料以例(%)表示,组间比较采用χ2检验,通过χ2值计算列联系数进行相关性分析,以P<0.05 为差异具有统计学意义。
2 结果
2.1 Cyclin D1 及Ki-67 在PTC 远处转移组和对照组的表达
Cyclin D1 及Ki-67 阳性染色均主要定位于细胞核(图1~4,见封二)。表1 示,PTC 远处转移组和对照组中Cyclin D1高表达率比较,差异有统计学意义(P<0.05);2 组中Ki-67 高表达率比较,差异有统计学意义(P<0.05)。
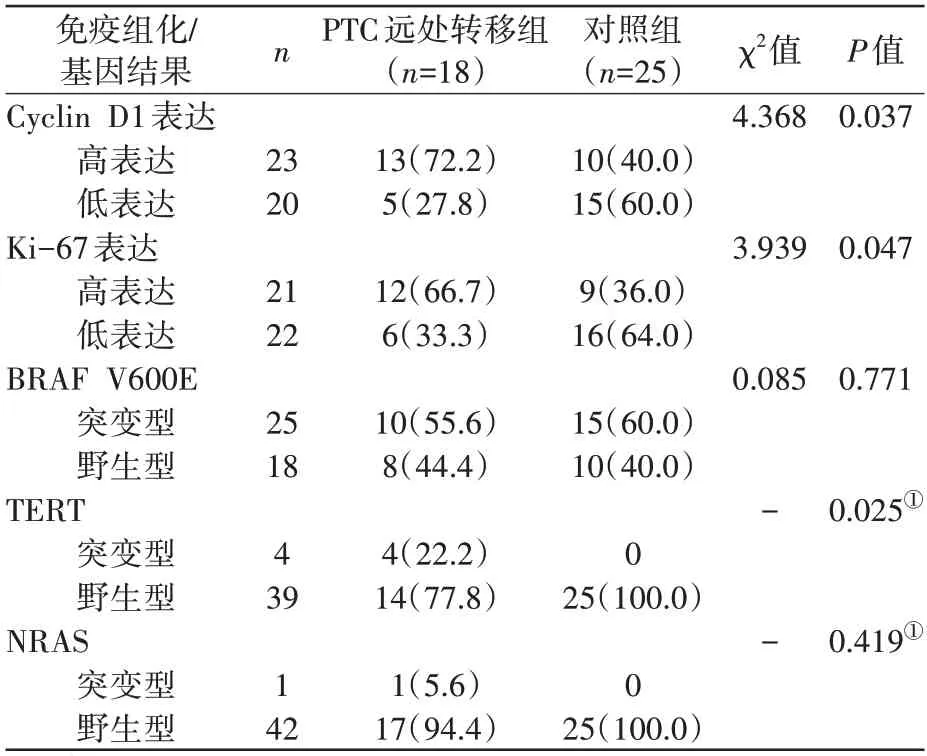
表1 PTC远处转移组和对照组Cyclin D1、Ki-67表达及相关基因突变情况n(%)
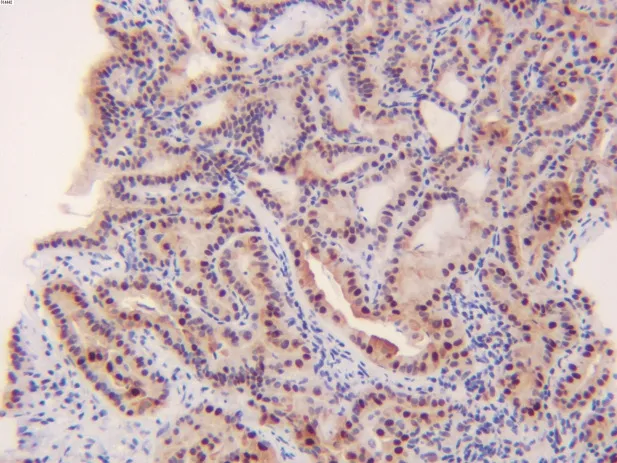
图1 Cyclin D1 在甲状腺乳头状癌远处转移组中高表达(EnVision 法,×400)。

图2 Cyclin D1 在对照组中低表达(EnVision法,×400)。

图3 Ki-67在甲状腺乳头状癌远处转移组中高表达(EnVision法,×400)。
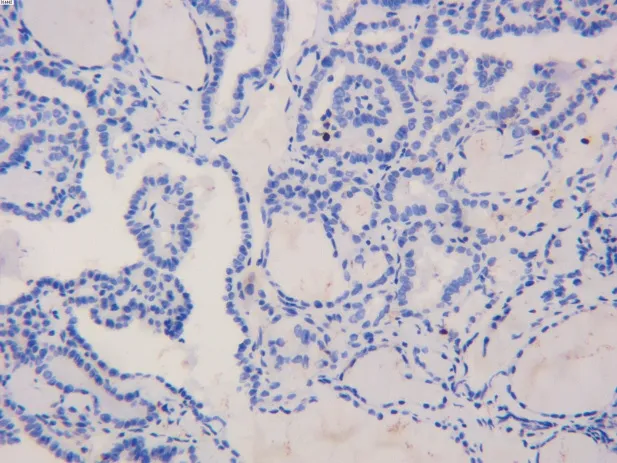
图4 Ki-67在对照组中低表达(EnVision法,×400)。
2.2 5 基因(KRAS、NRAS、BRAF、TERT 和HRAS)在PTC远处转移组和对照组中的检测结果
远处转移组患者中检测到5 项甲状腺癌相关基因突变15例次(图5~7),其中BRAF V600E突变率55.6%(10/18),TERT突变率22.2%(4/18),NRAS突变率5.6%(1/18);BRAF V600E和TERT启动子共突变3 例,BRAF V600E、TERT 和NRAS 3 种基因同时突变1 例。TERT 及NRAS 突变均伴随BRAF V600E突变,未检测到KRAS、HRAS突变。
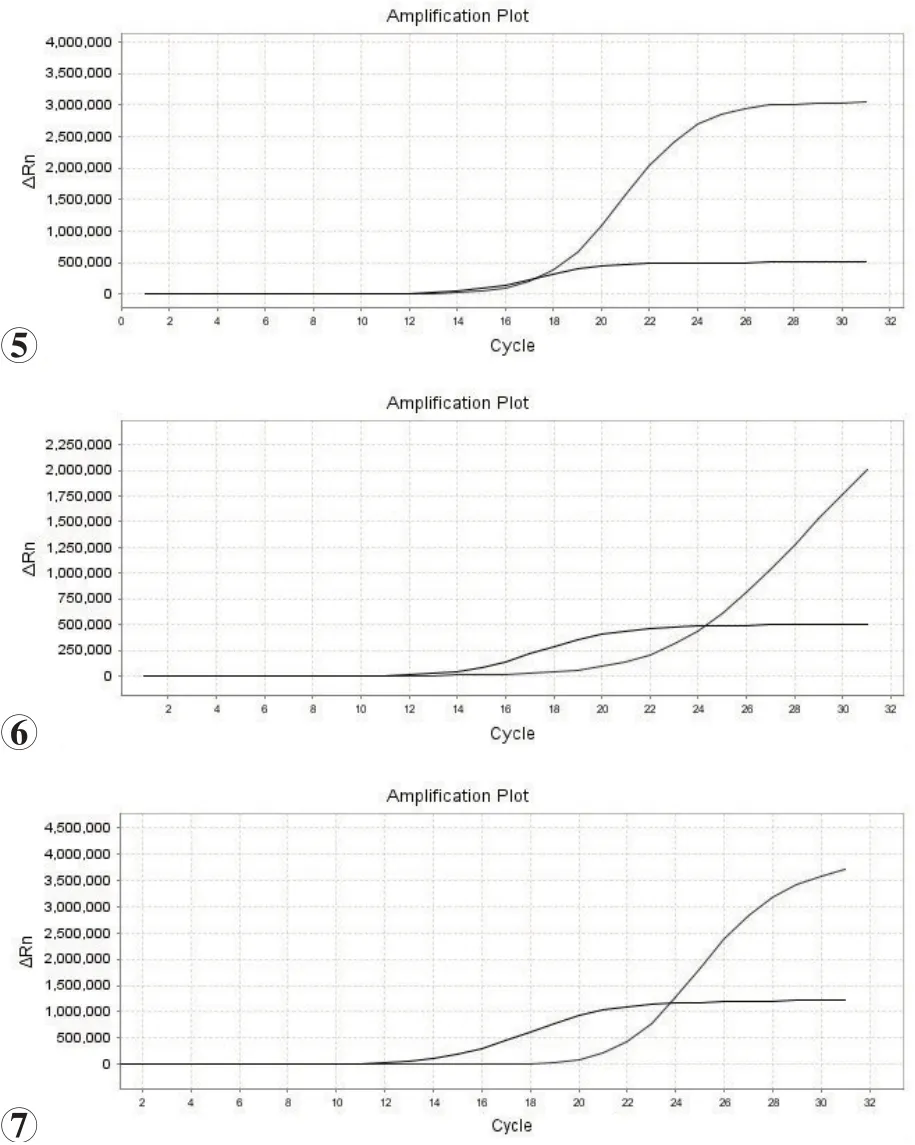
图5~7 甲状腺乳头状癌远处转移病例的基因突变扩增曲线
对照组25例患者中检测到5项甲状腺癌相关基因突变15例次,均为BRAF V600E基因突变,突变率60%,未检测到KRAS、NRAS、TERT 和HRAS基因突变。表1 示,PTC 远处转移组TERT突变率22.2%(4/18)明显高于对照组(0%),差异有统计学意义(P<0.05);BRAF V600E 和NRAS 突变率在2组间差异无统计学意义(P>0.05)。
2.3 PTC 远处转移病例Cyclin D1、Ki-67 表达与临床特征及基因突变的关系
表2 示,PTC 远处转移组病例的BRAF V600E、TERT基因突变与Cyclin D1和Ki-67表达强度之间并无相关性(P>0.05)。其临床特征(性别、年龄)与Cyclin D1 和Ki-67 表达强度之间也无相关性(P>0.05)。
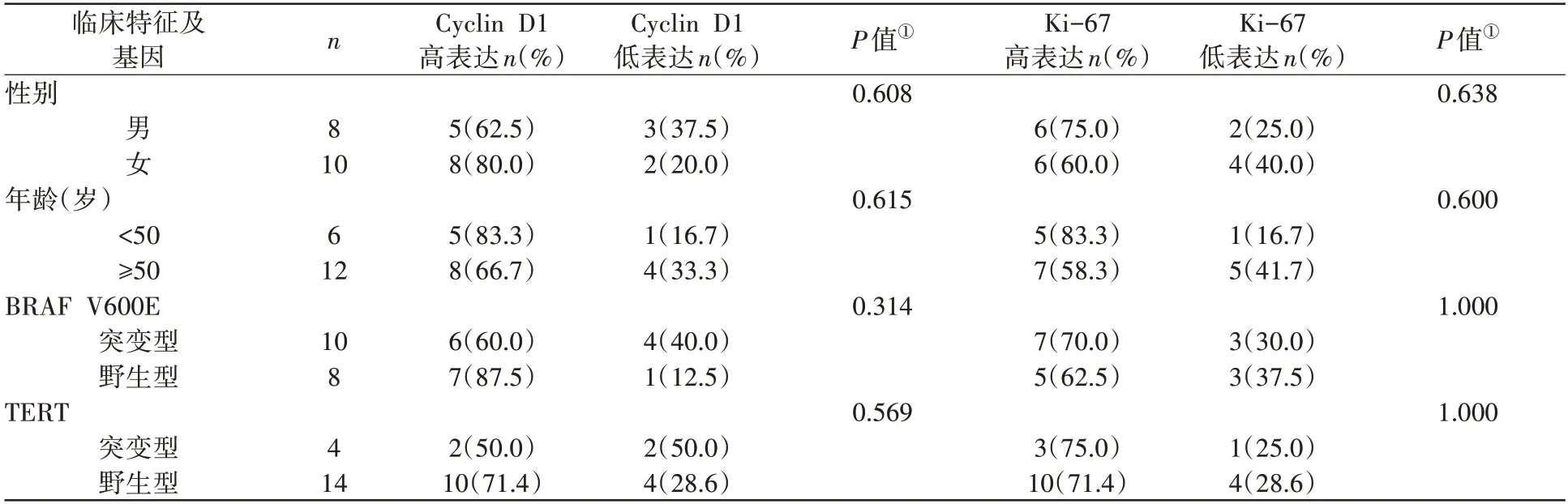
表2 Cyclin D1、Ki-67表达与PTC远处转移病例临床特征及BRAF V600E、TERT突变的关系n(%)
3 讨论
3.1 Cyclin D1蛋白表达与PTC远处转移的关系
Motokura 等人[3]在甲状旁腺腺瘤中首次发现了Cyclin D1 基因。该基因位于11q13 位置,全长120kb,有5 个外显子和4 个内含子组成,编码295个氨基酸残基。进一步研究发现,Cyclin D1蛋白的过度表达可以推动细胞从G1 期进入S 期,引起细胞增殖,导致肿瘤的发生[4]。已有研究发现Cyclin D1 蛋白在PTC 中的表达明显高于结节性甲状腺肿,且与患者淋巴结转移显著相关[5],这表明Cyclin D1 的高表达在PTC 的转移和侵袭过程中发挥了关键作用。Lee 等[6]在PTC 中发现Cyclin D1 过度表达与肿瘤侵袭性、淋巴结转移和细胞增殖密切相关;有研究[7]发现Cyclin D1 在PTC 中均有表达,但在有淋巴结转移的PTC 患者中强阳性率为56.2%,在无淋巴结转移的PTC 患者中强阳性率为25.0%。本研究中Cyclin D1 在PTC 远处转移组病例中以高表达为主,对照组中以低表达为主,2 组比较差异有统计学意义(P<0.05),与以往的研究结果基本一致。因此,我们推断Cyclin D1 高表达与PTC 远处转移的关系十分密切,临床上可以通过检测Cyclin D1 的蛋白表达,来预测PTC 是否更易发生远处转移、是否具有更高的侵袭性。
3.2 Ki-67蛋白表达与PTC远处转移的关系
Ki-67 作为一种重要的免疫组织化学标记物,其功能与有丝分裂密切相关,在细胞增殖中不可缺少,可以识别出G0期以外的G1、S、G2和M期的细胞,经常用于评估不同实体瘤发展过程中的细胞增殖指数[8]。Ki-67 的高表达与多种癌症的侵袭性增加有关[9]。诸多文献阐明Ki-67 的高表达与乳腺癌和前列腺癌的预后不良有关[10,11]。然而,目前对Ki-67 的高表达与甲状腺癌之间的关系还没有达成共识。Pan 和Guadagno 等[12,13]分别进行荟萃分析,他们发现Ki-67 高表达与患者年龄、肿瘤大小、淋巴结转移、远处转移、甲状腺外侵犯和TNM 分期显著相关。此外,他们还证实,与Ki-67 低表达的患者相比,Ki-67 高表达的患者无病生存期更短,死亡风险更高。Pan 等[14]结合15项研究的数据总结Ki-67 的表达水平在大肿瘤(>4cm)中高于小肿瘤(<4cm)(合并OR=1.86);Ki-67 的表达水平在阴性淋巴结转移组低于阳性淋巴结转移组(合并OR=2.49)。本研究发现Ki-67在PTC 远处转移组的表达高于PTC 未转移组,2组比较差异有统计学意义(P<0.05),与上述研究结果基本一致。可能是由于Ki-67 是与细胞增殖相关的核抗原,因此Ki-67 高表达可能代表PTC细胞增殖快、恶性度高、侵袭性更强。
3.3 基因突变与PTC远处转移的关系
BRAF V600E 和TERT 启动子突变,已被证实与PTC的侵袭性及不良预后有关[15]。Yang等[16]研究发现,BRAF V600E 和TERT 启动子突变共存与年龄、肿瘤大小、是否甲状腺腺外侵犯、T 分期、AJCC 分期及肿瘤复发/远处转移显著相关(P<0.05)。在我们的18 例PTC 远处转移病例中,有3例检测到了BRAF V600E 和TERT 启动子共突变,1 例检测到BRAF V600E、TERT 和NRAS 3 种基因同时突变。在对照组中没有检测到TERT 启动子突变,这与以往的研究结果相符,进一步提示,当PTC 患者检测出BRAF V600E 和TERT 启动子共突变时,可能预示着更高的侵袭性和更易发生远处转移。另有研究显示,Cyclin D1的表达强度在BRAF V600E 突变组中更强,呈现正相关[17]。我们的研究中没有发现Cyclin D1 表达与BRAF V600E 和TERT 启动子突变的相关性,可能与样本量较少有关。
综上所述,Cyclin D1、Ki67 的表达以及甲状腺癌5 项基因的突变在PTC 发生远处转移及未发生远处转移患者中存在明显的差异,这些指标对预测PTC患者是否发生远处转移有重要意义。

